Чем лечить местную реакцию на прививку

Местные поствакцинальные реакции
Небольшие покраснение, болезненность и отек в месте укола прививки обычно не требуют активного лечения. «Холодные» подкожные инфильтраты текут торпидно, их рассасывание иногда ускоряется местными процедурами («медовые лепешки», бальзамические мази). Абсцессы и нагноения требуют антибактериальной терапии (оксациллин, цефазолин и др.), а по показаниям – хирургического вмешательства.
Гипертермия
Повышение температуры можно легко предупредить парацетамолом или ибупрофеном – ввести их до введения инактивированной вакцины.
При температуре 38-39° назначают парацетамол в разовой дозе 15 мг/кг внутрь, доза ибупрофена – 5-7 мг/кг. При упорной гипертермии выше 40° вводят 50%-ный Анальгин в/м (0,015 мл/кг); внутрь его, как и нимесулид (Найз, Нимулид) не используют вообще ввиду токсичности. На фоне жаропонижающих при хорошем кровоснабжении (покраснение кожи) раскрывают ребенка, направляют на него струю вентилятора, обтирают водой комнатной температуры.
При гипертермии с резкой бледностью кожи, ознобом для устранения спазма периферических сосудов растирают кожу теплой водой, 40% спиртом, раствором уксуса (1 ст. ложка на стакан воды), дают внутрь эуфиллин (0,008-0,05), никотиновую кислоту (0,015-0,025). Ребенок должен пить – 80-120 мл/кг/сутки – глюкозо-солевой раствор (Регидрон, Оралит) пополам с другими жидкостями – сладким чаем, соками, морсом.
Острый вялый паралич
Диагноз вакцино-ассоциированного полиомиелита (ВАП) вероятен при развитии его с 4-го до 36-го дня после ОПВ, до 60-го дня (редко больше) у контактного с привитым и до 6 мес. и более у иммунодефицитного контакта. Критерии ВАП: остаточный парез через 60 дней, отсутствие контакта с больным полиомиелитом, вакцинный вирус в 1 или 2 пробах кала (берут как можно раньше с интервалом 1 день) и отрицательный результат 2 проб на дикий вирус. Лечение проводится в стационаре.
Изолированный парез лицевого нерва (паралич Белла) в качестве ОВП не регистрируется. Травматические повреждения седалищного нерва при инъекции в ягодицу проходят спонтанно за нескольких дней и лечения не требуют.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Судороги
Кратковременные судороги, как правило, не требуют терапии. При непрекращающихся и повторных судорогах показана люмбальная пункция. Для купирования судорог применяется диазепам 0,5% р-р в/м или в/в по 0,2-0,4 мг/кг на введение (не быстрее 2 мг/мин) или ректально – 0,5 мг/кг, но не более 10 мг. При отсутствии эффекта можно ввести повторную дозу диазепама (макс. 0,6 мг/кг за 8 ч) или в/в натрия оксибутират (ГОМК) 20% р-р (на 5% р-ре глюкозы) 100 мг/кг или дают наркоз.
[10], [11], [12], [13], [14], [15], [16], [17], [18]
Энцефалопатия
Энцефалопатия (энцефалический синдром) – это не просто судороги (хотя они часты при энцефалопатии), но и другие нарушения функции ЦНС, в том числе расстройства сознания (>6 часов). Возможности лечения: дегидратация: 15-20% р-р маннитола в/в в (1-1,5 г/кг сухого вещества), мочегонные в/м или в/в – фуросемид (1-3 мг/кг/сутки в 2-3 приема) с переходом на ацетазоламид (Диакарб внутрь 0,05-0,25 г/сут в 1 прием), действующий медленнее. При более стойких изменениях со стороны ЦНС -стероиды.
[19], [20], [21], [22], [23], [24], [25], [26], [27], [28]
Аллергические реакции
У склонных к аллергическим реакциям детей их предупреждают введением анти-гистаминных средств до и после прививки. На первом году жизни из новых поколений пока используют только Зиртек.
В тяжелых случаях аллергических осложнений назначают преднизолон внутрь (в дозе 1-2 мг/кг/сут) или парентерально – 2-5 мг/кг/сут, дексаметазон внутрь (0,15-0,3 мг/кг/сут) или парентерально (0,3-0,6 мг/кг/сут). По эффективности 0,5 мг дексаметазона (1 табл.) соответствует примерно 3,5 мг преднизолона или 15 мг гидрокортизона.
[29], [30], [31], [32], [33], [34], [35]
Анафилактический шок
Анафилактический шок является основной формой предотвратимой летальности, связанной с вакцинацией, в его лечении решающей является готовность оказать помощь. В прививочном кабинете (или в наборе для вакцинации) должен быть противошоковый набор. При шоке немедленно вводят дозу адреналина (эпинефрина) гидрохлорид (0,1%) или норадреналина гидротартрат (0,2%) п/к или в/м 0,01 мл/кг, максимально 0,3 мл, повторно при необходимости каждые 20 мин до выведения больного из тяжелого состояния. При развитии реакции на подкожное введение вторую дозу адреналина вводят в место инъекции для сужения подкожных сосудов. Если препарат был введен внутримышечно, то вводить симпатомиметики в место инъекции нельзя, так как они расширяют сосуды скелетных мышц. Для снижения поступления антигена при возможности накладывают жгут (на плечо).
Если состояние больного не улучшается, то симпатомиметик вводят внутривенно в 10 мл 0,9% раствора натрия хлорида (0,01 мл/кг 0,1% раствора адреналина, или 0,2% раствора норадреналина, или 0,1-0,3 мл 1% раствора мезатона). Одновременно в/м вводится антигистаминный препарат в возрастной дозе.
Более эффективно капельное в/в введение этих средств, что способствует и коррекции гиповолемии. Для этого 1 мл 0,1% раствора адреналина разводят в 250 мл 5% раствора глюкозы, что дает его концентрацию 4 мкг/мл. Инфузию начинают с 0,1 мкг/кг/мин и доводят до требуемой для поддержания кровяного давления – не более 1,5 мкг/кг/мин. В ряде случаев для поддержания кровяного давления требуется введение инотропного средства, например, дофамина в/в в дозе 5-20 мкг/кг/мин.
Ребенка укладывают на бок (рвота!), обкладывают грелками, старшим дают горячий чай или кофе с сахаром и обеспечивают доступ свежего воздуха; по показаниям – О2 через маску; кофеин п/к или в/м; внутривенно коргликон или строфантин.
При развитии бронхоспазма ингалируют бета2-миметик через дозированный ингалятор или через небулайзер или внутривенно вводят эуфиллин в дозе 4 мг/кг в 10-20 мл физраствора. При коллапсе переливают плазму или ее заменители. При остром отеке гортани показана интубация или трахеотомия. При нарушениях дыхания – ИВЛ.
Кортикостероидные препараты для борьбы с первыми проявлениями шока не за: меняют адреналин, их введение, однако, может снизить в течение последующих 12-24 часов тяжесть более поздних проявлений – бронхоспазма, уртикарий, отеков, спазма кишечника и других гладкомышечных органов. В/в или в/м вводят половину суточной дозы раствора преднизолона (3-6 мг/кг/сут) или дексаметазона (0,4-0,8 мг/кг/сут), при необходимости эту дозу повторяют. Дальнейшее лечение, если необходимо, проводят оральными препаратами (преднизолон 1-2 мг/кг/сут, дексаметазон 0,15-0,3 мг/кг/сут). Целесообразно назначение комбинации Н1 и Н2 – блокаторов (Зиртек 2,5-10 мг/сут или Супрастин 1-1,5 мг/кг/сут в комбинации с циметидином 15-30 мг/кг/сут).
Всех больных после оказания им первой помощи и выведения из угрожающего состояния следует срочно госпитализировать, лучше специальным транспортом, так как в пути состояние их может ухудшиться и потребовать срочных лечебных мер.
При коллаптоидных (гипотензивно-гипореспонсивных) реакциях вводят адреналин, стероиды. Более легкие формы анафилактоидных реакций – зуд, сыпи, отек Квинке, крапивница требуют введения адреналина подкожно (1-2 инъекции) или Н1 блокаторана 24 часа – лучше в сочетании с Н2-блокаторами внутрь (циметидин 15-30 мг/кг/сут, ранитидин по 2-6 мг/кг/сут).
Инструкции по лечению шока должны быть в каждом прививочном кабинете.
[36], [37], [38], [39], [40]
Терапия при неправильном введении вакцин
Ошибочное подкожное или внутримыщечное введение БЦЖ требует специфической химиотерапии (см. ниже), и наблюдения противотуберкулезного диспансера. Увеличение дозы ЖПВ, ЖКВ, ОПВ, парентеральное введение последней, а также разведение живой коревой вакцины инактивированной {АКДС, АДС) обычно не дает клинических проявлений и не требует терапии. При ошибочном подкожном введении живых вакцин против чумы и туляремии, разведенных для накожной аппликации показан 3-дневный курс антибиотика. При увеличении дозы АКДС, АДС иАС, ВГА и ВГВ, других инактивированных вакцин, показаны антипиретики и антигистаминные препараты в первые 48 ч. При увеличении дозы живых бактериальных вакцин показаны соответствующие антибиотики в течение 5-7 дней в лечебной дозе.
Источник
Поствакцинальные осложнения – различные стойкие или тяжелые нарушения здоровья, развившиеся вследствие проведения профилактической вакцинации. Поствакцинальные осложнения могут быть местными (абсцесс в месте инъекции, гнойный лимфаденит, келоидный рубец и др.) или общими (анафилактический шок, БЦЖ-инфекция, энцефалит, менингит, сепсис, вакцино-ассоциированный полиомиелит и др.). Диагностика поствакцинальных осложнений основана на анализе клинических данных и их связи с недавно проведенной прививкой. Лечение поствакцинальных осложнений должно включать этиотропную, патогенетическую и симптоматическую общую и местную терапию.
Общие сведения
Поствакцинальные осложнения – патологические состояния, имеющие причинную связь с профилактической прививкой, нарушающие состояние здоровья и развитие ребенка. Проведение профилактической вакцинации в педиатрии направлено на формирование протективного иммунитета, не позволяющего развиться инфекционному процессу при повторном контакте ребенка с патогенном. Кроме индивидуального типоспецифического иммунитета, массовая вакцинация детей преследует цель создания коллективного (популяционного) иммунитета, призванного прекратить циркуляцию возбудителя и развитие эпидемий в обществе. С этой целью в России принят Национальный календарь профилактических прививок, регламентирующий перечень, сроки и порядок проведения обязательной и дополнительной вакцинации детей от рождения и до совершеннолетия.
В некоторых случаях у ребенка возникает неожидаемый, патологический ответ организма на вакцинацию, который расценивается как поствакцинальное осложнение. Частота поствакцинальных осложнений сильно варьируется в зависимости от вида прививки, используемых вакцин и их реактогенности. Согласно имеющимся в литературе данным, «лидером» по развитию поствакцинальных осложнений является прививка против коклюша, дифтерии и столбняка – частота осложнений составляет 0,2-0,6 случаев на 100 тыс. привитых. При вакцинации против полиомиелита, против кори, против паротита нежелательные последствия наступают в 1 и менее случае на 1 млн. вакцинированных.
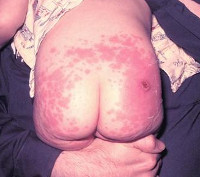
Поствакцинальные осложнения
Причины поствакцинальных осложнений
Возникновение поствакцинальных осложнений может быть связано с реактогенностью препарата, индивидуальными особенностями организма ребенка, ятрогенными факторами (техническими погрешностями и ошибками при проведении иммунизации).
Реактогенные свойства той или иной вакцины, т. е способность при введении в организм вызывать поствакцинальные реакции и осложнения, зависят от ее компонентов (бактериальных токсинов, консервантов, стабилизаторов, растворителей, адъювантов, антибиотиков и др.); иммунологической активности препарата; тропности вакцинных штаммов к тканям организма; возможного изменения (реверсии) свойств вакцинного штамма; контаминации (загрязнения) вакцины посторонними веществами. Различные вакцины значительно отличаются по количеству и тяжести побочных реакций; наиболее ректогенными из них считаются БЦЖ и АКДС-вакцины, наименее «тяжелыми» – препараты для прививок против полиомиелита, против гепатита В, против паротита, против краснухи и др.
Индивидуальные особенности организма ребенка, обусловливающие частоту и тяжесть поствакцинальных осложнений, могут включать фоновую патологию, обостряющуюся в постпрививочном периоде; сенсибилизацию и изменение иммунной реактивности; генетическую предрасположенность к аллергическим реакциям, аутоиммунной патологии, судорожному синдрому и пр.
Как показывает практика, частой причиной поствакцинальных осложнений выступают ошибки медицинского персонала, нарушающего технику прививки. К их числу может относиться подкожное (вместо внутрикожного) введение вакцины и наоборот, неправильное разведение и дозировка препарата, нарушение асептики и антисептики при проведении инъекции, ошибочное использование в качестве растворителей других лекарственных веществ и т. д.
Классификация поствакцинальных осложнений
К числу патологических состояний, сопровождающих вакцинальный процесс, относятся:
- интеркуррентные инфекции или хронические заболевания, присоединившиеся либо обострившиеся в поствакцинальном периоде;
- вакцинальные реакции;
- поствакцинальные осложнения.
Повышенная инфекционная заболеваемость в поствакцинальном периоде может быть обусловлена совпадением болезни и прививки во времени либо транзиторным иммунодефицитом, развивающимся после вакцинации. В этот период у ребенка может возникать ОРВИ, обструктивный бронхит, пневмония, инфекции мочевыводящих путей и др.
К вакцинальным реакциям относятся различные нестойкие расстройства, возникающие после прививки, сохраняющиеся кратковременно и не нарушающие жизнедеятельность организма. Поствакцинальные реакции однотипны по клиническим проявлениям, обычно не нарушают общего состояния ребенка и проходят самостоятельно.
Местные вакцинальные реакции могут включать гиперемию, отек, инфильтрат в месте инъекции и пр. Общие вакцинальные реакции могут сопровождаться повышением температуры, миалгией, катаральными симптомами, кореподобной сыпью (после вакцинации против кори), увеличением слюнных желез (после вакцинации против паротита), лимфаденитом (после вакцинации против краснухи).
Поствакцинальные осложнения делятся на специфические (вакциноассоциированные заболевания) и неспецифические (чрезмерно сильные токсические, аллергические, аутоиммунные, иммунокомплексные). По выраженности патологического процесса поствакцинальные осложнения бывают местными и общими.
Характеристика поствакцинальных осложнений
Чрезмерные по силе токсические реакции расцениваются как поствакцинальные осложнения, если развиваются в первые трое суток после вакцинации, характеризуются выраженным нарушением состояния ребенка (подъемом температуры выше 39,5°С, ознобами, вялостью, нарушением сна, анорексией, возможно – рвотой, носовыми кровотечениями и др.) и сохраняются в течение 1-3 суток. Обычно такие поствакцинальные осложнения развиваются после введения АКДС, Тетракока, живой коревой вакцины, противогриппозных сплит-вакцин и др. В отдельных случаях гипертермия может сопровождаться кратковременными фебрильными судорогами и галлюцинаторным синдромом.
Поствакцинальные осложнения, протекающие в форме аллергических реакций, делятся на местные и общие. Критериями локального поствакцинального осложнения выступает гиперемия и отек тканей, которые распространяются за область ближайшего сустава либо на площадь более 1/2 анатомической зоны в месте введения вакцины, а также гиперемия, отек и болезненность, сохраняющиеся свыше 3-х дней не зависимо от размеров. Наиболее часто местные аллергические реакции развиваются после введения вакцин, содержащих сорбент гидроксид алюминия (АКДС, Тетракок, анатокисны).
Среди поствакцинальных осложнений также встречаются общие аллергические реакции: анафилактический шок, крапивница, отек Квинке, синдром Лайелла, синдром Стивенса-Джонсона, многоморфная экссудативная эритема, манифестация и обострение бронхиальной астмы и атопического дерматита у детей. Иммунизация может вызвать инициацию иммунокомплексных поствакцинальных осложнений – сывороточной болезни, геморрагического васкулита, узелкового периартериита, гломерулонефрита, тромбоцитопенической пурпуры и др.
К поствакцинальным осложнениям с аутоиммунным механизмом развития относятся поражения центральной и периферической нервной системы (поствакцинальный энцефалит, энцефаломиелит, полиневрит, синдром Гийена-Барре), миокардит, ювенильный ревматоидный артрит, аутоиммунная гемолитическая анемия, системная красная волчанка, дерматомиозит, склеродермия и др.
Своеобразным посвакцинальным осложнением у детей первого полугодия жизни является пронзительный крик, имеющий упорный (от 3 до 5 часов) и монотонный характер. Обычно пронзительный крик развивается после введения коклюшной вакцины и обусловлен связанным с этим изменением микроциркуляции в головном мозге и острым приступом внутричерепной гипертензии.
Наиболее тяжелые по своему течению и последствиям поствакцинальные осложнения представляют так называемые вакциноассоциированные заболевания – паралитический полиомиелит, менингит, энцефалит, клиническая симптоматика которых не отличается от таковых заболеваний с другим механизмом возникновения. Вакциноассоциированные энцефалиты могут развиваться после вакцинации против кори, против краснухи, АКДС. Доказана вероятность заболевания вакциноассоциированным менингитом после получения прививки против эпидемического паротита.
Поствакцинальные осложнения после введения вакцины БЦЖ включают локальные поражения, персистирующую и диссеминированную БЦЖ-инфекцию. В числе локальных осложнений наиболее часто встречаются подмышечный и шейный лимфадениты, поверхностные или глубокие язвы, холодные абсцессы, келоидные рубцы. Среди диссеминированных форм БЦЖ-инфекции описаны остеиты (оститы, остеомиелиты), фликтенулезные конъюнктивиты, иридоциклиты, кератиты. Тяжелые генерализованные поствакцинальные осложнения обычно возникают у детей с иммунодефицитом и нередко заканчиваются летальным исходом.
Диагностика поствакцинальных осложнений
Поствакцинальное осложнение может быть заподозрено педиатром на основании появления в разгар вакцинального процесса тех или иных типичных клинических признаков.
Обязательным для дифференциальной диагностики поствакцинальных осложнений и осложненного течения вакцинального периода является лабораторное обследование ребенка: общий анализ мочи и крови, вирусологические и бактериологические исследования крови, мочи, кала. Для исключения внутриутробных инфекций (цитомегалии, герпеса, хламидиоза, токсоплазмоза, микоплазмоза, краснухи и др.) у детей первого года жизни используются методы ИФА, ПЦР, РНГА, РСК и др. Биохимический анализ крови позволяет исключить судорожные состояния, обусловленные снижением уровня кальция при рахите и спазмофилии; гипогликемией при сахарном диабете.
По показаниям (при признаках поражения ЦНС) назначается люмбальная пункция с исследованием ликвора, проводится электроэнцефалография и электромиография, нейросонография, МРТ головного мозга. Дифференциальная диагностика поствакцинальных осложнений в этих случаях осуществляется с эпилепсией, гидроцефалией, опухолями мозга и пр.
Диагноз поствакцинального осложнения устанавливается только после того, как исключаются все другие возможные причины нарушения состояния ребенка.
Лечение поствакцинальных осложнений
В рамках комплексной терапии поствакцинальных осложнений проводится этиотропное и патогенетическое лечение; организуется щадящий режим, тщательный уход и рациональная диета. С целью лечения локальных инфильтратов назначаются местные мазевые повязки и физиотерапия (УВЧ, ультразвуковая терапия).
При выраженной гипертермии показано обильное питье, физическое охлаждение (обтирания, лед на голову), жаропонижающие препараты (ибупрофен, парацематол), парентеральное введение глюкозо-солевых растворов. При аллергических поствакцинальных осложнениях объем помощи диктуется тяжестью аллергической реакции (введение антигистаминных препаратов, кортикостероидов, адреномиметиков, сердечных гликозидов и пр.).
В случае поствакцинальных осложнений со стороны нервной системы назначается посиндромная терапия (противосудорожная, дегидратационная, противовоспалительная и т. п.). Лечение поствакцинальных БЦЖ-осложнений проводится с участием детского фтизиатра.
Профилактика поствакцинальных осложнений
Профилактика поствакцинальных осложнений предусматривает комплекс мероприятий, среди которых первое место занимает правильный отбор детей, подлежащих вакцинации, и выявление противопоказаний. С этой целью проводится предвакцинальный осмотр ребенка педиатром, при необходимости – консультации детских специалистов, наблюдающих ребенка по основному заболеванию (детского аллерголога-иммунолога, детского невролога, детского кардиолога, детского нефролога, детского пульмонолога и др.). В поствакцинальном периоде за привитыми детьми должно быть организовано наблюдение. Важное значение имеет соблюдение техники иммунизации: к проведению вакцинации детей должен допускаться только опытный, специально обученный медперсонал.
Детям, перенесшим поствакцинальное осложнение, вакцина, вызвавшая реакцию, больше не вводится, однако в целом плановая и экстренная иммунизация не противопоказаны.
Источник
