Что за прививка dpt


Гришина Александра Николаевна,
Врач-терапевт
От чего прививка АКДС
АКДС – прививка, которая защищает сразу от трех опасных инфекционных заболеваний. Она считается основной для детей грудного возраста, однако переносится не очень легко. Родители могут сами выбирать какую вакцину колоть – российского или зарубежного производства, но в чем между ними разница и какая лучше, наверняка не знают.
АКДС расшифровывается как адсорбированная коклюшно-дифтерийно-столбнячная вакцина. Из расшифровки становится понятно, от чего она защищает.
Вакцина способствует формированию иммунитета от трех инфекционных болезней, которые встречаются как у взрослых, так и у детей – от столбняка, коклюша и дифтерии.
Почему так важно колоть АКДС? Болезни, от которых защищает прививка, приводят к тяжелым последствиям, высока вероятность летального исхода. Например, до введения обязательной вакцинации смертность от столбняка составляла 90%, от дифтерии – 25%. Хоть от коклюша дети умирают редко, однако болезнь имеет тяжелое течение, нередко приводит к осложнениям в виде бронхита, пневмонии, плеврита.

В каком возрасте делают прививку
Коклюш и дифтерия по праву считаются детскими заболеваниями, хотя иногда ими болеют и взрослые. Но именно дети младшего возраста тяжелее всего переносят болезнь, поэтому прививка АКДС делается грудничкам. Чем раньше будет завершен курс иммунизации, тем меньший риск заражения.
Ребенку делают 3 прививки АКДС, каждую последующую дозу вводят не ранее, чем через 1,5 месяца. Детям до 4-х лет укол делают в переднюю часть бедра, старше 4-х лет – в дельтовидную мышцу плеча.
Вам может быть интересно: Почему рождение ребенка не всегда в радость?

Необходимо строго придерживаться графика вакцинации, иначе не сформируется стойкий иммунитет.
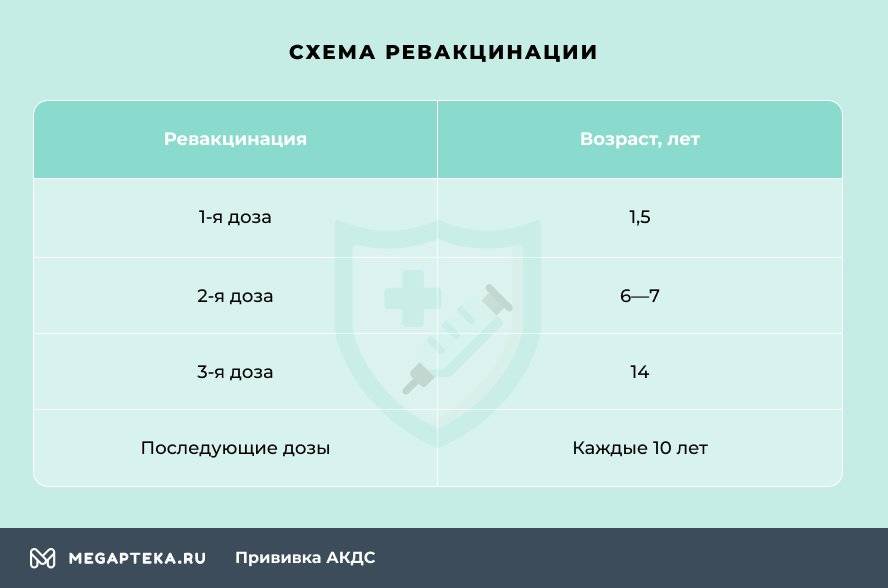
Через год после введения третьей дозы проводится первая ревакцинация, в 6-7 лет – вторая, в 14 лет – третья. Взрослым необходимо проходить ревакцинацию АКДС каждые 10 лет, поскольку введенная вакцина защищает от болезней на 5-7 лет.
Вакцинация проводится АКДС вакциной, ревакцинация для детей в возрасте 4-6 лет – АДС-анатоксином, для детей старше 6 лет – АДС-М-анатоксином.
Препараты для ревакцинации не содержат коклюшного компонента, поэтому легче переносятся.

Какие реакции возможны на АКДС
Вакцинация – это стресс для организма, удар по иммунной системе, поэтому не исключены негативные реакции на АКДС. Чтобы избежать излишних волнений, необходимо знать, какие возможны побочные действия.
Бесклеточные вакцины оказывают более мягкое воздействие, поэтому не вызывают бурных реакций.
Наиболее частым осложнением вакцинации является повышение температуры тела. Чаще речь идет о субфебрилитете, реже температурные показатели достигают 38-39 ˚С. Температура на фоне введения АКДС держится не более трех суток, с легкостью сбивается жаропонижающими.
Легче всего переносится первая прививка, сделанная в 3 месяца. Каждая последующая АКДС переносится тяжелее. Самые выраженные реакции могут быть на третью прививку.
Помимо высокой температуры, возникают такие побочные эффекты:
- ухудшение аппетита
- слабость, сонливость
- болезненность в месте укола, тянущая боль, распространяющаяся на всю ногу
- фебрильные судороги
- образование шишки в месте инъекции (уплотнение исчезает самостоятельно в течение 1-2 месяцев)
- аллергические реакции в виде крапивницы, отека Квинке
Если высокая температура после прививки держится больше двух дней, необходимо обращаться в больницу. При судорогах или развитии тяжелой аллергической реакции необходимо срочно вызывать скорую помощь.
В 1% случаев использования цельноклеточной АКДС возникают осложнения:
- тяжелые аллергические реакции (анафилактический шок, отек Квинке)
- энцефалит, менингит
- синдром острой дыхательной недостаточности
- нарушение сердечного ритма
- снижение или повышение артериального давления
- судороги, парез
Появление поствакцинальных осложнений может быть связано не только с реакцией иммунной системы, но и с наличием противопоказаний к введению вакцины.
Подписывайтесь на Мегасоветы
и читайте полезные статьи о здоровье каждую неделю
Какие вакцины АКДС бывают
Прививаться нужно обязательно, а вот какую вакцину выбрать? Основных три:
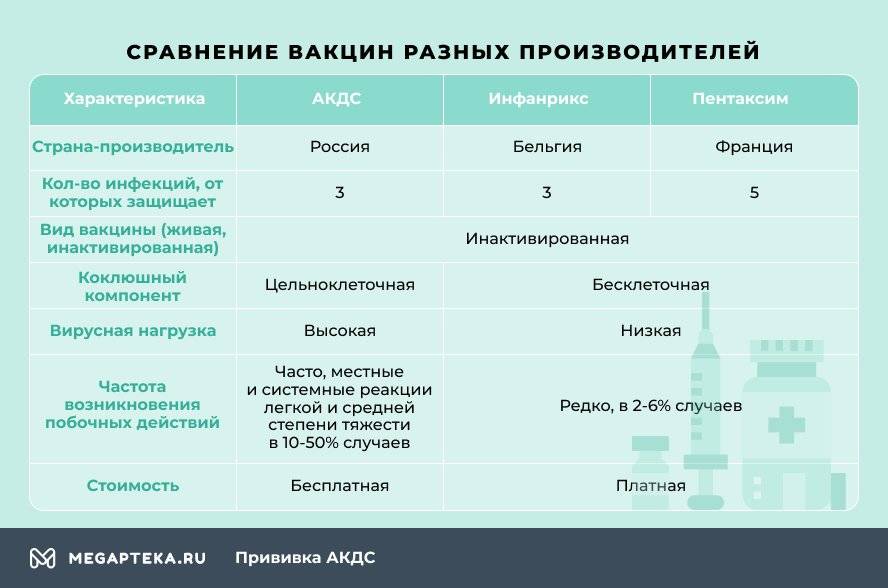
- АКДС. Это вакцина российского производства.
- Пентаксим. Комбинированная вакцина французского производства защищает сразу от пяти инфекционных заболеваний – столбняк, коклюш, дифтерия, полиомиелит и гемофильная инфекция (ХИБ).
- Инфанрикс. Это комбинированная вакцина от коклюша, столбняка и дифтерии бельгийского производства.
Отличаются эти вакцины не только страной-производителем и, конечно же, ценой, но и вирусной нагрузкой. Это и есть основной фактор, влияющий на выбор.
Сравнительный анализ вакцин
Чем Пентаксим отличается от АКДС? В отличие от российской, зарубежные вакцины бесклеточные, они содержат только белок коклюшного микроорганизма. Благодаря этому они легче переносятся детьми, реже вызывают негативные реакции. Даже если взять Пентаксим, который одновременно защищает от 5, а не от 3 инфекционных болезней, то он оказывает более мягкое воздействие на организм, нежели АКДС.
Российская вакцина цельноклеточная, содержит мертвые клетки коклюшного компонента, который становится причиной поствакцинальных осложнений.
Какую вакцину лучше выбрать
При вакцинации зарубежными препаратами снижается вирусная нагрузка. У Инфанрикса она минимальная, всего 7 антигенов, у Пентаксима 26, а у АКДС – 3002.
Подсчет проводился исходя из следующего:
- цельноклеточный коклюшный компонент – 3 тыс. антигенов
- антигены коклюша в бесклеточной вакцине – 1-5 шт.
- полиомиелите – 15 шт.
- ХИБ – 2 шт.
- столбняка – 1 шт.
- дифтерии – 1 шт.
Вместе с антигенной нагрузкой снижается риск поствакцинальных осложнений. Но не уменьшается ли эффективность вакцинации?
С точки зрения формирования иммунитета к инфекционным болезням предпочтение отдают цельноклеточным вакцинам. Их эффективность достигает 100%, они обеспечивают более продолжительную защиту – до 5-7 лет. Однако вводимые антигены вызывают сильную реакцию организма, из-за этого количество противопоказаний и побочных действий больше.
Часто болеющим детям, малышам, в анамнезе которых есть аллергические заболевания, иммунодефицитные состояния, хронические болезни, рекомендуется введение бесклеточных вакцин. Они более безопасные, редко вызывают негативные реакции, формируют защиту на 4-6 лет, а иммуногенность (эффективность) составляет 83-100%.
Единственный недостаток зарубежных вакцин – их нужно покупать самостоятельно. Согласно Национальному календарю прививок бесплатно можно проходить вакцинацию только отечественной АКДС.
Приложение Мегаптека.ру знает, в какой аптеке есть ваше лекарство
Отправить смс со ссылкой на установку?
Что делать после прививки
Если ребенок подвержен аллергическим реакциям, то первые 30 минут необходимо находиться под медицинским наблюдением. Придя домой, лучше принять противоаллергическое средство и дать препарат из группы НПВС, например, Нурофен. Лекарство будет действовать не только как жаропонижающее, но и обезболивающее, поскольку первые сутки может сильно болеть нога. Первые 2-3 дня необходимо регулярно измерять температуру тела. Сбивать ее по необходимости.
При температуре выше 38˚С у грудничка нужно давать жаропонижающее, поскольку есть риск фебрильных судорог.
Что еще необходимо делать после АКДС? Важно придерживаться гипоаллергенного питания, употреблять больше жидкости.
Гулять на улице после АКДС можно, но только в тех местах, где нет людей. На фоне вакцинации снижается иммунитет, поэтому повышается вероятность респираторных заболеваний.
Если в месте инъекции появилась большая шишка, которая самостоятельно не уменьшается в течение 2-3 недель, можно делать компрессы с магнезией. Это ускорит рассасывание.
Чего нельзя делать после прививки АКДС
После вакцинации нельзя делать следующее:
- мочить место укола в первый день
- париться, принимать горячую ванну в первые 2-3 суток (лучше мыться под душем)
- перегреваться или переохлаждаться
- перекармливать ребенка
- вводить в рацион новую пищу
- употреблять продукты-аллергены
- гулять в местах большого скопления людей
Из-за поствакцинальных осложнений АКДС вызывает страх. Однако нужно включить здравый рассудок и понимать, что негативные реакции после введения вакцины можно предотвратить, а вот защититься от смертельно-опасных болезней иным способом нельзя!
Источник
Коклюш
С 1950-х годов отдельная вакцина от коклюша не выпускается. Коклюш всегда является частью комбинированной вацины, которая включает также дифтерию и столбняк.
DTP (или DPT) – это цельноклеточная вакцина от коклюша (плюс дифтерия и столбняк). Включает в себя целые бактерии, убитые формалином. Не используется в развитых странах с 2001 года из-за ее реактогенности, но используется во всем остальном мире. В России/Украине известна под названием АКДС.
DTaP – это бесклеточная вакцина от коклюша. Включает в себя не целые бактерии, а отдельные белки бактериальной мембраны, а также коклюшный токсин. Предназначена для детей, которые получают пять доз в 2, 4, 6, 15 месяцев и в 5-6 лет. В последние годы в некоторых странах ввели шестую дозу вакцины.
Tdap это похожая на DTaP вакцина, с уменьшенным количеством антигена дифтерии и коклюша. Предназначена для взрослых.
Сегодня DTaP уже редко используется, большинство стран переходят на пяти- и шести- валентные вакцины, которые включают в себя также гепатит В, полиомиелит и Hib.
Цельноклеточная вакцина (DTP) – это самая опасная из когда либо существовавших вакцин, с огромным количеством неврологических побочных эффектов.
Коклюш
The True Story of Pertussis Vaccination: A Sordid Legacy?
2002,
Geier,
J Hist Med Allied Sci
Длинная, но познавательная статья про историю вакцины от коклюша, и не только. Если вы всё ещё случайно надеетесь, что главной целью фармацевтических компаний является создание эффективных и безопасных препаратов, то эта статья вас немного протрезвит. Здесь есть русский перевод. Очень рекомендую прочитать ее полностью.
– В вакцину добавляется коклюшный токсин. Этот токсин увеличивает проницаемость гематоэнцефалического барьера, что позволяет ему, а также другим токсинам и вирусам проникнуть в мозг. Ну и сам коклюшный токсин является нейротоксином.
– То, что цельноклеточная вакцина (DTP) довольно опасна, и приводит к неврологическим последствиям, было ясно еще в 1930-х.
– Токсичность вакцин с 1950-х годов проверялась на мышах. Токсичность определялась количеством выживших мышей и снижением их веса. В 1963 году оказалось, что нет никакой корреляции между тестом на мышах и количеством неврологических последствий у детей.
– Кроме коклюшного токсина (который является экзотоксином), другим компонентом вакцины является эндотоксин. (Экзотоксин – это токсин, который выделяет живая бактерия, эндотоксин – это токсин, который выделяется из бактерии после ее распада). Этот эндотоксин очень токсичен, и его наличие в составе вакцины тщательно скрывалось производителями.
– В статье 1953 года заявлялось, что практически у каждого вакцинированного ребенка была системная интоксикация, а поражение ЦНС часто оставалось перманентным.
– Первая бесклеточная вакцина появилась уже в 1937 году. Она широко использовалась в 1940-х, после чего была снята с производства, поскольку компания не хотела инвестировать в клинические испытания. В 1960-е и 1970-е широко использовались другие бесклеточные вакцины, которые тоже были сняты с производства из-за их более высокой стоимости.
– После того, как в Японии два младенца умерли от прививки, японцы разработали бесклеточную вакцину, которая используется с 1981 года.
– Швеция запретила цельноклеточную вакцину в конце 1970-х. С 1970-го до 1985-го ни один ребенок не умер от коклюша.
– После того, как в 1979 году 4 ребенка в Теннесси умерли после прививки из одной серии, CDC установило, что прививка связана с синдромом внезапной младенческой смерти. Пока директор вакцинного отдела FDA был в отпуске, FDA изъяло всю серию. Но когда директор вернулся, он распорядился вернуть всю серию для использования. Он извинился перед фармацевтическими компаниями за этот поступок, и пообещал им больше так не делать. После этого инцидента, производители не посылают всю серию вакцины в одно и то же место, а распределяют каждую серию по всей стране.
– В статье также про то, как из-за этой вакцины был принят закон о компенсации пострадавшим от прививок, как Department of Health делает все возможное, чтобы не компенсировать пострадавших, как получается, что практически все эксперты по вакцинам имеют конфликт интересов, как выбираются эксперты для комитетов, которые расследуют, связана ли вакцина с такими или иными побочными эффектами, и многое другое.
– Лишь в 2001 году, через 60 лет после того, как более безопасная бесклеточная вакцина была создана, и через 20 лет после того, как это сделала Япония, США перешла на бесклеточную вакцину. Но цельноклеточная вакцина до сих пор лицензирована в США, поскольку фармацевтические компании продают ее ВОЗ, которая распределяет ее в другие страны, жители которых всё ещё не догадываются, насколько она опасна.
Коклюш
Delay in diphtheria, pertussis, tetanus vaccination is associated with a reduced risk of childhood asthma.
2008,
McDonald,
J Allergy Clin Immunol
Анализ 11,000 детей, которые получили цельноклеточную вакцину в Канаде. Те, кто получили первую дозу вакцины на два месяца позже обычного срока, болели астмой в два раза реже. У тех, кто получил все три дозы вакцины позже – риск развития астмы был в 2.5 раза ниже.
Это происходит из-за того, что иммунная реакция смещается в сторону Th2. Точная причина астмы еще неизвестна, но согласно одной из господствующих теорий, астма вызывается повышенной гигиеной. Когда ребенок растет в слишком стерильной среде, и не соприкасается с бактериями, его иммунная система смещается в сторону Th2. Это приводит к выработке антител IgE. Эти IgE и ответственны за астму, аллергии, дерматит и прочие радости, которые намного чаще встречаются у привитых детей, поскольку прививки тоже сдвигают иммунитет в сторону Th2. Этот сдвиг происходит напрямую (благодаря вакцинным антигенам), а также не напрямую (благодаря защите от бактерий).
Коклюш
Effects of diphtheria-tetanus-pertussis or tetanus vaccination on allergies and allergy-related respiratory symptoms among children and adolescents in the United States.
2000,
Hurwitz,
J Manipulative Physiol Ther
Привитые болели астмой в два раза чаще непривитых. Авторы считают, что половина случаев астмы в США (2.9 миллионов) могла бы быть предотвращена если бы детей не прививали от дифтерии, коклюша и столбняка. Еще: [1].
Коклюш
Early childhood infection and atopic disorder.
1998,
Farooqi,
Thorax
У привитых цельноклеточной вакциной риск аллергии был на 76% выше. У принимавших антибиотики в первые два года жизни риск аллергии был в 2 раза выше.
Один курс антибиотиков повышал риск аллергии на 85; два курса антибиотиков повышали риск в 3 раза; а три курса антибиотиков повышали риск аллергии в 8 раз.
У тех, кто переболели корью, и не получили прививку, риск аллергии был на 45% ниже (здесь нет статистической значимости).
Коклюш
Pertussis vaccination and asthma: is there a link?
1994,
Odent,
JAMA
Привитые цельноклеточной вакциной болели астмой в 5.4 раза чаще непривитых.
Убитые коклюшные бактерии, которые вкололи морским свинкам вызвали у них астму.
Коклюш
Possible temporal association between diphtheria-tetanus toxoid-pertussis vaccination and sudden infant death syndrome.
1983,
Baraff,
Pediatr Infect Dis
Вакцина DTP ассоциирована с синдромом внезапной детской смерти (СВДС) в Лос-Анжелесе. Визиты к врачу также были ассоциированы с СВДС.
Коклюш
Severity of whooping cough in England before and after the decline in pertussis immunisation.
1984,
Pollock,
Arch Dis Child
После того, как в Англии резко упал охват вакцинации из-за страха перед DTP вакциной, количество случаев коклюша и смертность от него упали в 4 раза.
Полиомиелит
Attributable risk of DTP (diphtheria and tetanus toxoids and pertussis vaccine) injection in provoking paralytic poliomyelitis during a large outbreak in Oman.
1992,
Sutter,
J Infect Dis
Кроме отсутствия вакцинации, есть еще несколько причин паралитического полиомиелита, такие как стресс, травма, физическая активность, беременность, удаление гланд и инъекции.
В 1988-1989 в Омане была вспышка полиомиелита (118 случаев), несмотря на охват вакцинации в 87%. Не обнаружилось никакой связи между количеством доз вакцины и параличем. Однако заболели намного больше детей, которые получили прививку DTP за предшествующие параличу 30 дней. 25% детей заболели из-за DTP, а среди детей 5-11 месяцев из-за нее заболели 35%.
Впервые паралитический полиомиелит вызванный прививкой был описан в 1909 году, а затем были описаны три вспышки полиомиелита среди пациентов с врожденным сифилисом и с тропическим сифилисом, которые получали уколы различных лекарств на основе мышьяка. Однако лишь после того, как в конце 40-х начали прививать от дифтерии, столбняка и коклюша, ученые обратили внимание на связь между уколами и полиомиелитом.
На основании этих данных, авторы замечают, что возможно не стоит одновременно с вакциной полиомиелита колоть также и другие.
Материалы сайта размещены под лицензией Creative Common Attribution—NonCommercial—NoDerivatives (CC BY-NC-ND)
т.е. свободны для некоммерческого распространения и цитирования с указанием ссылки и авторства (scibook.org, amantonio),
использование содержания в целях создания другого продукта или смысла запрещено.
Источник
Все компоненты АКДС-вакцины способны формировать иммунитет практически у 100% прививаемых пациентов. Вакцины против дифтерии и столбняка, по завершении первичного курса прививок, формируют иммунитет длительностью около 10 лет, что объясняет необходимость в ревакцинации по прошествии этого периода времени. Вакцины против коклюша формируют иммунитет длительностью около 5-7 лет.
Однако проведение ревакцинации сдерживается высокой реактогенностью такой вакцины у детей старшего возраста, подростков и взрослых, а также отсутствием массового производства комбинированных вакцин для детей старше 6 лет и взрослых на основе бесклеточной коклюшной вакцины. Все вакцины против дифтерии, столбняка и коклюша вводятся внутримышечно. Все без исключения (цельноклеточные) АКДС-вакцины следует вводить на фоне антипиретиков (жаропонижающих). Это позволяет с одной стороны, предотвратить возможное неконтролируемое повышение температуры, с другой стороны — исключить риск фебрильных (температурных) судорог у маленьких детей, возникающих на фоне высокой температуры, независимо от того, что явилось ее причиной. Помимо этого, все жаропонижающие препараты обладают противовоспалительными и обезболивающими свойствами. Последнее особенно важно в предотвращении боли в месте введения, которая может быть довольно сильной, с другой — обезопасить ребенка от выраженных отеков в месте введения вакцины.
При наличии у ребенка аллергических расстройств (наиболее часто это атопический дерматит) рекомендовано также применение противоаллергических препаратов. Ни жаропонижающие, ни антигистаминные препараты не влияют на выработку иммунитета, т.е. эффективность вакцинации.
Примерная схема подготовки ребенка к прививке АКДС-вакцинами:
День -2, -1. Если у ребенка есть диатез, либо иные аллергические расстройства, дайте антигистаминные в поддерживающей дозировке.
День 0. Сразу после возвращения домой введите свечку с жаропонижающим. Это предотвратит некоторые реакции, развивающиеся в первые часы после прививки (длительный плач, отек в месте укола и др.). Если температура будет повышаться в течение дня, введите еще одну свечку. Обязательной является свечка на ночь. Если ребенок просыпается ночью для кормлений, проверяйте температуру и при ее повышении введите еще одну свечку. Продолжайте прием антигистаминного препарата.
День 1. Если утром температура повышена, введите первую свечку. Если температура будет повышаться в течение дня, введите еще одну свечку. Возможно, потребуется ввести еще одну свечку на ночь. Продолжайте прием антигистаминного препарата.
День 2. Жаропонижающее вводится только при наличии температуры. Если ее повышение незначительно, можно отказаться от жаропонижающих. Продолжайте прием антигистаминного препарата.
День 3. Появление на 3-й день (и позже) повышения температуры тела и реакций в месте прививки нехарактерно для инактивированных вакцин. Если температура все-таки повысилась, следует искать другую причину (режущиеся зубки, ОРЗ и пр.).
Противопоказания: истинные и ложные
Помимо общих противопоказаний к вакцинации, таких как острое заболевание, аллергия к компонентам вакцин и тяжелый иммунодефицит (при котором формирование иммунитета невозможно), АКДС-вакцины временно или абсолютно противопоказаны (истинные противопоказания) в случае, если у ребенка имеется прогрессирующая патология нервной системы, либо отмечались судороги не на фоне повышения температуры. В этом случае дети прививаются вакциной без коклюшного компонента (АДС).
Временными и относительными противопоказаниями являются диатез (прививки можно проводить вне обострений), недавно перенесенная ОРЗ (прививки можно проводить сразу после выздоровления). Следует заметить, что в США нетяжелое ОРЗ не является противопоказанием и прививки могут быть проведены, в том числе, на фоне незначительного повышения температуры, кашля, насморка. Фебрильные (т.е. возникшие на фоне повышения температуры) судороги, отмечавшиеся при ОРЗ или иных заболеваниях (исключая прививки АКДС) не являются противопоказанием, однако в этом случае требуется тщательная подготовка ребенка к вакцинации с целью профилактики температурных реакций.
Перинатальная энцефалопатия в анамнезе сама по себе является ложным противопоказанием, поскольку этим термином обозначают (кстати, он используется только в странах СНГ) неклассифицируемые, самые различные (в т.ч. допустимые) отклонения в развитии нервной системы, регистрируемые в первые месяцы жизни ребенка. Как правило, все эти проявления исчезают к возрасту начала прививок АКДС, гарантией чего может являться заключение невропатолога перед началом прививок.
Недоношенность также является ложным противопоказанием. К ложным противопоказаниям к прививкам АКДС относятся: прием антибиотиков, аллергические расстройства (кроме аллергии на компоненты вакцины), аллергия у родных, судороге в анамнезе родных, тяжелые побочные реакции на АКДС у родственников.
Противопоказанием к вакцинации препаратами против дифтерии и столбняка являются только аллергические или неврологические реакции на предыдущее введения таких вакцин.
Побочные реакции
В целом, наличие нетяжелых побочных реакций — это благоприятный признак, косвенно указывающий на правильное формирование иммунной системы ребенка и эффективность формируемого иммунитета. С другой стороны, как результат усилий по минимизации риска побочных реакций, их отсутствие не следует воспринимать как сигнал тревоги или трактовать как дефект в иммунной системе. Реакции в месте введения вакцины (в целом отмечаются у 15-25% привитых, без учета подготовки ребенка к вакцинации): покраснение (1-2%) и отечность (1-2%), вызванные иммунным воспалением в месте введения препарата и действием адъюванта (см.выше). боль в месте укола (вероятность около 15%, проявляется тем, что при движениях ребенок «бережет» ножку и плачет) — также является следствием воспалительной реакции.
Общие реакции (в среднем отмечаются у 20% привитых, без учета подготовки ребенка к вакцинации): повышение температуры тела (до 30%), прочие (беспокойство или наоборот, заторможеность, рвота, понос, нарушения аппетита).
Осложнения
Как и на введение любой другой вакцины, в редких случаях возможны аллергические реакции на компоненты вакцины в виде сыпи, крапивницы, отека Квинке (специфический отек, охватывающий значительную область в месте введения вакцины), анафилактический шок и др. Эти осложнения связаны не со свойствами вакцины, а количеством балластных веществ в конкретных препаратах, наличием у ребенка аллергии к ним и, в части случаев, несоблюдением правил вакцинации.
Источник
