Делать прививки если у ребенка температура

На первом году жизни новорожденных подвергают обязательной вакцинации согласно Национальному календарю прививок. Процесс, необходимый для формирования иммунитета против ряда опасных недугов, часто сопровождается такой реакцией, как температура. Родителям важно знать, чем сбить температуру у ребенка после прививки, а когда следует вызывать врача.
Причины температурного скачка после вакцинации
 Состав вакцины является чужеродным агентом, ведущим себя агрессивно в организме ребенка. В иммунологии активное вещество вакцины называется антигеном и может представлять собой живую, но ослабленную структуру вируса либо белковый фрагмент клетки бактерии. На встречу с подобной структурой организм реагирует сложными реакциями. Процесс борьбы с возбудителем сопровождается повышением температуры тела, что считается вполне нормальным явлением.
Состав вакцины является чужеродным агентом, ведущим себя агрессивно в организме ребенка. В иммунологии активное вещество вакцины называется антигеном и может представлять собой живую, но ослабленную структуру вируса либо белковый фрагмент клетки бактерии. На встречу с подобной структурой организм реагирует сложными реакциями. Процесс борьбы с возбудителем сопровождается повышением температуры тела, что считается вполне нормальным явлением.
Скачок температуры (гипертермия) после прививки свидетельствует о формировании механизма защиты от инфицирования определенным агентом (иммунитет). От чего зависит появление гипертермии:
- от качества вакцины (антигенов), степени ее очистки;
- от индивидуальных особенностей организма ребенка.
У каждой вакцины своя степень реактогенности (перечень осложнений). Наиболее сильная реакция сопутствует введению живых вакцин. Менее сильную реакцию вызывает введение клеточных вакцин, содержащих цельноклеточные структуры убитого вируса.
При каких прививках возможна гипертермия
 Если ребенок правильно подготовлен к вакцинации и ни что не угрожает его здоровью, температура может вообще не подниматься. Однако это вовсе не показатель того, что иммунитет не сформирован, а проявление сугубо индивидуальной реакции организма на вакцинирующий препарат.
Если ребенок правильно подготовлен к вакцинации и ни что не угрожает его здоровью, температура может вообще не подниматься. Однако это вовсе не показатель того, что иммунитет не сформирован, а проявление сугубо индивидуальной реакции организма на вакцинирующий препарат.
При повышенной температуре тела лучше вырабатываются антитела, вирусы и бактерии быстрее погибают. Обычно у ребенка в первые двое суток после инъекции показатель термометра может подскочить до 38 градусов, но это не повод сбивать температуру. Если же она держится дольше двух дней, а прием жаропонижающих не дает результата, следует вызывать врача.
На какие прививки чаще всего происходит температурная реакция
- Сразу после рождения (в роддоме) малышу проводят вакцинацию от гепатита В. Вакцина считается слабо реактогенной, прививка может вызвать незначительное повышение температуры, которую не придется сбивать.
- До выписки из роддома, новорожденному вводят противотуберкулезную сыворотку. Результатом прививки БЦЖ редко становятся колебания показаний градусника. Однако в случае нагноения места укола, температура может подняться.
- Вакцинацию от полиомиелита выполняют оральным препаратом, не вызывающим особых осложнений. Повышение температуры до значения 37,5 °С может произойти лишь через две недели после инъекции.

- Прививка от паротита угрожающей симптоматикой не характеризуется. Реакцией детского организма иногда становятся признаки легкой простуды с невысокой температурой. Ее сбивать нет смысла, она проходит сама.
- Годовалому малышу ставят однократную прививку от кори. Если ребенок здоров, угрожающей температурной симптоматики опасаться не стоит. У ослабленных деток через две недели может наблюдаться небольшой подъем температуры.
- Самой реактогенной можно считать вакцину АКДС, защищающую от инфицирования столбняком, дифтерией и коклюшем. Детский организм на введение комбинированного препарата чаще всего реагирует повышением температуры, которую придется сбивать.
Когда ожидать температурный взлет

Момент развития гипертермии зависит от состава вакцинирующего препарата. Инъекция инактивированной вакциной (фрагменты убитого вируса) способна вызвать гипертермию через 2-3 дня. Температуру можно не сбивать, она пройдет сама, но может держаться неделю. Вакцинация живыми (ослабленными) клетками вируса способна вызвать жар у ребенка на второй день после прививки, а продержаться две недели.
По мнению врачей, какую бы температуру не вызвало введение вакцины, необходим прием жаропонижающих средств уже при отметке градусника 37,5 °С. Критическое нарастание симптомов гипертермии угрожает фебрильными судорогами.
Как облегчить состояние привитого малыша

Купирующие жар препараты начинают давать, если показатель градусника миновал рубеж 38°С. Сбивать жар у ребенка при меньших значениях градуса можно при помощи детских свечей с парацетамолом. Кроме того, следует позаботиться об увлажнении воздуха в комнате, облегчить одежду малыша, не забывая о частом питье. Первые сутки после вакцинации – это самый ответственный период, когда необходимо следить за состоянием ребенка, чтобы не пропустить признаки нарастания жара.
Какими препаратами пользоваться
К началу вакцинирующего процесса по Национальному календарю прививок, родителям следует заранее запастись следующими медикаментами:
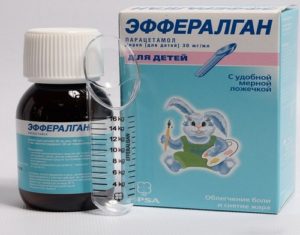
- Препараты, основным активным компонентом которых является парацетамол – Тайленол, детский Панадол, Эфералган либо Цефекон. Жаропонижающие средства для маленьких детей выпускают в форме сиропов либо суппозиториев (свечей). Их дают на ночь при отсутствии высоких температурных показателей.
- При температуре, превышающей отметку 38 °C, следует пользоваться Нурофеном, Ибупрофеном или другими медикаментами из группы нестероидных противовоспалительных средств. Препараты изготавливают в виде сиропов, удобных для лечения малышей.
 Наряду с препаратами, понижающими жар у ребенка после прививки, сбить температуру помогут домашние средства. Можно обтирать малыша прохладной водичкой либо водой с небольшим добавлением уксуса, ставить компрессы с отваром ромашки. Какие действия категорически запрещаются:
Наряду с препаратами, понижающими жар у ребенка после прививки, сбить температуру помогут домашние средства. Можно обтирать малыша прохладной водичкой либо водой с небольшим добавлением уксуса, ставить компрессы с отваром ромашки. Какие действия категорически запрещаются:
- применять водочные обтирания, водка пересушивает кожу малыша;
- сбивать температуру аспирином, его запрещено давать детям до 12 лет;
- отправляться на прогулку либо купать малыша, которому сделали прививку;
- включать в рацион новые продукты или менять его, насильно кормить.
Повышение температуры после вакцинации ничем особо страшным ребенку не угрожает, если держать ситуацию под контролем. Отправляясь на прививку, важно правильно подготовить кроху, чтобы он был здоров и хорошо себя чувствовал. Родителям следует запастись набором препаратов детской дозировки, помогающих сбивать градус. Однако при угрожающих признаках жара не мешкать с вызовом медиков.
Источник
Отсроченная опасность
Календарь профилактических прививок строго регламентирован: каждая вакцина имеет свои сроки введения. Они рассчитаны исходя из особенностей иммунной защиты и сроков формирования системного иммунитета. Чаще всего после введения первой дозы необходимо делать ревакцинацию, т. е. прививаться повторно. Количество рекомендованных ревакцинаций разными вакцинами колеблется от о1 до 7. Интервал между прививками, как и график, утвержден исходя из особенностей иммунного ответа на ту или иную вакцину.
Установленный временной «зазор» между вакцинациями «укорачивать» категорически запрещено – в противном случае снижается иммунная защита, а вот удлинять его при наличии на то веских оснований разрешается. Этим и пользуются многие врачи, перенося очередную прививку по самым разным причинам, среди которых одно из первых мест занимает ОРВИ.
И это понятно – ведь чаще всего вакцинируют детей, а они могут болеть респираторными инфекциями до 10 раз в год, а то и больше. При плотном графике прививок в первые годы жизни вероятность того, что очередная вакцинация придется на простуду, весьма велика.
«Ничего страшного, вакцинируем позже, пусть окрепнет», – подобные уверения нередко приходится слышать родителям от педиатров. Но пока мамы и папы ждут выздоровления ребенка, малыш остается один на один с опасными, порой смертельными заболеваниями.
Сегодня, когда все чаще звучат давно забытые диагнозы, такие как корь, дифтерия и даже бешенство и столбняк, медлить с надежной защитой можно только когда риск вакцинации превышает пользу. И при простуде чаша весов зачастую склоняется в пользу прививания, а не отказа от него.
Прививка при насморке – это норма!
Зарубежные специалисты уверены: дети с ОРВИ, протекающей в мягкой форме, должны прививаться по графику, даже если на момент вакцинации у них повышена температура тела. Авторитетные медицинские организации, в том числе Американский центр по контролю и профилактике инфекционных заболеваний, Американская академия семейных врачей и другие, рекомендуют прививать ребенка, даже если у него:
- температура тела выше 37 градусов (но не выше 38!);
- насморк или кашель;
- воспаление среднего уха (отит);
- легкая диарея.
Во всех этих ситуациях польза от вакцинации (своевременная защита от тяжелых инфекций) существенно выше, чем риск побочных эффектов.
Пресловутое «иммунитет не выдержит» – утверждение из разряда мифов, которые не имеют к истине никакого отношения. Иммунная система ребенка, да и взрослого человека регулярно сталкивается с миллионами антигенов – компонентами вирусов и бактерий, против которых организм вырабатывает антитела. Так происходит изо дня в день, в том числе и когда человек болен.
Читайте также:
Лечение насморка у маленьких детей
Вакцина – это лишь еще один, дополнительный, антиген. Она может вызвать, как правило, мягкие побочные эффекты, например, умеренную лихорадку, болезненность или отечность в месте введения. Но вакцина не способствует ухудшению состояния или обострению легкой простуды: дополнительный антиген – это только один вызов из многих тысяч, на которые приходится отвечать постоянно.
Стоит отметить, что мнение отечественных педиатров по поводу иммунизации температурящих детей все-таки отличается от точки зрения западных коллег: в методических указаниях Минздрава РФ при нетяжелых ОРВИ рекомендуется проводить вакцинацию после нормализации температуры тела.
И все же набивший оскомину насморк не является противопоказанием к прививкам и в отечественной медицине. Как и кашель, боль в горле и прочие катаральные симптомы, протекающие при температуре менее 37 градусов.
Хочется подчеркнуть, что в подавляющем большинстве случаев нет необходимости в проведении анализов крови перед планируемой вакцинацией, поскольку реальные противопоказания подтверждать лабораторными исследованиями нет смысла: их нельзя не заметить.
Привить: когда нужно погодить?
Острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний – безусловные временные противопоказания к вакцинации. Под это понятие подпадают:
- ОРВИ и грипп, сопровождающиеся повышением температуры тела (выше 37 градусов в отечественных рекомендациях и выше 38 – в западных);
- бактериальные инфекции (бронхит, пневмония и др.);
- бронхиальная астма в стадии обострения;
- хронический обструктивный бронхит в стадии обострения;
- атопический дерматит в стадии обострения;
- сенная лихорадка в стадии обострения и другие патологии.
Согласно методическим указаниям Минздрава РФ, плановые прививки в таких случаях должны проводиться через 2-4 недели после выздоровления или во время ремиссии. При этом в некоторых случаях имеет смысл вакцинировать под лекарственной защитой, например прививать ребенка, страдающего аллергией или атопическим дерматитом, на фоне назначения антигистаминных препаратов.
Существует также и перечень заболеваний, которые являются медотводом от вакцинации. Среди них:
- Тяжелое хроническое заболевание, например рак.
- Иммунодепрессия. К этому состоянию не относятся частые простуды – об истинном иммунодефиците говорят после трансплантации органов или костного мозга, а также при приеме иммунодепрессантов.
- Тяжелая аллергическая реакция на предыдущую дозу вакцины или компонента вакцины. Опять же подчеркнем, что к тяжелым не относятся местные реакции, лихорадка.
Согласно статистике Минздрава РФ, только у 1 % детей встречаются основания для медотвода от вакцинации и примерно еще у 1 % – для временной отсрочки иммунизации. Таким образом, 98 детей из 100 должны прививаться согласно календарю прививок, из месяца в месяц, несмотря на насморки и прочие мелкие неприятности.
Марина Поздеева
Фото istockphoto.com
Источник
Вопросы детского здоровья, профилактика болезней и лечение определенных патологий – это одни из главных вопросов родителей педиатру. Когда и как делать прививки, сколько нужно ждать после простуды, как лечить насморк и что делать при температуре – эти темы часто звучат в кабинете врача. Как обработать раны, ссадины, что нужно знать о состоянии ребенка – ответы на эти вопросы может дать педиатр на приеме. Обсудим некоторые частые проблемы.
Длительный насморк: что делать?
Часто родители обращаются к врачу с проблемой насморка у детей. Несмотря на все их усилия по лечению, он не проходит больше 1-2 недель, причем общее состояние при этом относительно нормальное. Врачи считают, что затяжной насморк у ребенка, длящийся более 7-10 дней, когда обычные средства не помогают, прежде всего требует осмотра ЛОР-врачом или педиатром. Он может быть признаком инфекционной болезни (вирусной или бактериальной), а также возникать вследствие аллергии.
В пользу аллергии может свидетельствовать тот факт, что ночью ребенку легче, насморк не мешает спать. Поэтому, прежде всего – надо начать с создания гипоаллергенного быта в доме. Необходимо убрать домашних животных и рыбок, ковры и тяжелые портьеры, заменив их на легкие стирающиеся занавески. Нужно часто проветривать в комнате и пользоваться увлажнителем, убрать шкафы с книгами, сменить все порошки, убрать из обихода все аэрозоли и дезодоранты.
Кроме того, необходимо проводить туалет носовых ходов 2-3 раза в день. Для этого в каждую ноздрю закапать по 1-2 капли солевого раствора и удалить слизь ватным жгутиком. Если слизи много – можно аккуратно удалить ее резиновой грушей или назальным детским аспиратором. При неэффективности подобных мероприятий на протяжении нескольких дней, нужно обследование у ЛОРа.
Прививки после простуды: когда можно
Нередко при простудах у детей им дают медотвод от прививок. Это необходимо для полноценного излечения организма и восстановления функций иммунитета. Особенно важно это при предстоящей АКДС (прививка от коревой, дифтерийной и столбнячной инфекций). Вакцинация АКДС считается одной из самых серьезных прививок, и к ее проведению применяются строгие медотводы по причине острых заболеваний. При наличии недолгой лихорадки в 1-2 дня и проявлений легкого ОРВИ прививку можно проводить спустя 7-10 суток с момента клинического выздоровления ребенка. Если малыш перенес ангину, пневмонию или лихорадка при ОРВИ была длительной, потребовала назначения антибиотика, медотвод дается на срок от 2 до 4 недель, в зависимости от клинического осмотра и данных лабораторных исследований. В любом случае, даже при наличии эпидемиологических показаний, например, высоком риске развития дифтерии или коклюша в регионе, ранее 7 дней с момента выздоровления ребенка прививки делать нельзя – это опасно осложнениями и побочными реакциями.
Ребенок заболел накануне прививки: как быть?
Если за 2-3 дня до планируемой прививки ребенок заболевает – вакцинация обязательно откладывается. Это касается любых видов вакцин, будь то живые, убитые, монокомпонентные или поливакцины.
Прививку ребенку обязательно нужно отложить, если повышена температура, есть признаки недомогания, расстроился стул или появился насморк. Вакцинация АКДС, как и любая другая, является достаточно серьезной для детского иммунитета, и на момент вакцинации ребенок должен быть абсолютно здоров. Это четко оговаривается в инструкциях по применению вакцины. При легкой форме ОРВИ медотвод дается на 7-10 дней с момента выздоровления. Спустя 10 дней можно прививаться, но предварительно ребенок должен быть осмотрен врачом. Важно, чтобы не было ни единого признака болезни.
Можно ли гулять и купаться после прививки?
Если прививки проводятся по графику или вне его, при полном здоровье ребенка, его последующая жизнь практически никак не ограничивается. Прогулки после введения вакцины не запрещены – можно гулять и купать ребенка как обычно, если у него не отмечается нарушения в самочувствии. Если же есть повышение температуры – прогулку и купания откладывают до ее нормализации.
Дети часто падают: можно ли обрабатывать раны Мирамистином или Банеоцином?
Для обработки мелких ран и порезов, ссадин у детей хорошо себя зарекомендовала перекись водорода 3%-ная, ее выпускают в специальных пластиковых флаконах с капельницей, что удобно для ношения с собой. Кроме того, можно обрабатывать раны ребенка раствором Мирамистина 1% – это средство безопасно с первых дней жизни. Оба этих раствора не вызывают жжения и боли в области раны, а значит малыш не будет бояться и плакать. Также не теряют своей актуальности растворы зеленки и йод, однако последний разрешено применять только с года. Зеленкой и йодом рана обрабатывается только по краям после ее промывания раствором перекиси водорода или проточной водой с хозяйственным мылом.
Банеоцин не подходит для обработки ран у ребенка – это антибактериальное средство, которое применяется при инфицированных ранах, ожогах и кожных болезнях. Хотя в инструкции к этому препарату написано, что он рекомендован для применения даже для новорожденных в качестве профилактики пупочной инфекции, для мелких травм он не подходит. Постоянное использование может вызывать устойчивость микробов к антибиотикам и проблемы с лечением в дальнейшем.
У ребенка колеблется температура: это опасно?
Часто родители отмечают, что у детей раннего возраста температура тела нестабильна, она колеблется в течение дня, иногда превышая нормативные значения в 36,6°С. Это сильно тревожит родителей, заставляет обращаться к врачу. Нормой температуры для ребенка первого полугодия жизни в период бодрствования считается от 36,5 до 37,4°С. На фоне беспокойства и приступа колики, которые возникают у большинства детей в первые 3-4 месяца жизни, температура тела может несколько повышаться. При сильном беспокойстве и крике она даже временно поднимается до 37,7-38°С. По мере успокоения ребенка цифры на градуснике приходят к норме. Это состояние не опасно для малыша, требует только правильно подобранной одежды, чтобы малыш не перегревался. Никаких лечебных мероприятий ребенку не требуется.
Пройдите тестПодозрение на сахарный диабет у ребенка В развитии сахарного диабета не всегда виновато питание. Насколько высок риск этого заболевания для вашего ребенка?
Источник
