Можно ли пить после прививки пневмонии

Восемь из десяти заболевших пневмонией и каждый третий, перенесший менингит, – жертвы этой инфекции. Streptococcus pneumonia – так на латыни звучит название виновника тяжелейших болезней, уже закончившихся трагически для полутора миллионов жителей Земли.
Быстро распространяясь с кровотоком по организму, пневмококковая инфекция поражает не только легочную ткань, но и другие жизненно важные органы:
- Мозг – с дальнейшим развитием гнойного менингита.
- ЛОР-органы – с развитием отитов, синуситов, фарингитов, ангин.
- Кишечник, где под ее влиянием возникает перитонит.
- Сердце – с поражением эндокарда.
- Кроветворную систему – с возникновением сепсиса
Как происходит заражение
Пневмококком можно заразиться от уже болеющих людей и от бактерионосителей, которые сами здоровы, но выделяют инфекцию с дыханием или при чихании. У них инфекция гнездится в носоглотке, однако барьерные органы не дают ей опуститься вниз, к легким. Препятствуют ее размножению и распространению также носовая слизь, слюна, реснитчатые клетки органов дыхания и вырабатываемый ими секрет, который способствует очищению слизистых от патогенных организмов.
Эту систему иногда нарушает влияние внешних и внутренних факторов:
- Переохлаждение
- Переутомление
- Психические стрессы
- Недостаток витаминов
Все вместе или по отдельности они ослабляют иммунитет и очередная атака пневмококковой инфекции заканчивается болезнью.
Кому особенно необходима прививка
Воспаление легких, вызванное Streptococcus pneumonia, знает, куда нужно целиться наверняка: его добычей чаще всего становятся дети-дошкольники и пожилые люди, перешагнувшие шестидесятилетний рубеж.
Обязательно прививают детей с такими заболеваниями:
- Хроническими патологиями сердца и почек
- Серповидно-клеточной анемией
- Иммунодефицитными состояниями
Взрослым (пожилым) людям очень рекомендуется пройти вакцинацию при любых хронических заболеваниях, способных угнетать иммунитет:
- Сахарном диабете
- Заболеваниях крови
- Болезнях печени
- ВИЧ-инфицированным
В России каждый год до 70 тысяч детей заболевают пневмококковой пневмонией.
Еще примерно 2,5 миллиона попадают к врачу с симптомами отита – крайне неприятного инфекционного заболевания, которое чревато опасными осложнениями вплоть до развития полной глухоты. Даже для такой большой страны, как Россия, это очень серьезные цифры.
Самый лучший и простой способ уберечь ребенка или пожилого члена семьи – сделать прививку от пневмококковой инфекции, которая доступна в любой поликлинике.
А также она необходима тем, кто перенес операцию по удалению селезенки – важного кроветворного органа, который выполняет и защитную функцию в организме.
Прививку от пневмококковой инфекции обязательно делают детям, воспитывающимся в детский домах, и старикам, которые живут в домах престарелых. Это связано с кучностью проживания и высокой вероятностью возникновения вспышек крупозной пневмонии, если вдруг заболевает кто-то один.
Преимущества вакцинации
- Исследования показывают, что при условии проведения массовых прививочных кампаний частота заболевания крупозной пневмонией, гнойным менингитом и другими вариантами течения пневмококковой инфекции уменьшается в шесть раз.
- Реже болеют привитые дети и взрослые и другими формами респираторных заболеваний – гриппом, ОРВИ, бронхитами. Значительно снижается число отитов, синуситов и ангин.
- Даже если пневмококковое заражение все-таки наступает, болезнь протекает куда легче и никогда не заканчивается летально, а время лечения существенно укорачивается. Кроме того, в терапевтических схемах не приходится использовать сильные и дорогие препараты.
- Доза вакцины стоит очень дорого и покупать ее самим разорительно для семейного бюджета. Государство берет на себя все затраты и дает возможность привиться бесплатно – так зачем ее упускать и подвергать себя риску тяжело заболеть?
Когда делать прививку
Первая пневмококковая прививка рекомендуется еще в грудном возрасте – ее назначают, когда малышу исполняется два – три месяца, после чего он с интервалом в 1,5 месяца получает еще два укола. Затем очень желательна ревакцинация в полуторагодовалом возрасте.
Так же рекомендуется прививание пожилых людей по достижении ими 60-летнего возраста. Вакцинация взрослым проводится однократно.
А как же люди более молодого возраста? У них тоже есть риск заболеть пневмонией – особенно если они работают в больницах, учебных заведениях, на торговых предприятиях и на транспорте. Прививка от пневмококковой инфекции станет надежной защитой от тяжелой и опасной болезни, поэтому если ваша профессия связана с людьми, лучше найти время для вакцинации.
Как подготовиться к вакцинации
Если взрослому или ребенку предстоит вакцинация от пневмококка , то нужно выполнить ряд важных условий, которые помогут избежать осложнений в будущем.
- На момент прививки здоровый ребенок или взрослый не должен иметь никаких признаков простуды – кашля, насморка или температуры. Чтобы знать это наверняка, лучше сдать основные клинические анализы крови и мочи.
- Хронические заболевания нужно перед вакцинацией пролечить, чтобы добиться стойкой ремиссии.
Прививка от пневмококковой инфекции детям должна проводиться только в день здорового ребенка – контакты с заболевшими детьми, ожидающими своей очереди в поликлиничных коридорах, могут привести к заражению другими инфекциями, которые через несколько дней обязательно дадут о себе знать и будут выглядеть как осложнения после полученной прививки.
Противопоказания
Пневмококковую прививку можно делать без опасений за собственное здоровье. Применяемые для этого вакцины высококачественны и имеют только стандартные противопоказания:
- Непереносимость компонентов прививочного материала.
- Ранее отмечавшаяся аллергия на такую же прививку, если по времени уже пора делать ревакцинацию.
- Первые два триместра беременности, если нет отдельных рекомендаций врача.
- Респираторные заболевания на момент вакцинации.
- Обострение хронических патологий.
- Лихорадочные состояния любого происхождения.
Возможные побочные эффекты
После прививки от пневмококковой инфекции у большинства детей и взрослых каких-либо выраженных побочных явлений обычно не бывает, однако врачи предупреждают о возможных недомоганиях, которые могут проявиться в первые 12-24 часа после вакцинации:
- Кратковременный подъем температуры.
- Реакции в месте инъекции – покраснение, болезненность, слабый зуд.
- Общая картина недомогания – слабость, сонливость или, наоборот, бессонница
Все эти симптомы проходят максимум за сутки. Если они появляются спустя два-три дня после выполнения прививки от пневмококка , то можно сказать с уверенностью: вакцина тут точно не виновата. Очевидно, в день прививки ребенок или взрослый уже был слегка простужен, а небольшая доза препарата лишь ускорила болезнь – ту же ОРВИ или грипп.
Вот почему медики особенно настаивают на обследовании перед любыми прививками: во-первых, чтобы не спровоцировать начало другого инфекционного заболевания, а во-вторых – чтобы не дискредитировать саму идею вакцинации.
После прививки
Как вести себя после прививки? Вот несколько рекомендаций:
- В первые сутки больше отдыхать.
- Если температура поднялась выше 38, принять жаропонижающее.
- Место укола ничем не обрабатывать.
- Мыть малыша или мыться взрослому вполне можно: вода никак не влияет на кожу вокруг прививки
Обязательно обратиться к врачу придется, если температура держится или тем более нарастает дольше суток, а на месте инъекции появился отёк больше пяти сантиметров, уплотнение и выделения.
По материалам сайта pro-privivku.ru
Прививку можно сделать во всех подразделениях Токсовской МБ.
Вакцинацию против пневмококковой инфекции в 2018 году
Источник
В Центре имени Гамалеи заявили, что после прививки от коронавируса в течение трех дней лучше не пить алкоголь. Кроме того, спиртным не стоит злоупотреблять до полного формирования антител в организме. Выясняем, какие алкогольные напитки и в каком объеме не нанесут вреда здоровью привитым от COVID-19 россиянам.
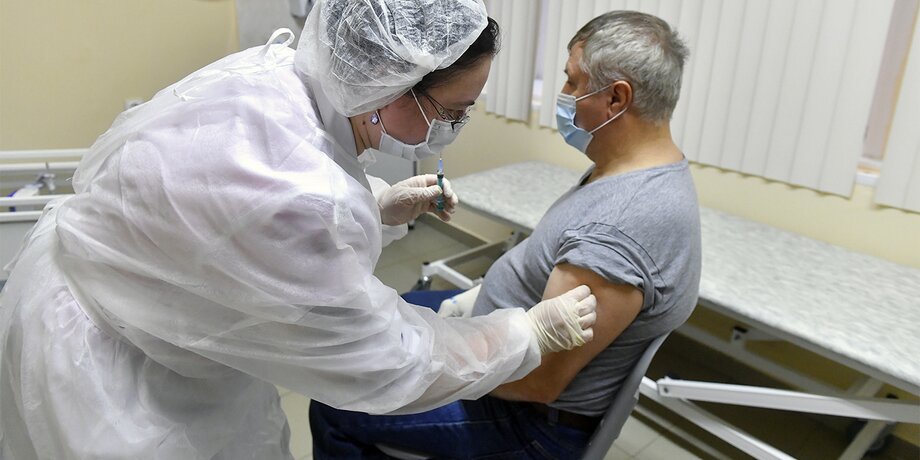
Фото: портал мэра и правительства Москвы
Разумное ограничение
Директор Центра имени Гамалеи, где разработали вакцину “Спутник V”, Александр Гинцбург рассказал, что после прививки от коронавируса рекомендуется отказаться от употребления спиртного на три дня.
Речь всего лишь о разумном ограничении потребления, пока организм не сформировал свой иммунный ответ на коронавирусную инфекцию.
Александр Гинцбург
директор Центра имени Гамалеи
По его словам, чрезмерное употребление алкоголя может снизить эффективность вакцины или вообще сделать ее бессмысленной. “Аналогично, в течение 42 дней, пока формируется иммунитет к коронавирусу, не рекомендуется принимать лекарства, подавляющие иммунную систему”, – пояснил Гинцбург.
Специалист также напомнил, что любой спирт “вредно влияет не только на поведение человека, но и на функционирование поведения иммунной системы”. Однако, по его словам, один бокал шампанского в Новый год не навредит тем, кто привился от COVID-19.
Ранее глава Роспотребнадзора Анна Попова рекомендовала отказаться от алкоголя минимум за две недели до прививки от коронавируса. А после вакцинации придерживаться такого ограничения следующие 42 дня: 21 день между двумя инъекциями, а еще 21 день идет выработка иммунитета.
В Москве уже открылись кабинеты вакцинации от коронавируса. На данный момент вакцина доступна только для жителей столицы из групп риска: учителей, врачей и сотрудников городских служб. Как заявила вице-премьер РФ Татьяна Голикова, массовая вакцинация россиян планируется с 2021 года.
Ученый объяснил запрет алкоголя во время вакцинации от COVID-19
Сколько вешать в граммах?
Врач-терапевт Людмила Лапа рассказала Москве 24, что алкоголь противопоказан не только после вакцинации, но также при применении капельниц или приеме антибиотиков.
“Все эти процедуры запрещают прием алкоголя, потому что он практически сразу поступает в кровь. Естественно, все положительные действия от вакцины нарушаются в силу того, что идет очень быстрая утилизация глюкозы и клеток, которые мы ввели, они просто все разрушаются”, – пояснила врач.
Поэтому считается, что за три дня вакцина произведет свое действие, то есть она встроит РНК в клетки иммунной системы. А потом можно вести привычный образ жизни.
Людмила Лапа
врач-терапевт
По словам терапевта, вакцинированным от коронавируса после трех дней алкоголь можно употреблять в мелких дозах, например не больше одного бокала вина за обедом. “А если человек более пьющий, то с этим нужно быть очень осторожным, потому что вакцина в этом случае не даст никакого результата с точки зрения эффективности”, – подчеркнула она.

Фото: depositphotos/belchonock
Врач иммунолог-аллерголог Владимир Болибок пояснил в разговоре с Москвой 24, что при приеме алкоголя в процессе метаболизма образуются достаточно токсичные для организма соединения – алкогольные альдегиды. По его словам, алкоголь может вмешаться в работу иммунной системы.
“Алкогольные альдегиды нарушают работу клеточных мембран, в том числе иммунокомпетентных клеток, которые должны среагировать на вакцину и выработать иммунитет”, – отметил специалист.
Чрезмерное употребление алкоголя вызывает метаболические расстройства, связанные с нарушением обмена белка, а антитела – это белки, поэтому такая ситуация приводит к снижению их выработки.
Владимир Болибок
врач – иммунолог-аллерголог
Врач добавил, что безвредная доза для взрослого человека зависит от ряда факторов, в том числе от пола. При этом некоторые люди, которые плохо переносят алкоголь, могут быть более подвержены негативному воздействию спирта, подчеркнул врач.
“В приеме алкоголя важно общее количество употребленного этилового спирта. Причем женщины более чувствительны к этиловому спирту, для них безопасная доза будет меньше. Мужчины обычно более массивные, чем женщины, поэтому для миниатюрной женщины с маленьким весом эта доза может быть чрезмерной”, – заключил собеседник Москвы 24.
Врач-нарколог Александр Ковтун ранее рассказывал, что на потребляемый в период вакцинации алкоголь организм может отреагировать по-разному. Специалист выразил мнение, что если человек выпил после вакцины, то клиническая картина может быть смазана, так как реакция на напиток в виде недомогания, слабости, головной боли, тошноты может быть схожа с иммунным ответом на прививку.
Источник
Хотя пандемия COVID‑19 ещё не закончилась, всё больше людей, переживших тяжёлые пневмонии, выздоравливают и возвращаются домой на долечивание. Как им быстрее восстановиться?
Отвечает заведующая кафедрой терапии ИДПО «Южно-Уральский государственный медицинский университет», главный пульмонолог Уральского федерального округа, профессор, доктор медицинских наук Галина Игнатова.
Елена Нечаенко, «АиФ Здоровье»: Каковы последствия коронавирусной пневмонии?
Галина Игнатова: Пока для окончательных выводов у нас не так много данных, ведь заболевание новое. Но даже если говорить об обычной бактериальной пневмонии, то считается, что пациент остаётся болен не только пока находится в стационаре, но и в течение следующих 3 месяцев. Всё это время он может испытывать слабость, страдать от кашля, одышки, субфебрильной температуры. Но очень важно, чтобы на этапе долечивания, уже дома, человек не лежал или сидел перед компьютером постоянно, а занимался лёгочной реабилитацией.
Тренируйте выдох
– Как можно ускорить восстановление?
– Во многих регионах (в частности, у нас в Челябинске) есть специальные реабилитационные центры, куда переводят пациентов, тяжело перенёсших пневмонию. Но после лечения в больнице крайне важно проводить реабилитацию дома. Самое важное – делать дыхательную гимнастику, тренировать выдох. Вариантов тут масса: йога, гимнастика Стрельниковой и Бутейко, надувание воздушных шаров, также можно дуть в дудочку или осваивать духовые инструменты. Один из самых простых и бюджетных, но при этом эффективных способов тренировки выдоха – это дуть через коктейльную трубочку в литровую банку с водой. Вода оказывает сопротивление, поэтому выдох делать сложнее. Так тренироваться надо несколько раз в день.

– А что насчёт прогулок?
– Если бы не сложная эпидемиологическая ситуация, мы бы, конечно, их рекомендовали. А сейчас – увы. Разве что на балконе. Если есть возможность, лучше уехать на природу и находиться там на свежем воздухе, но вдалеке от людей. Ещё очень важно беречься от простуд. То есть правильно одеваться, исключить контакт с холодным воздухом. Но при тяжёлом течении пневмонии торопиться с прогулками не следует. И вообще таким пациентам лучше первое время далеко не уезжать. И не столько из-за опасности рецидива, а потому что психологически больному будет спокойнее в привычной обстановке.
– Какие температура и влажность воздуха оптимальны для человека после пневмонии?
– Всё очень индивидуально. Кому-то легче, если воздух более сырой, кому-то – наоборот. Это, кстати, во многом зависит от сопутствующих заболеваний. Например, при бронхиальной астме или хроническом бронхите половине больных нужен влажный воздух, а половине – сухой. Поэтому единых рекомендаций нет, надо просто создать комфортные для себя условия.
Песню запевай!
– Существует ли что-то приятное и необременительное для восстановления лёгких?
– Пожалуй, это пение. Вокал тренирует выдох, а к тому же ещё и обладает антистрессовым воздействием. Но петь можно, только если нет боли в горле.

– А что скажете по поводу спорта? Какие виды активности для лёгких полезны?
– Самое лучшее – плавание. Этот вид спорта прекрасно развивает дыхательную мускулатуру. А если пациент немолод, то мы рекомендуем ходьбу, 10 тысяч шагов в день. Есть исследования, что для человека, страдающего, например, хронической обструктивной болезнью лёгких, дефицит двигательной активности даже опаснее, чем курение.
– Надо ли после пневмонии больше есть, больше спать?
– Есть надо не больше, а лучше. Питание должно быть не углеводным (хлеб и булочки), а белковым, так как вместе с мокротой пациенты теряли много белка, и именно его надо восполнять. Поэтому рекомендуются молочные продукты, мясо, рыба. Фрукты и овощи – обязательно, так как в них есть витамины и минералы, полезные организму. Сон тоже очень важен, наладить его помогает чёткое соблюдение режима дня.
Всё под контролем
– Правда ли, что в восстановлении лёгких велика роль витамина D?
– Последние два года об этом много говорят, но мне кажется, что это во многом продиктовано модой. Я полагаю, что восполнять уровень этого витамина стоит, только если анализы докажут его дефицит. Если же содержание этого витамина в крови в норме, то дополнительно принимать его необязательно.

– Есть ли какие-то препараты, которые улучшают дыхательную функцию?
– Есть, но они не универсальны. Мы назначаем лекарства в зависимости от симптомов. Если у человека после пневмонии сохраняется кашель, прописываем мукоактивные препараты. Если имеется бронхоспазм, свистящее дыхание, рекомендуем бронхолитики для расширения бронхов.
– Гипертоники держат дома тонометр. А людям после пневмонии надо ли приобретать пульсоксиметр?
– Всё зависит, в каком состоянии человек выписался. Нормальная сатурация (насыщение крови кислородом) – от 95 и выше. Если показатели менее 93 единиц, человеку требуются реанимационные действия. Выписывая пациента со сниженной сатурацией, мы всегда рекомендуем ему приобрести прибор для контроля содержания кислорода в крови, а также кислородный концентратор. Кстати, иногда сатурация снижается только при физической активности, а в покое остаётся в норме. Поэтому измерения пульсоксиметром делают до ходьбы и через 6 минут после.
Бережёного бог бережёт
– Нужно ли после пневмонии делать прививки?
– Клинические рекомендации от прошлого года прямо указывают, что прививаться от пневмококка людям, перенёсшим пневмонию, надо обязательно. Через месяц после болезни. Предпочтение отдаётся современным конъюгированным вакцинам. Кстати, в отличие от гриппа, вакцинироваться от которого нужно ежегодно, прививка от пневмококка делается всего один раз.

– Эта прививка рекомендуется только переболевшим воспалением лёгких?
– Нет, не только. Ведь много пожилых людей с сопутствующими заболеваниями умирает именно от пневмонии, потому что она становится для них последней каплей. Российские клинические рекомендации перечисляют все категории людей, которым эта прививка необходима. Это прежде всего пациенты, страдающие онкогематологическими заболеваниями, сахарным диабетом, сердечной недостаточностью, тяжёлыми поражениями печени и почек, курильщики, люди с ВИЧ. ВОЗ также указывает на важность и приоритетность вакцинации от пневмококковой инфекции и гриппа при нынешней пандемии. Эти прививки не защитят от заражения SARS-CoV‑2, но помогут снизить нагрузку на систему здравоохранения за счёт предупреждения вакцинпредотвратимых инфекций.
– Можно ли полностью восстановиться после пневмонии или последствий не избежать? Насколько опасен фиброз лёгких, часто развивающийся после «ковидных» пневмоний?
– Фиброз развивается и после обычных бактериальных пневмоний, если поражения лёгких были обширными. Но лично я видела больных, которые хорошо восстановились даже после того, как у них было поражено 75-80% лёгочной ткани. Очень важен в этом плане психологический настрой. Пациент обязательно должен верить в то, что сможет восстановиться. Но, конечно, не сразу, а через 3 месяца. Но для этого нужно обязательно самому приложить усилия!
Источник
