Правила как делают прививки
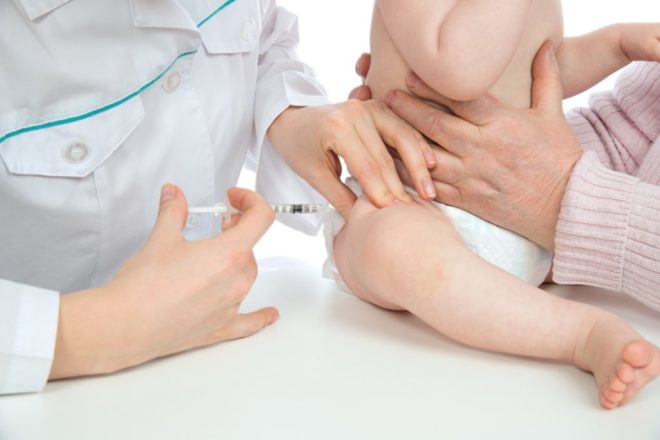
Прививки представляют собой массовую профилактическую меру, позволяющую предупредить распространение среди человеческой популяции опаснейших инфекционных заболеваний. Прививание детей проводится согласно графику и при строгом соблюдении санитарно-гигиенических норм, регулируемых на законодательном уровне. Любое нарушение правил введения вакцин чревато последствиями в виде развития осложнений процедуры. Поэтому при вакцинации ребенка важно соблюдать следующие правила:
- вакцину нужно вводить с минимальным риском заражения пациента другими инфекциями;
- запрещено соединять в одном шприце несколько вакцинных препаратов, если это не лицензированные комбинированные растворы;
- необходимо соблюдать схему иммунизации, что позволит минимизировать вероятность возникновения осложнений и побочных эффектов;
- для введения вакцин, содержащих адъюванты, лучше применять внутримышечный метод инъекций;
- растворы для внутримышечного использования лучше вводить в местах, где риск развития неврологических и васкулярных нарушений является самым низким.
Основные методы вакцинопрофилактики

При выборе метода введения вакцин специалисты в первую очередь учитывают реактогенность, а также способность препаратов к стимуляции иммунного ответа. Профилактические растворы, обладающие выраженной реактогенностью, следует вводить внутрикожным путем. Живые профилактические суспензии против туляремии и бруцеллезной палочки наносятся исключительно на кожу пациента. Сорбированные вакцины принято колоть внутримышечно, что способствует быстрому формированию иммунной реакции, снижает вероятность местных реакций, предупреждает образование под дермой постпрививочных абсцессов.
Классическими методами иммунизации являются:
- внутримышечное введение вакцин проводится при прививании с использованием инактивированных растворов, в частности, таких препаратов, как АКДС, прививка от гепатита В, противоменингококковая суспензия;
- подкожный вариант вакцинации применяется по отношению к большинству живых вакцин, так как это дает возможность обезопасить ребенка от осложнений и не отражается на качестве иммунного ответа;
- накожный метод используется для введения вакцин против опаснейших инфекций, содержащих живые, но ослабленные возбудители;
- оральный путь иммунизации показан при профилактике полиомиелита, холеры или брюшного тифа.
Важный момент. У пациентов, страдающих гемофильной болезнью, внутримышечная вакцинация должна быть заменена на подкожное введение, дающее возможность предупредить кровотечение у больного человека.
Современные техники введения вакцин
Место введения вакцинной жидкости перед процедурой необходимо обработать спиртовым раствором. В некоторых случаях спирт заменяют эфиром, как этого требует постановка реакции Манту или прививка БЦЖ. При накожной вакцинации принято наносить на эпидермальный покров ацетон, либо смесь эфира со спиртом.
Техника вакцинации включает в себя несколько обязательных моментов:
- пациент должен находиться в сидячем или лежачем положении, что поможет предупредить возникновение плохого самочувствия, а также обморочного состояния;
- перед инъекцией нужно убедиться, что в растворе отсутствует воздух;
- нельзя смешивать два и более препарата, помимо случаев, когда подобные действия разрешены инструкцией по применению средств;
- при одномоментной инфузии более одной вакцины лучше задействовать несколько мест иммунизации на разных конечностях или делать уколы на расстоянии не менее 30 мм друг от друга.
Внутримышечная иммунизация: особенности, техники, нюансы

Стандартным местом введения большинства вакцин у детей есть дельтовидная мышца и верхний участок средней трети бедра. Еще несколько десятилетий назад внутримышечные вакцинные инъекции делать исключительно в ягодицу. Но сегодня этот вариант неприемлем. Во-первых, подобная инъекция может стать причиной повреждения седалищного нерва. Во-вторых, такая манипуляция опасна снижением иммуногенности вакцинной суспензии из-за высокого риска ее попадания в жировую ткань.
Иголка для данной манипуляции должна быть достаточно длинной, чтобы без проблем достичь мышцы. Но проникать не настолько глубоко, чтобы повредить элементы нейроваскулярного комплекса или кость. Длина иголки и локализация укола определяется специалистом индивидуально, учитывая возраст пациента, его комплекцию, объем вводимого материала и другое.
Данная вакцинопрофилактика имеет несколько особенностей:
- у ребенка грудного возраста для введения вакцин выбирают зону, расположенную на границе верхней средней 1/3 бедра, так как здесь мускулатура наиболее развита (при необходимости уколоть нескольких растворов, можно использовать дельтовидную мышцу);
- после 12 месяцев суспензии ставятся в области дельтовидной мышцы, бедро подключается к процессу в редких случаях;
- у подростков и взрослых для вакцинации используют исключительно дельту.
Подкожное введение
Этот способ введения вакцин показан по отношению ко всем инактивированным и парочке живых иммунных препаратов. Лучшее место для таких уколов у ребенка – это область под нижним краем лопатковой кости. Именно здесь расположена хорошо развитая подкожная жировая клетчатка без расширенной нейроваскулярной сети. Подкожно вводить растворы разрешено и в другие зоны с выраженной липоидной тканью, к примеру, в бока живота, латеральную часть плеча (несколько ниже плечевого сустава) или бедра.
В технике проведения манипуляции нет ничего сложного:
- перед уколом кожу следует протереть спиртовым, антисептическим раствором;
- первым и вторым пальцем захватить участок кожи вместе с клетчаткой и оттянуть до появления продолговатой складочки;
- игла должна быть введена в верхнюю половину сформированного под пальцами изгиба (у его основы) под наклоном 450, что позволит предупредить проникновение в ткани пузырьков воздуха;
- после удаления иглы из ранки ее нужно смазать йодом и слегка помассировать.
В ходе манипуляции важно проследить, чтобы игла прошла в клетчатку, а не в толщу кожи или под фасцию. При неправильном введении вакцины у пациента возникают выраженные болезненные ощущения и местная реакция в виде эпидермального некроза или абсцесса.
Внутрикожное введение
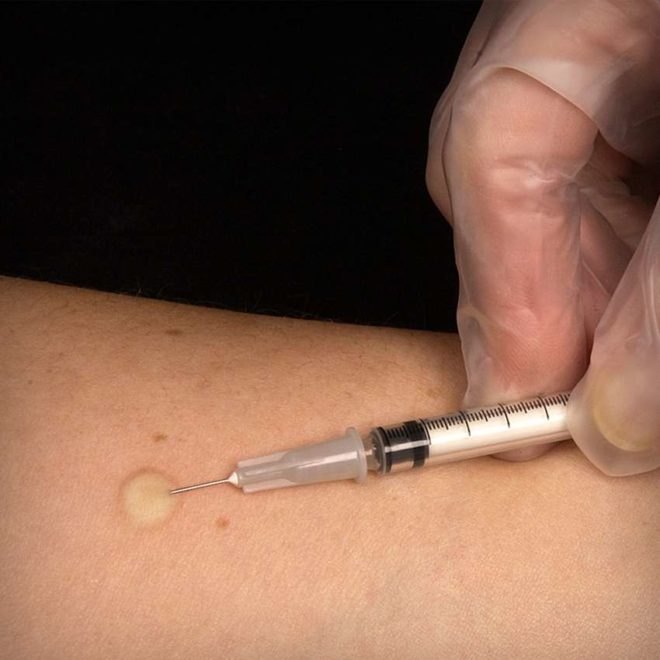
Метод будет корректным при введении вакцин и медикаментов в небольших объемах. Подобным способом проводят иммунизацию вакциной против туберкулезной палочки (БЦЖ) или ставят диагностические аллергопробы (бруцеллез, туберкулез, туляремию).
Во время процедуры используют специальные шприцы по 1 мл, имеющие мелкую калибровку и очень тоненькую иглу с коротким срезом. Они обязательно проверяются на герметичность. При нажатии на поршень не должен пропускаться раствор. Шприц предназначен для одноразового использования. В них запрещено смешивать разные вакцины.
При внутрикожном введении наилучшей локализацией для вакцинопрофилактики является зона в средней трети ладонной части предплечья. Внутрикожная вакцинация проводится:
- сначала дезинфицируют место укола спиртом, реже эфиром;
- пальцами левой руки натягивают дерму пациента и иглу вводят вверх срезом, держа шприц практически параллельно кожной поверхности;
- срез иглы обязательно должен пройти на 0,2-0,3 см внутрь кожи, чтобы вводимая жидкость не покинула ткани.
Если процедура была проведена правильно, тогда в месте воздействия появится папула размером от 4 до 9 мм в диаметре, имеющая вид лимонной корки. Образование является временным и уже через 20 минут исчезает бесследно. Отсутствие бугорка указывает на неверно проведенное введение вакцины. В таком случае существует риск возникновения холодного абсцесса.
Накожная иммунизация
Данный способ используется при необходимости прививания ребенка от ряда заболеваний (туляремия, бубонная чума, бруцеллезная инфекция, сибирская язва, черная оспа), когда в организм для активации иммунной системы необходимо ввести живые микроорганизмы. Также накожно ставятся диагностические пробы. Методика не актуальна для иммунизации убитыми вакцинами, так как способность к проникновению через скарифицированную дерму есть только у живых микробных тел.
В составе вакцин для накожного введения микроорганизмы присутствуют в больших количествах. Перед иммунопрофилактической манипуляцией запрещено дезинфицировать кожу йодом, разрушающим микроорганизмы, а только спиртом, подождав перед введением вакцины до его полного испарения.
Прививки ставят на латеральной стороне плеча или на границе верхней средней внутренней поверхности предплечья. После протирания эпидермиса спиртовой основой на его поверхность с помощью пипетки или шприца наносится несколько капель препарата. Количество капель, разведение раствора, расстояние между каплями указывается в рекомендациях. Через каждую нанесенную капельку скарификатором делаются насечки – параллельно и/или крестовидно выполненные надрезы, число и длина которых зависит от характеристики прививки.
Насечки нужно делать поверхностными, чтобы они не проникали дальше верхнего слоя дермы и не провоцировали кровотечения. В зоне их нанесения должны выступать только меленькие капельки крови. Слишком поверхностные или, наоборот, глубокие насечки препятствуют эффективному всасыванию вакцины, в результате чего иммунная система не имеет возможности среагировать на чужеродный материал.
Нанесенную вакцину необходимо втереть в надрезы тем же скарификатором и дать возможность раствору подсохнуть. Для этого след от прививки оставляют открытым на протяжении 5-10 минут.
Оральный способ
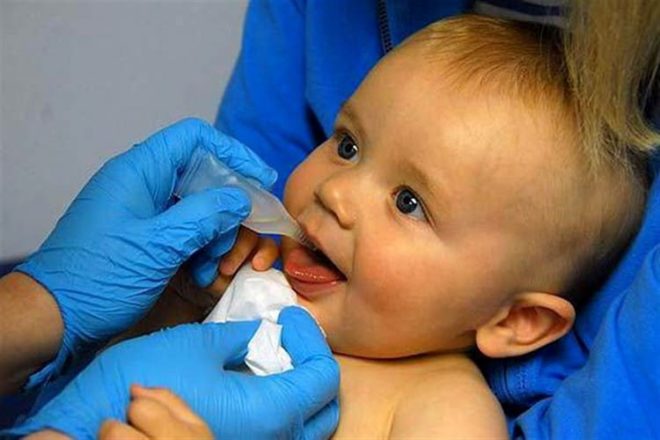
Для орального введения вакцин характерным является целый перечень преимуществ, среди которых:
- в несколько раз уменьшают вероятность инфицирования через кровь СПИДом, гепатитами В и С;
- включают местный иммунитет, отвечающий за предупреждение проникновения инфекций через слизистые оболочки;
- позволяют сэкономить расходы на приобретение дополнительных приспособлений для вакцинации;
- обеспечивают абсолютную безболезненность процесса;
- помогают во время вакцинации охватить большую часть населения.
Оральная иммунизация назначается в утренние часы, так как проводится исключительно натощак. Наиболее сложно ввести такую вакцину младенцам, которые просто могут выплюнуть капли. Если случилось подобное, нужно подождать 10 минут и провести манипуляцию повторно. При неуспешном введении второй дозы вакцины вакцинацию переносят на другой день.
Источник
Россияне, судя по постам в соцсетях, весьма живо отреагировали на рекомендацию не употреблять алкоголь в течение 42 дней после прививки от коронавируса. Пользователи обсуждают, смогут ли они продержаться так долго, тем более что впереди всеми любимый Новый год и долгие каникулы, которые без шампанского уж точно не обходятся.
Если нарушать рекомендации врачей, то можно просто не получить результата от процедуры. “При любой вакцинации не рекомендуется употреблять алкогольные напитки по той причине, что они могут повлиять на работу самой вакцины. “Спутник V” вводят два раза – ревакцинация идет через 21 день. А иммунитет начинает вырабатываться спустя три недели. Соответственно после первой прививки должно пройти три недели, или 21 день, и после второй столько же. Получается как раз 42 дня, в течение которых и рекомендуется не употреблять алкоголь”, – рассказал “Российской газете” врач иммунолог-аллерголог Владимир Болибок. Он добавил, что и после вакцинации от сезонного гриппа лучше несколько дней воздержаться от спиртного. Ведь алкоголь сам по себе угнетает иммунитет.
Собираясь на вакцинацию от коронавируса, никаких особых правил придерживаться не нужно. Например, некоторые считают, что лучше не есть с утра. Врач отмечает, что человек может вполне спокойно соблюдать свой привычный распорядок, позавтракать, позаниматься спортом. Лучше приходить в поликлинику в позитивном настроении.
А вот если человек чувствует хоть какое-то недомогание, стоит остаться дома. Так, многие люди переносят коронавирусную инфекцию без ярких симптомов. Директор Института экономики здравоохранения Высшей школы экономики Лариса Попович считает, что перед вакцинацией лучше все-таки сделать тест на ковид, чтобы убедиться, что вируса в организме нет.
Болибок уточняет, что как бы ни протекало заболевание, все равно на самочувствии это отражается. “Если вы плохо себя чувствуете, есть температура, нужно сначала вылечиться. Это опять же стандартное требование к любой вакцинации. Любая вакцина – иммуномодулятор. Когда же в организме идет инфекционный процесс, не нужно нарушать его вакциной на другой антиген. Это неграмотно. Нужно дождаться, пока иммунная система организма победит текущую инфекцию”, – рассказывает он.
Нельзя делать вакцину и во время обострения хронического заболевания. Нужно выждать 2-4 недели после того, как обострение пройдет. У иммуномодуляторов есть свойство провоцировать скрытые очаги воспаления. Вакцина от коронавируса не рекомендована беременным женщинам – следует помнить, что в поликлинике тест на беременность делать не будут, подчеркивает Болибок. Он добавляет, что если человек перенес ОРВИ в легкой форме, достаточно подождать три дня, после чего сделать вакцину от COVID-19.
Вакцина “Спутник V”, по словам Болибока, очень надежная. При этом он напоминает, что ни одна вакцина в мире не может защитить человека от контакта с инфекцией. Но она станет той броней, которая защитит от заболевания. “Вакцинация – это элемент социального поведения, уважительного отношения и к своему здоровью, и к здоровью окружающих. Когда человек провакцинирован, его иммунная система распознает наличие коронавируса в организме и дает отпор. В 19 случаях из 20 вы не заболеете. В одном случае из 20 вы заболеете, но в очень легкой форме – того же ОРВИ без поражения легких”, – поясняет доктор.
Он также рассказал, что сегодня самые частые последствия перенесенной коронавирусной инфекции связаны с изменениями артериального давления. По словам врача, речь идет о васкулитах – воспалениях внутренней оболочки сосудов. Они приводят к тому, что вокруг мелких сосудов остаются клетки воспаления даже после того, как основное воспаление закончилось. Со временем такие клетки провоцируют разрастание коллагена – сосуды становятся не такими эластичными. Из-за этого и повышается давление, что может привести к серьезным последствиям.
Тем временем
В британском научном журнале Nature появилась статья о том, что обнаружена первая серьезная мутация коронавируса, перед которой бессильны антитела. Ранее ученые полагали, что мутации не меняют основных свойств вируса. Специалисты Онкологического исследовательского центра Фреда Хатчинсона выявили, что некоторые мутации затрагивали белковый сегмент, который называется рецептор-связывающим доменом (RBD). Через него вирус проникает в клетки. Одной из мутаций удалось спрятать вирус от всех антител, которые борются с инфекцией. А некоторым удалось “уйти” от одного из трех антител.
В Роспотребнадзоре поясняют, что наличие антител не всегда означает наличие иммунитета к COVID-19. “Многие применяемые сегодня тесты выявляют антитела к нуклеокапсидному белку N, что является маркером перенесенной инфекции (но не наличия иммунной защиты). Защитной (нейтрализующей) функцией обладают другие антитела – IgG к S-белку (спайк-белку), а точнее – к его рецептор-связывающему домену (RBD). Именно тесты по определению IgG к S-белку позволяют судить о наличии защитного иммунитета”, – пояснил “РГ” ведущий эксперт Центра молекулярной диагностики CMD ЦНИИ эпидемиологии Роспотребнадзора Михаил Лебедев.
Подготовили Ольга Игнатова, Татьяна Карабут
Источник
Работаем без выходных и праздников

Прививка позволяет защитить организм от заражения инфекциями, которые могут стать причиной развития серьезных заболеваний. Благодаря массовому прививанию населения удалось избежать массовых эпидемий. Если же человек заболевает, после прививки он, как правило, значительно быстрее справляется с болезнью, которая проходит в «легкой» форме.
Существует несколько методов вакцинации, которые активно используются в прививочных кабинетах.
Введение вакцины внутримышечно
Пожалуй, этот способ можно назвать самым распространенным и эффективным. Отличается высокой скоростью выработки иммунитета благодаря быстрому поступлению вакцины в организм и ее распределению в нужные участки.
Так как вакцина быстро разносится по кровотоку, риск появления аллергических реакций в этом случае сведен к минимуму.
Прививку внутримышечно делают:
- малышам до двух лет в переднебоковую поверхность бедра;
- детям от двух лет в плечо.
Вакцинация перорально
Таким способом вводятся вакцины от энтеровирусных заболеваний. Родители, которые прививают малышей по Национальному календарю, наверняка знакомы с каплями от полиомиелита.
Прививка перорально подразумевает, что нужное количество капель закапывают в рот или на небольшой кусочек печенья. Такая хитрость позволяет нейтрализовать неприятный вкус медикамента.
Важно понимать, что введение вакцины перорально удобно. Однако невозможно точно рассчитать нужную дозу препарата, что не позволяет получить гарантированный эффект от вакцинации.
Вакцинация внутрикожно и накожно
Таким способом вводятся вакцины от туберкулеза БЦЖ – бацилла Кальметта Герена, а также противооспенная вакцина и живая сухая туляремийная.
Препарат вводится в плечо или предплечье при помощи специальной иглы. В процессе вакцинации кожа в месте укола должна побелеть. Это будет индикатором правильного расположения иглы при введении.
Прививка подкожно
Таким способом рекомендуется вводить большую часть «живых» прививок. Метод позволяет точно рассчитать дозировку и ввести большее количество препарата, чем при внутрикожной инъекции.
Введение вакцины возможно под лопатку, в переднюю поверхность бедра или плечо.
Прививка интраназально
Препарат вводится при помощи пипетки в жидком виде, а также в виде аэрозоля или крема. Это оптимальный способ для введения вакцин, у которых нет задачи выработки системного иммунитета. Барьер для попадания в организм создается на небольшой период времени.
Интразальная прививка – это оптимальный способ защититься от гриппа, краснухи, кори или других болезней, передающихся воздушно-капельным путем.
Общие правила вакцинации
Прививку можно делать только полностью здоровому человеку. Во время введения вакцины организм испытывает нагрузку, поэтому важно правильно подготовиться к процедуре.
Перед вакцинацией обязателен осмотр педиатра или терапевта. Не лишним будет накануне сдать общий анализ крови и мочи.
Качественно подготовиться к прививке и ввести вакцину можно в специализированном центре. Каждый пациент может рассчитывать на подробную консультацию, внимательное отношение и комфортные условия в прививочном кабинете.
Источник
