Прививка для девочек против рака
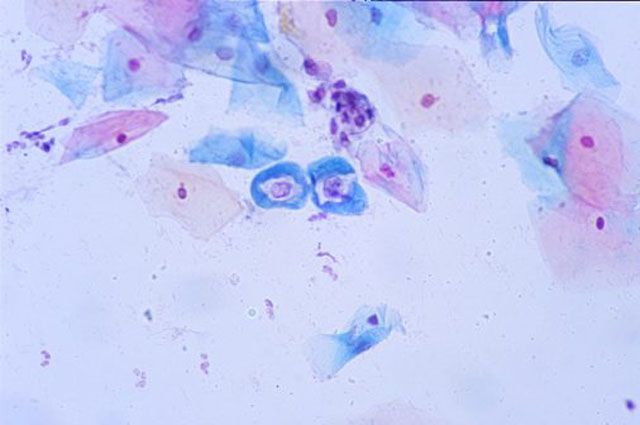
В последние годы все чаще и чаще диагностируют развитие онкопатологий, среди которых на первых местах стоит рак шейки матки. Зачастую, особенно при несвоевременном выявлении подобной болезни, терапевтическое лечение не является эффективным. При этом все силы направляют только на уменьшение интенсивности симптомов.
Несмотря на это, многочисленные исследования помогли разработать вакцину, которая способствует профилактике заболевания. Прежде чем отметить особенности проведения данной вакцинации, стоит рассмотреть, что представляет собой заболевание, и почему оно возникает.
Причины возникновения патологии
Рак шейки матки, как у девочек, так и у женщин не является самостоятельной патологией, а возникает только при воздействии иных провоцирующих факторов, причем не одного, а одновременно нескольких. Наиболее подвержены заболеванию женщины возрастом от 40 до 45 лет, проживающие в малообеспеченных семьях, сельской местности. Провоцирующими к формированию злокачественной опухоли факторами можно назвать:
- Раннюю половую жизнь (14-18 лет). В таком возрасте эпителий органа еще не до конца сформирован, что повышает риск воздействия патогенных факторов.
- Многообразие половых партнеров (больше 5).
- Не всегда причиной проникновения в организм вируса становится незащищенный половой акт. Нередко патогенный микроорганизм передается через кожный покров.
- Злоупотребление курением.
- Гормональные контрацептивы, которые принимает женщина, становятся причиной отказа от барьерных средств контрацепции, что повышает риск полового инфицирования.
- Недостаточную половую гигиену.
- Сопутствующее развитие иммунодефицита, в особенности, – недостаточное содержание в организме витамина С и ретинола.
- Протекание генитального герпеса и цитомегаловируса.
Важно! Присутствующий в организме человека вирус папилломы – тот патогенный фактор, который наиболее часто становится причиной формирования злокачественной опухоли в шейке матки.
Вирус может присутствовать у человека в нескольких формах:
- Латентная. Если иммунная система человека достаточно сильна, вирус самостоятельно покидает организм спустя 1-2 месяца после проникновения. За это время выявить его присутствие у человека с помощью диагностических мероприятий не всегда удается.
- Субклиническая. Такой метод диагностики, как кольпоскопия позволяет выявить наличие маленьких множественных кондилом.
- Выраженная. По результатам кольпоскопии врач выявляет отчетливое образование остроконечных кондилом.
По данным исследований именно 16 и 18 типы вируса диагностируют наиболее часто. По этой причине специалисты создали специальную прививку, позволяющую защитить организм от такого патогенного возбудителя.
Для чего нужна вакцинация от рака
Как уже раньше отмечалось, рак шейки матки не возникает сам по себе. Зачастую, толчок к его развитию дает сопутствующее протекание в организме хронического инфекционного заболевания, вызванного таким возбудителем, как вирус папилломы. Прививка в данном случае делается именно против такого вируса, способствующего формированию злокачественной опухоли.
Важно! В том случае, если женщина своевременно не прошла профилактическую вакцинацию, и все же началось развитие опухоли, единственным решением проблемы выступает операция по удалению придатков и матки.
Раковое новообразование в данном органе вовлекает в патологический процесс плоскоэпителиальную ткань слизистых матки. Наиболее часто диагностируют развитие аденокарциномы или плоскоклеточного рака – тех форм патологии, которые обязательно требуют вмешательства хирурга. В противном случае, особенно при несвоевременном обращении к специалисту, возникают опасные осложнения, вплоть до летального исхода.
Всем женщинам необходимо понимать, что злокачественное новообразование очень часто формируется на месте эрозии, кондиломы или дисплазии. Именно такие патологии шейки матки считаются предраковыми состояниями, которые еще можно излечить на начальном этапе развития. По этой причине важно проходить профилактические осмотры у гинеколога.
Помимо осмотра одним из наиболее действенных мер профилактики злокачественного новообразования считается вакцинация. Прививку, направленную на предотвращение заражения организма вирусом папилломы, разработала Европейская ассоциация рака шейки матки (ECCA).
Вакцинация – это метод профилактики, заключающийся во введении в организм специального лекарственного препарата. Таковой способствует выработке особого иммунитета, который помогает противостоять вирусу папилломы. Делать прививку можно, начиная с 12 лет. В любом случае допустимый возраст для проведения вакцинации должен определять специалист.
«За» и «против» вакцинации против рака шейки матки
Основным доводом необходимости проведения профилактической вакцинации считается то, что с каждым годом увеличиваются случаи диагностирования такого заболевания. И, конечно, чтобы предотвратить патологию, лучше направить все силы на ее профилактику, сделав соответствующую прививку. Вакцина способствует блокировке вируса папилломы, не позволяя разрастаться кондиломам и, уменьшая риск формирования злокачественной опухоли.
По данным многочисленных исследований вводимые профилактические препараты помогают предотвратить патологию в 98% из 100. Данный факт относится только к тем девушкам и женщинам, которые не ведут половую жизнь. Если же организм заражен вирусом, прививка уже не поможет избежать формирования опухоли. Именно поэтому перед тем как провести вакцинацию, таким женщинам необходимо сдать мазок на выявление вируса.
Конечно, если человек не привит, это не означает, что обязательно произойдет развитие злокачественного новообразования в будущем. Но и прививание женщины не дает окончательной гарантии, что не сформируется опухоль, так как таковая может стать следствием не только воздействия вируса папилломы на организм, но и других сопутствующих заболеваний.
Многочисленные исследования в отношении действенности препарата, вводимого при вакцинации, проводились лишь на протяжении 7-8 лет после прививания, но не в течение всей жизни, как это требуется. Так как злокачественную опухоль шейки матки часто диагностируют в возрасте от 35 до 40 лет, достоверная информация о действенности прививки на сегодняшний день отсутствует.
Стоит отметить и то, что прививка от рака шейки матки – это генетически модифицированный продукт, который состоит из чужеродного белка, способствующего возможному нанесению непоправимого вреда здоровью женщины. В данном случае повышается риск развития онкогенетического процесса.
Также в прививках содержится гидроксид алюминия, который при попадании в человеческий организм нередко вызывает аллергическую системную реакцию. Это выражается в возникновении патологий центральной нервной системы или же опорно-двигательного аппарата. Иным доводом противников к проведению вакцинации считается высокий риск нанесения вреда плоду, находящемуся в утробе матери. Часто дети рождаются с врожденными патологиями.
Гардасил против рака
Вакцина произведена только с профилактической целью, но ни в коем случае не для лечения уже сформировавшегося злокачественного новообразования в органе. Также препарат, содержащийся в прививке, не оказывает лечебное воздействие на активные инфекции, вызванные вирусом папилломы.
Лечебное учреждение, которое проводит вакцинацию женщин против рака шейки матки, должно быть оснащено соответствующими препаратами, предназначенными для неотложного и противошокового состояния, вызванного редкой анафилактической реакцией организма на препарат. В течение часа после прививания за женщиной осуществляют контроль, необходимый для своевременного оказания медицинской помощи на случай вышеуказанных осложнений.
Основным показанием к применению препарата, кроме профилактики рака, является предотвращение развития остроконечной кондиломы, вызванной специфичным типом вируса. Прививание осуществляют не внутривенным способом, а методом введения препарата в мышцу: дельтовидную или же верхне наружной поверхности средней трети бедра.
Разовый объем вводимого средства – 0,5 мл. Примерный курс – 3 дозы с периодичностью в 0, 2, 6 месяцев. В некоторых случаях вторая вакцинация проводится спустя месяц после первой, а третья – через 3 месяца после второй. В любом случае вакцинация считается завершенной, если все три введения лекарственного препарата произошли в течение 1 года, даже когда был нарушен интервал между таковыми.
Негативные последствия после вакцинации могут быть следующие:
- слабость мышц;
- нарушение состояния соединительной ткани;
- болевой синдром, возникающий в ногах и руках;
- аллергическая реакция в области проникновения иглы во время прививания, общая аллергическая реакция организма;
- бронхоспазм (редко);
- сбой в функционировании лимфатической и кроветворной системы;
- реакция со стороны нервной системы: головные боли, головокружение, обмороки и др.;
- рвота и тошнота;
- общее недомогание.
Несмотря на высокую эффективность препарата, используемого для профилактики рака, существуют и противопоказания к его применению: индивидуальная непереносимость компонентов, коагулопатия (нарушенный процесс свертываемости крови), сопутствующее протекание острого, тяжелого лихорадочного заболевания.
На данный момент вакцина полностью не исследована, обнаружены случаи ухудшения состояния привитых девочек.
Церварикс против рака
Несмотря на то, что такая прививка достаточно дорогая, существует и бесплатная вакцинация, которую проводят в некоторых лечебных учреждениях. Данный препарат назначают детям в возрасте от 10 лет, девочкам и девушкам – до 25 лет, чтобы предотвратить развитие злокачественного новообразования в данном органе и неоплазии, которая вызвана вирусом папилломы человека. Острые и хронические инфекции половых путей, этиология которых также – вирус папилломы, можно предотвратить с помощью введения вакцины Церварикс.
Прививание с помощью такого препарата назначают для девочек в возрасте от 10 лет независимо от того, присутствует ли вирус папилломы в организме или нет. Многочисленными исследованиями подтверждено, что даже при имеющемся заражении вирусом входящие в состав препарата компоненты помогают уменьшить риск формирования злокачественной опухоли.
Схема введения лекарственного средства такова: 0 месяцев (непосредственный день посещения клиники), через месяц после первого прививания, через 6 месяцев после второй вакцинации. Прививание проводится посредством введения лекарства в дельтовидную мышцу. Из противопоказаний следует отметить следующие:
- сверхчувствительность к составляющим препарата и высокий риск возникновения аллергической реакции на введение алюминия, натрия дигидрофосфата;
- любой протекающий в организме острый процесс;
- повышение общей температуры в день необходимой вакцинации;
- иммунодефицитное состояние организма;
- патологии кроветворной системы.
Часто возникает мышечная ломота после прививания, головные боли, местная аллергическая реакция, нарушение функционирования ЖКТ (диарея, тошнота, рвота), суставная боль, общее недомогание. Гораздо реже диагностируют головокружение, развитие острых респираторных заболеваний, а также потерю чувствительности в месте проведения инъекции.
Иные методы профилактики рака
Профилактика рака шейки матки должна быть комплексной и заключаться помимо своевременной вакцинации в следующем:
- Первичные превентивные меры – исключение провоцирующих к развитию патологии факторов. Сюда можно отнести отказ от курения, распития алкогольных напитков, приема наркотиков, ведение здорового и подвижного образа жизни, информирование подростков о возможных осложнениях раннего начала половой жизни.
- Вторичные превентивные меры – это, в первую очередь, своевременные профилактические осмотры у специалиста, ранняя диагностика предракового заболевания и раннее начало терапии. Противораковым обществом определен период необходимого досимптомного обследования или скрининга: каждые 2-3 года, начиная с 21 года.
Если избежать развития опухоли не удалось, прогноз заболевания определяют с учетом того, на каком этапе он протекал на момент диагностирования. Ни для кого не секрет, что, чем раньше человек обратится к специалисту, тем больше шансы на полное излечение. Это касается и рака шейки матки:
- 1 стадия выявления – положительный прогноз на 90%.
- 2 стадия выявления – положительный прогноз на 75%.
- 3 стадия выявления – положительный прогноз на 40%.
- 4 стадия выявления – прогноз на выздоровление достигает всего 15%.
Чтобы предотвратить рецидивы после полного излечения заболевания, женщине рекомендовано вести здоровый образ жизни, соблюдать умеренные физические нагрузки и правильный рацион питания. Важно систематически посещать гинеколога для прохождения контрольного обследования как для исключения возможного рецидива, так и для развития первичного заболевания.
Видео: Прививка против рака шейки матки
прививка против рака шейки матки
Видео: Вакцина против рака шейки матки: за и против (по мнению Сазоновой И.М.)
Вакцинация против рака шейки матки Сазонова И.М.
Данная статья размещена исключительно в образовательных целях и не является научным материалом или профессиональным медицинским советом. Всегда доверяйте в первую очередь своему лечащему врачу! У всех методов лечения и препаратов приведенных в статье могут быть противопоказания. Необходима консультация специалиста
Источник
Во всем мире, включая Россию, жертвами рака, ассоциированного с вирусом папилломы человека (ВПЧ), становятся примерно полмиллиона женщин в год. Эта патология занимает второе место среди онкологических заболеваний по частоте возникновения у женщин после рака молочной железы. Около 6 тысяч женщин в России каждый год погибают от этого заболевания. Его основная причина — онкогенные виды ВПЧ. Также он вызывает опухоли других локализаций. И только своевременная вакцинация предупреждает эту страшную инфекцию и позволяет сохранить здоровье и жизнь.
Почему важно прививать девочек в раннем возрасте и вакцинироваться до возможного заражения, «АиФ» рассказала главный детский гинеколог Департамента здравоохранения Москвы Ирина Караченцова.
Вакцинация — подарок здоровью
— Что такое ВПЧ? Кто может им заболеть?
— Вирус папилломы человека, или ВПЧ, — это общее название группы вирусов, чрезвычайно широко распространенных во всем мире. ВПЧ передается преимущественно половым путем, и большинство людей заражается после начала половой жизни, но у детей возможны контактно-бытовой и вертикальный (от матери в родах) пути передачи. Вирус вызывает широкий спектр ВПЧ-ассоциированных заболеваний: доброкачественных и злокачественных. Например, аногенитальные бородавки, кондиломы, папилломы являются доброкачественными, а вот рак шейки матки, рак вульвы и влагалища, анального канала, некоторые опухоли головы и шеи — злокачественными ВПЧ-ассоциированными заболеваниями. Этот вирус может вызывать заболевания в любом возрасте: и у детей, и у взрослых.
— Чем опасен ВПЧ для мужчин, для девочек/женщин? Как передается ВПЧ?
— Вирус попадает в организм практически каждого человека, но у всех разный иммунитет, разная защита. При здоровом иммунитете вирус может сам элиминироваться, исчезнуть из организма без последствий. Но так бывает далеко не всегда. При снижении иммунитета, при ослаблении защитных сил организма вирус внедряется в эпителий и вызывает там патологический процесс. Онкогенные типы вируса вызывают сначала дисплазию (патологию тканей) легкой степени, затем средней степени, затем тяжелой. А вот уже тяжелая дисплазия может перейти в рак. Поэтому очень важно каждой женщине показываться гинекологу не реже одного раза в год и сдавать такой анализ, как цитология шейки матки. Вирусов папилломы человека описано уже около 100 типов: есть наиболее онкогенные, т. е. те, которые вызывают предрак и рак, а есть менее онкогенные, которые вызывают папилломатоз, кондиломатоз и другие заболевания.
Какие онкологические заболевания являются ВПЧ-ассоциированными, т. е. связанными с проникновением вируса папилломы человека в организм?
Все наслышаны про рак шейки матки у женщин. Он второй по частоте встречаемости у женщин после рака молочной железы. Поэтому прививаться обязательно нужно, чтобы защитить себя от этих грозных заболеваний. Я была на одном конгрессе, и его открывал онкогинеколог с мировым именем, мне очень понравилась его фраза: «Лучший подарок, который мы можем сделать молодому поколению, — это привить их от вируса папилломы человека!»
Вирус вне гендерных предпочтений
— Какие факторы риска? Кто больше подвержен ВПЧ?
— Вирусом заболевают и девочки, и мальчики, и мужчины, и женщины. То есть все — вне зависимости от пола, возраста, комплекции, каких-то других факторов, сопутствующих патологий. Основными факторами риска являются раннее начало половой жизни и несоблюдение правил гигиены. Потому и задумались о профилактике этого вируса и создали вакцину. Прививаться можно начиная с 9-летнего возраста. В ноябре 2019 года вакцинация девочек в возрасте 12-13 лет включена в московский региональный календарь профилактических прививок. Для вакцинации используется квадривалентнаяя вакцина, которая содержит 4 типа вируса: 6, 11, 16, 18.
— Почему важно вакцинироваться именно в этом возрасте?
— Потому что доказано, что наибольшей эффективностью вакцина обладает до начала половой жизни. Но это не значит, что если вы пропустили возраст 12-13 лет, то потом нельзя привиться. Можно и нужно. Причем девочкам до 14 лет рекомендована двухдозная схема введения вакцины с интервалом в полгода, а девочкам старше 14 лет — трехдозная. Но стоит помнить, что в рамках регионального календаря, то есть бесплатно, вакцинироваться в Москве можно только в возрасте 12-13 лет. Вакцина не содержит ДНК вируса, а только фрагменты его оболочечных белков, что обусловливает ее безопасность. Поэтому она хорошо переносится и вызывает стойкий и длительный иммунный ответ.
Гигиена, закаливание и витамины
— Какие меры необходимы, помимо вакцинации?
— Прививать девочек мы можем только с 9 лет, а вирусные заболевания встречаются и до этого возраста. И у маленьких детей встречаются кондиломатоз, папилломатоз не только половых органов, но и других локализаций. Самое грозное — это папилломатоз гортани у новорожденных и младенцев. Заражаются они при прохождении родовых путей инфицированной матери. Вот почему важно прививать девочек, они будущие мамы. И если они сами не будут болеть, то они не заразят своих детей. Также для повышения иммунитета ребенка важны прежде всего общеукрепляющие процедуры: соблюдение режима сна и отдыха, закаливание, прогулки на свежем воздухе, полноценное питание, лечение хронических заболеваний. Конечно, соблюдение гигиены. Если в семье кто-то болеет какими-то инфекциями, то ребенок не должен спать с родителями в одной постели, ведь может у родителей быть заболевание, передающееся половым путем, а для ребенка — и контактно-бытовым. У ребенка должны быть свои предметы гигиены, своя посуда, своя постель, свои полотенца. Ребенка следует научить правильно складывать свое белье и хранить его на отдельной полке, где нет верхней одежды. Если ребенок посещает бассейн или другие спортивные занятия, то он должен быть обучен не только правилам безопасности, но и правилам гигиены.
— Какая работа ведется по информированию населения о важности вакцинации против ВПЧ?
— Мы проводим информационно-коммуникационную кампанию совместно с Департаментом здравоохранения Москвы. Мы информируем мам, девочек, подростков, педагогов о том, что есть вирус, есть заболевания, вызванные этим вирусом, чем эти заболевания опасны. Рассказываем, что этот вирус может вызвать предраковые и раковые заболевания. Я как главный детский гинеколог города Москвы регулярно провожу совещания с окружными специалистами и говорю, как важно донести эту информацию до родителей. Зачастую мамы не знают о возможности вакцинации, не знают, у кого спросить, или вообще не знают о существовании такого врача, как детский гинеколог. Сегодня в Москве в каждой поликлинике есть гинеколог детского и юношеского возраста, нехватки этих специалистов нет. Поэтому если вы хотите свою дочь отвести к детскому гинекологу, то просто попросите об этом педиатра. Сейчас вакцинация против ВПЧ проводится в школах, девочкам предлагается прививка. Иногда мамы начинают друг с другом советоваться в своих чатах, искать информацию самостоятельно в интернете, но, конечно, было бы хорошо, чтобы они спросили об этом у специалиста. И очень важно, чтобы мы, акушеры-гинекологи, педиатры, давали родителям эту информацию. Я веду блог в Instagram — @doctor_karachentsova, — где стараюсь в доступной форме рассказывать мамам о самых актуальных вопросах, связанных с женским здоровьем.

— Что еще важно знать о сохранении здоровья девочки?
— Забота о женском здоровье должна начинаться с рождения. Почему-то все думают, что этим стоит заниматься, когда она станет подростком, а некоторые считают, что до замужества вообще нужно забыть про гинеколога. Это не так. Ведь у детей бывают все те же заболевания в сфере гинекологии, что и у взрослых: воспалительные заболевания, маточные кровотечения, нарушения менструального цикла, полового развития, пороки развития половых органов и многие другие. Бывает,у девочки растет живот, мама думает, что ребенок просто поправился, а внутри развивается опухоль яичника. Опухоли часто прячутся под маской ожирения. Мы с коллегами специально создали памятку для мам. В ней всего 20 пунктов. Там популярно объясняется, на какую жалобу надо обратить внимание, чтобы пойти к детскому гинекологу, чтобы вовремя обратиться к врачу и не допустить запущенных случаев.
Памятка для мам
Дорогие мамы! Хочу ещё раз рассказать вам о 20 причинах, по которым следует обратиться к детскому гинекологу:
1. Окрашенные выделения из половых путей (в любом возрасте);
2. Диагностированные инфекции половых путей у матери ребёнка первого года жизни;
3. Жалобы на боли в животе и в области поясницы (в любом возрасте);
4. Зуд, жжение и дискомфорт в области половых органов (в любом возрасте);
5. Зуд и жжение, а также затруднение при мочеиспускании (в любом возрасте);
6. Изменение формы и размера живота (в любом возрасте); увеличение размеров живота;
7. Отсутствие менструации к 16 годам или отсутствие увеличения молочных желёз к 13 годам;
8. Болезненные, обильные и продолжительные (более 7 дней) менструации; нарушение общего состояния в дни менструации;
9. Подозрение на аномалии строения наружных половых органов (в первый месяц жизни или период раннего детства): какие-то выбухания, полиповидные выросты и т. д.;
10. Любые изменения на коже и слизистых половых органов;
11. Изменения в анализах мочи: лейкоцитоз, бактериурия и т. д.;
12. Прекращение менструаций более чем на 2 месяца (после начала менструального цикла) или нерегулярные менструации через год-полтора и позже после их начала; редкие, скудные менструации;
13. Избыточный/недостаточный вес;
14. Усиленный рост волос на лице и теле; появление растяжек на коже; угревая сыпь на лице и теле;
15. Асимметрия развития молочных желез, увеличение подмышечных лимфоузлов или нахождение каких-либо объемных образований в области молочной железы или под мышкой;
16. Увеличение и болезненность лимфатических узлов паховой области;
17. Синехии (спайки) малых половых губ (попросите посмотреть участкового педиатра);
18. Нагрубание молочных желёз у девочки до 7-8 лет (бывает и у новорожденных);
19. Появление лобкового или подмышечного оволосения до 7-8 лет;
20. Резкое снижение массы тела, даже если она была излишней.
При наличии любого проявления обратитесь к детскому гинекологу.
А в 3, 6, 14 лет и далее ежегодно нужно показаться на профосмотр, даже если нет жалоб.
Источник
