Прививка грудничку после бронхита
Отсроченная опасность
Календарь профилактических прививок строго регламентирован: каждая вакцина имеет свои сроки введения. Они рассчитаны исходя из особенностей иммунной защиты и сроков формирования системного иммунитета. Чаще всего после введения первой дозы необходимо делать ревакцинацию, т. е. прививаться повторно. Количество рекомендованных ревакцинаций разными вакцинами колеблется от о1 до 7. Интервал между прививками, как и график, утвержден исходя из особенностей иммунного ответа на ту или иную вакцину.
Установленный временной «зазор» между вакцинациями «укорачивать» категорически запрещено — в противном случае снижается иммунная защита, а вот удлинять его при наличии на то веских оснований разрешается. Этим и пользуются многие врачи, перенося очередную прививку по самым разным причинам, среди которых одно из первых мест занимает ОРВИ.
И это понятно — ведь чаще всего вакцинируют детей, а они могут болеть респираторными инфекциями до 10 раз в год, а то и больше. При плотном графике прививок в первые годы жизни вероятность того, что очередная вакцинация придется на простуду, весьма велика.
«Ничего страшного, вакцинируем позже, пусть окрепнет», — подобные уверения нередко приходится слышать родителям от педиатров. Но пока мамы и папы ждут выздоровления ребенка, малыш остается один на один с опасными, порой смертельными заболеваниями.
Сегодня, когда все чаще звучат давно забытые диагнозы, такие как корь, дифтерия и даже бешенство и столбняк, медлить с надежной защитой можно только когда риск вакцинации превышает пользу. И при простуде чаша весов зачастую склоняется в пользу прививания, а не отказа от него.
Прививка при насморке — это норма!
Зарубежные специалисты уверены: дети с ОРВИ, протекающей в мягкой форме, должны прививаться по графику, даже если на момент вакцинации у них повышена температура тела. Авторитетные медицинские организации, в том числе Американский центр по контролю и профилактике инфекционных заболеваний, Американская академия семейных врачей и другие, рекомендуют прививать ребенка, даже если у него:
- температура тела выше 37 градусов (но не выше 38!);
- насморк или кашель;
- воспаление среднего уха (отит);
- легкая диарея.
Во всех этих ситуациях польза от вакцинации (своевременная защита от тяжелых инфекций) существенно выше, чем риск побочных эффектов.
Пресловутое «иммунитет не выдержит» — утверждение из разряда мифов, которые не имеют к истине никакого отношения. Иммунная система ребенка, да и взрослого человека регулярно сталкивается с миллионами антигенов — компонентами вирусов и бактерий, против которых организм вырабатывает антитела. Так происходит изо дня в день, в том числе и когда человек болен.
Читайте также:
Лечение насморка у маленьких детей
Вакцина — это лишь еще один, дополнительный, антиген. Она может вызвать, как правило, мягкие побочные эффекты, например, умеренную лихорадку, болезненность или отечность в месте введения. Но вакцина не способствует ухудшению состояния или обострению легкой простуды: дополнительный антиген — это только один вызов из многих тысяч, на которые приходится отвечать постоянно.
Стоит отметить, что мнение отечественных педиатров по поводу иммунизации температурящих детей все-таки отличается от точки зрения западных коллег: в методических указаниях Минздрава РФ при нетяжелых ОРВИ рекомендуется проводить вакцинацию после нормализации температуры тела.
И все же набивший оскомину насморк не является противопоказанием к прививкам и в отечественной медицине. Как и кашель, боль в горле и прочие катаральные симптомы, протекающие при температуре менее 37 градусов.
Хочется подчеркнуть, что в подавляющем большинстве случаев нет необходимости в проведении анализов крови перед планируемой вакцинацией, поскольку реальные противопоказания подтверждать лабораторными исследованиями нет смысла: их нельзя не заметить.
Привить: когда нужно погодить?
Острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний — безусловные временные противопоказания к вакцинации. Под это понятие подпадают:
- ОРВИ и грипп, сопровождающиеся повышением температуры тела (выше 37 градусов в отечественных рекомендациях и выше 38 — в западных);
- бактериальные инфекции (бронхит, пневмония и др.);
- бронхиальная астма в стадии обострения;
- хронический обструктивный бронхит в стадии обострения;
- атопический дерматит в стадии обострения;
- сенная лихорадка в стадии обострения и другие патологии.
Согласно методическим указаниям Минздрава РФ, плановые прививки в таких случаях должны проводиться через 2–4 недели после выздоровления или во время ремиссии. При этом в некоторых случаях имеет смысл вакцинировать под лекарственной защитой, например прививать ребенка, страдающего аллергией или атопическим дерматитом, на фоне назначения антигистаминных препаратов.
Существует также и перечень заболеваний, которые являются медотводом от вакцинации. Среди них:
- Тяжелое хроническое заболевание, например рак.
- Иммунодепрессия. К этому состоянию не относятся частые простуды — об истинном иммунодефиците говорят после трансплантации органов или костного мозга, а также при приеме иммунодепрессантов.
- Тяжелая аллергическая реакция на предыдущую дозу вакцины или компонента вакцины. Опять же подчеркнем, что к тяжелым не относятся местные реакции, лихорадка.
Согласно статистике Минздрава РФ, только у 1 % детей встречаются основания для медотвода от вакцинации и примерно еще у 1 % — для временной отсрочки иммунизации. Таким образом, 98 детей из 100 должны прививаться согласно календарю прививок, из месяца в месяц, несмотря на насморки и прочие мелкие неприятности.
Марина Поздеева
Фото istockphoto.com
Источник

Гришина Александра Николаевна,
Врач-терапевт
Дата публикации: 26.08.2020
От чего прививка АКДС
АКДС – прививка, которая защищает сразу от трех опасных инфекционных заболеваний. Она считается основной для детей грудного возраста, однако переносится не очень легко. Родители могут сами выбирать какую вакцину колоть – российского или зарубежного производства, но в чем между ними разница и какая лучше, наверняка не знают.
АКДС расшифровывается как адсорбированная коклюшно-дифтерийно-столбнячная вакцина. Из расшифровки становится понятно, от чего она защищает.
Вакцина способствует формированию иммунитета от трех инфекционных болезней, которые встречаются как у взрослых, так и у детей – от столбняка, коклюша и дифтерии.
Почему так важно колоть АКДС? Болезни, от которых защищает прививка, приводят к тяжелым последствиям, высока вероятность летального исхода. Например, до введения обязательной вакцинации смертность от столбняка составляла 90%, от дифтерии – 25%. Хоть от коклюша дети умирают редко, однако болезнь имеет тяжелое течение, нередко приводит к осложнениям в виде бронхита, пневмонии, плеврита.

В каком возрасте делают прививку
Коклюш и дифтерия по праву считаются детскими заболеваниями, хотя иногда ими болеют и взрослые. Но именно дети младшего возраста тяжелее всего переносят болезнь, поэтому прививка АКДС делается грудничкам. Чем раньше будет завершен курс иммунизации, тем меньший риск заражения.
Ребенку делают 3 прививки АКДС, каждую последующую дозу вводят не ранее, чем через 1,5 месяца. Детям до 4-х лет укол делают в переднюю часть бедра, старше 4-х лет – в дельтовидную мышцу плеча.
Вам может быть интересно: Почему рождение ребенка не всегда в радость?

Необходимо строго придерживаться графика вакцинации, иначе не сформируется стойкий иммунитет.
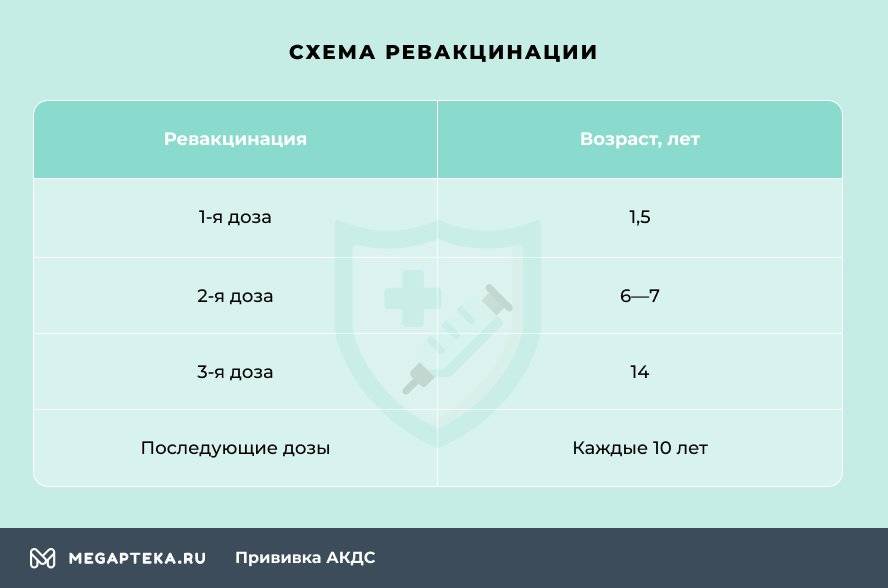
Через год после введения третьей дозы проводится первая ревакцинация, в 6-7 лет – вторая, в 14 лет – третья. Взрослым необходимо проходить ревакцинацию АКДС каждые 10 лет, поскольку введенная вакцина защищает от болезней на 5-7 лет.
Вакцинация проводится АКДС вакциной, ревакцинация для детей в возрасте 4-6 лет – АДС-анатоксином, для детей старше 6 лет – АДС-М-анатоксином.
Препараты для ревакцинации не содержат коклюшного компонента, поэтому легче переносятся.
Какие реакции возможны на АКДС
Вакцинация – это стресс для организма, удар по иммунной системе, поэтому не исключены негативные реакции на АКДС. Чтобы избежать излишних волнений, необходимо знать, какие возможны побочные действия.
Бесклеточные вакцины оказывают более мягкое воздействие, поэтому не вызывают бурных реакций.
Наиболее частым осложнением вакцинации является повышение температуры тела. Чаще речь идет о субфебрилитете, реже температурные показатели достигают 38-39 ˚С. Температура на фоне введения АКДС держится не более трех суток, с легкостью сбивается жаропонижающими.
Легче всего переносится первая прививка, сделанная в 3 месяца. Каждая последующая АКДС переносится тяжелее. Самые выраженные реакции могут быть на третью прививку.
Помимо высокой температуры, возникают такие побочные эффекты:
- ухудшение аппетита
- слабость, сонливость
- болезненность в месте укола, тянущая боль, распространяющаяся на всю ногу
- фебрильные судороги
- образование шишки в месте инъекции (уплотнение исчезает самостоятельно в течение 1-2 месяцев)
- аллергические реакции в виде крапивницы, отека Квинке
Если высокая температура после прививки держится больше двух дней, необходимо обращаться в больницу. При судорогах или развитии тяжелой аллергической реакции необходимо срочно вызывать скорую помощь.
В 1% случаев использования цельноклеточной АКДС возникают осложнения:
- тяжелые аллергические реакции (анафилактический шок, отек Квинке)
- энцефалит, менингит
- синдром острой дыхательной недостаточности
- нарушение сердечного ритма
- снижение или повышение артериального давления
- судороги, парез
Появление поствакцинальных осложнений может быть связано не только с реакцией иммунной системы, но и с наличием противопоказаний к введению вакцины.
Подписывайтесь на Мегасоветы
и читайте полезные статьи о здоровье каждую неделю
Какие вакцины АКДС бывают
Прививаться нужно обязательно, а вот какую вакцину выбрать? Основных три:
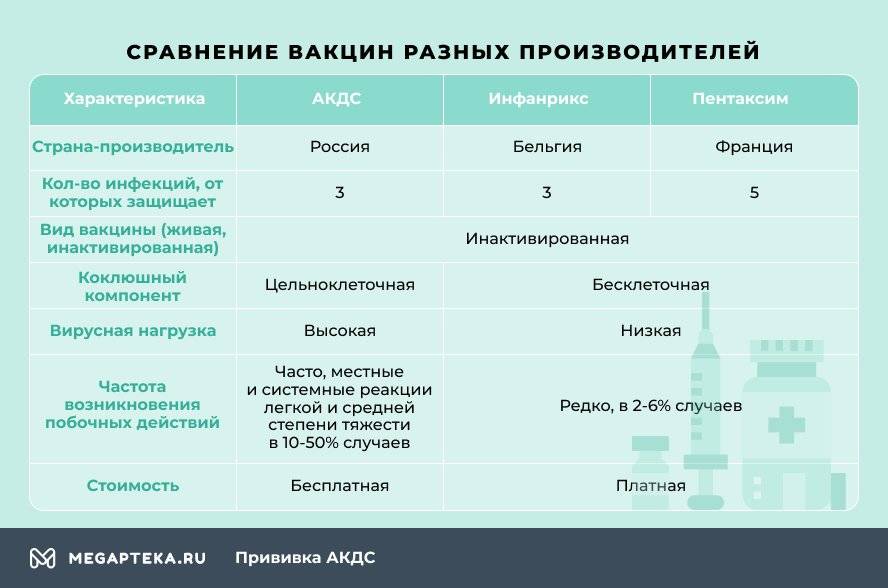
- АКДС. Это вакцина российского производства.
- Пентаксим. Комбинированная вакцина французского производства защищает сразу от пяти инфекционных заболеваний – столбняк, коклюш, дифтерия, полиомиелит и гемофильная инфекция (ХИБ).
- Инфанрикс. Это комбинированная вакцина от коклюша, столбняка и дифтерии бельгийского производства.
Отличаются эти вакцины не только страной-производителем и, конечно же, ценой, но и вирусной нагрузкой. Это и есть основной фактор, влияющий на выбор.
Сравнительный анализ вакцин
Чем Пентаксим отличается от АКДС? В отличие от российской, зарубежные вакцины бесклеточные, они содержат только белок коклюшного микроорганизма. Благодаря этому они легче переносятся детьми, реже вызывают негативные реакции. Даже если взять Пентаксим, который одновременно защищает от 5, а не от 3 инфекционных болезней, то он оказывает более мягкое воздействие на организм, нежели АКДС.
Российская вакцина цельноклеточная, содержит мертвые клетки коклюшного компонента, который становится причиной поствакцинальных осложнений.

Какую вакцину лучше выбрать
При вакцинации зарубежными препаратами снижается вирусная нагрузка. У Инфанрикса она минимальная, всего 7 антигенов, у Пентаксима 26, а у АКДС – 3002.
Подсчет проводился исходя из следующего:
- цельноклеточный коклюшный компонент – 3 тыс. антигенов
- антигены коклюша в бесклеточной вакцине – 1-5 шт.
- полиомиелите – 15 шт.
- ХИБ – 2 шт.
- столбняка – 1 шт.
- дифтерии – 1 шт.
Вместе с антигенной нагрузкой снижается риск поствакцинальных осложнений. Но не уменьшается ли эффективность вакцинации?
С точки зрения формирования иммунитета к инфекционным болезням предпочтение отдают цельноклеточным вакцинам. Их эффективность достигает 100%, они обеспечивают более продолжительную защиту – до 5-7 лет. Однако вводимые антигены вызывают сильную реакцию организма, из-за этого количество противопоказаний и побочных действий больше.
Часто болеющим детям, малышам, в анамнезе которых есть аллергические заболевания, иммунодефицитные состояния, хронические болезни, рекомендуется введение бесклеточных вакцин. Они более безопасные, редко вызывают негативные реакции, формируют защиту на 4-6 лет, а иммуногенность (эффективность) составляет 83-100%.
Единственный недостаток зарубежных вакцин – их нужно покупать самостоятельно. Согласно Национальному календарю прививок бесплатно можно проходить вакцинацию только отечественной АКДС.
Приложение Мегаптека.ру знает, в какой аптеке есть ваше лекарство
Отправить смс со ссылкой на установку?
Что делать после прививки
Если ребенок подвержен аллергическим реакциям, то первые 30 минут необходимо находиться под медицинским наблюдением. Придя домой, лучше принять противоаллергическое средство и дать препарат из группы НПВС, например, Нурофен. Лекарство будет действовать не только как жаропонижающее, но и обезболивающее, поскольку первые сутки может сильно болеть нога. Первые 2-3 дня необходимо регулярно измерять температуру тела. Сбивать ее по необходимости.
При температуре выше 38˚С у грудничка нужно давать жаропонижающее, поскольку есть риск фебрильных судорог.
Что еще необходимо делать после АКДС? Важно придерживаться гипоаллергенного питания, употреблять больше жидкости.
Гулять на улице после АКДС можно, но только в тех местах, где нет людей. На фоне вакцинации снижается иммунитет, поэтому повышается вероятность респираторных заболеваний.
Если в месте инъекции появилась большая шишка, которая самостоятельно не уменьшается в течение 2-3 недель, можно делать компрессы с магнезией. Это ускорит рассасывание.
Чего нельзя делать после прививки АКДС
После вакцинации нельзя делать следующее:
- мочить место укола в первый день
- париться, принимать горячую ванну в первые 2-3 суток (лучше мыться под душем)
- перегреваться или переохлаждаться
- перекармливать ребенка
- вводить в рацион новую пищу
- употреблять продукты-аллергены
- гулять в местах большого скопления людей
Из-за поствакцинальных осложнений АКДС вызывает страх. Однако нужно включить здравый рассудок и понимать, что негативные реакции после введения вакцины можно предотвратить, а вот защититься от смертельно-опасных болезней иным способом нельзя!
Установите бесплатное мобильное приложение Megapteka.ru
Мы отправим на ваш номер sms со ссылкой на установку
Источник
Наш эксперт – доктор медицинских наук, профессор Владимир Таточенко.
Линии защиты
Бронхит у малыша пугает родителей. Младенец дышит тяжело, со свистом, кашляет. На день-другой поднимается температура… Но не надо к бронхиту относиться, как к абсолютному злу, в этом заболевании мы можем разглядеть и… пользу. Если бы вирус, который малыш подхватил из окружающего его воздуха, вместе с теми микробами, которые у нас всегда живут в носоглотке, не осели в бронхах, а провалились глубже, в легкие, у ребенка началась бы пневмония. А эта болезнь – гораздо опаснее бронхита. Когда-то, до изобретения антибиотиков, она была основной причиной смерти младенцев.
Бронхи – вторая линия защиты после аденоидов, миндалин, слизистой носоглотки. Те вирусы, которые не осели в носоглотке, попадают в бронхи, прилипают к бронхиальному эпителию и вызывают его воспаление. Ребенок начинает кашлять, и это очень хорошо, потому что никак по-другому он не может очистить бронхи от мокроты.
У младенцев бронхиты обычно протекают с затрудненным дыханием и свистом на выдохе. Этот свист обычно тревожит родителей. Но то, что он есть – на самом деле тоже хорошо. Он говорит о том, что и мелкие бронхи очищаются: спазм сужает просвет между бронхами и струя воздуха, проходя через этот небольшой просвет, при кашле достигает сверхзвуковой скорости, вынося все ненужное из организма.
Кроме того, есть еще один механизм, оберегающий младенца от пневмонии. В первые месяцы жизни дети защищены от многих инфекций антителами, которые перешли к ним от матери. Если мама за год-два до беременности болела бронхитом, она передала антитела, защищающие ее от повторного заражения этой болезнью, своему ребенку. Казалось бы, он не должен теперь заболеть, даже есть встретится с вирусами. Но парадокс в том, что именно младенцы, чьи мамы за несколько лет до их рождения болели бронхитом, те малыши, у которых есть антитела к его вирусам, при заражении болеют наиболее ярко. И медики видят в таком парадоксе опять-таки механизм защиты от пневмонии: более грозной болезни не дает развиться бурный и мощный бронхит. Для этого, видимо, и нужны материнские антитела. Младенцы, у которых их нет, бронхитами болеют реже, зато пневмониями – чаще.
Пугающий свист
Бронхит вызывают в основном РС-вирус и парагриппозные вирусы третьего типа. Официальной статистики, как часто бронхитом болеют малыши до года, – нет. По наблюдениям Института педиатрии РАМН в средней полосе России бронхитом переболевает каждый 10‑й грудной ребенок. Давние исследования в других регионах давали и более внушительные цифры.
Заболевание обычно начинается с невысокой температуры, насморка и кашля. Через три-четыре дня болезнь как бы вызревает: беспокойство ребенка усиливается, появляется шумное свистящее дыхание, причем вдох малыш делает свободно и быстро, а выдох – с усилием, выделяется много мокроты. Родители обычно умоляют врачей облегчить ребенку дыхание, снять одышку и свист. Но если при помощи лекарств расширить просвет между бронхами на следующий день рентгеновский снимок покажет у малыша пневмонию. Поэтому маленькому придется потерпеть, подышать со свистом, потрудиться, чтобы защитить свои легкие.
Чем лечить?
Бронхит – не бактериальное заболевание, поэтому лечить его антибиотиками бессмысленно, хотя, к сожалению, участковые педиатры то тут, то там их назначают. Правда, в одном случае из десяти к вирусной инфекции присоединяется бактериальная, и тогда назначение антибиотиков оправдано. Например, если поднимается очень высокая температура, изменяются показатели крови, хрипы с одной стороны слышны более явно, чем с другой… Врач может назначить антибиотики на один-два дня, чтобы за это время решить, осложнилось течение болезни бактериальным присутствием или нет… Если осложнилось – курс надо продолжить, если нет – антибиотики отменить.
Сейчас малышам во время бронхита прописывают симпатомиметики или бета-агонисты – они быстро действуют и прекрасно улучшают проходимость бронхов. Как только малышу становится чуть-чуть полегче, родители обычно спрашивают, нельзя ли лекарства заменить травами.
Делать этого не стоит. Если ребенок склонен к аллергии, а вы можете пока не знать, есть у него такая склонность или нет, отхаркивающие травы могут вызвать аллергическую реакцию. Точно так же, как и мед, которым родители иногда порываются накормить кашляющего младенца.
А вот что на самом деле поможет болеющему грудничку, так это свежий воздух и массаж с поколачиванием, который помогает откашляться. В Институте педиатрии лежали младенцы, которым с первых дней болезни делали массаж, и бронхит у них проходил без медикаментозного лечения.
В тяжелых случаях младенцам вводят стероидные гормоны, на два-три дня малышей кладут в больницу. Как правило, это бывает, когда бронхит осложняется астматическим компонентом.
Что это булькает?
Болезнь проходит, но дыхание у малыша какое-то время еще остается, как говорят родители, с хрипотцой. У ребенка в груди что-то булькает. Это неприятно и это пугает.
На самом деле ничего страшного нет, просто у малыша после болезни наблюдается снижение кашлевого рефлекса. Во время болезни он был повышен. Взрослый человек, чтобы не издавать столь неприятных звуков, откашлялся бы, но младенец преспокойно булькает мокротой до тех пор, пока она совершенно не закроет просвет в бронхах, а потом одним кашлевым толчком все выталкивает наружу. Если вас беспокоят эти звуки, нажмите легонько ребенку пальцем на трахею или ложечкой на корень языка и он откашляется. Снижение кашлевого рефлекса продолжается две недели – месяц.
А вдруг астма?
…всегда спрашивают родители, когда малыш при бронхите начинает дышать с трудом.
Да, внешне обструктивный бронхит и астма похожи. Только при астме сужение просвета бронхов вызывают аллергены, а при бронхите – вирусы. Но родителям даже и не надо пытаться ставить диагноз прежде, чем это сделает врач.
Если малыш трижды переболел бронхитами один за другим подряд, врач начинает думать об астме. Вирусный бронхит может настигнуть любого, но если у ребенка есть предрасположенность к аллергии, если его родители – аллергики, бронхиты для такого малыша могут закончиться астмой. Так что малышам, которые повторно перенесли бронхит, обычно определяют иммуноглобулин Е в крови. Если анализ показывает, что ребенок – аллергик, ему прописывают такую же терапию, какую проводят в межприступный период при настоящей бронхиальной астме.
Больше 10 лет мы следили за детьми, которые в младенчестве перенесли бронхиты. Дети, склонные к аллергии, болели в первый год жизни бронхитами по несколько раз. 45% из них заболели потом астмой. Это печально. Но 55% – большинство – не заболели. А у тех детей, тоже перенесших в младенчестве бронхит, которые не были склонны к аллергии, никакой астмы нет.
Недавно закончилось подобное исследование в США, оно длилось 15 лет. Американские врачи пришли к таким же выводам: сам вирусный бронхит никакого отношения к аллергии не имеет, но если ребенку в силу генетической предрасположенности суждено заболеть астмой, бронхит в младенчестве повышает этот риск.
Повремените с выходом в свет
Как оградить малыша от бронхита?
Хорошо бы иметь вакцину против РС-вируса. Но пока ее нет. Единственная профилактика – не устраивать младенцам бурную светскую жизнь. Не созывать на смотрины внушительные компании гостей, которые выдохнут в воздух вашей квартиры огромное количество самых разнообразных вирусов. Не возить грудничков в общественном транспорте. Не ходить с ними по магазинам. В общем, как можно меньше контактов.
А когда ребенок подрастет, ту же инфекцию он будет переносить легко: неделю покашляет, и все.
Тревожные сигналы, требующие срочного вызова врача:
>> Температура выше 38,0.
>> Частое дыхание – более 70 вдохов в минуту.
>> Нарастающая бледность и синюшность кожи.
>> Появление одышки.
Смотрите также:
- Лимфатик, аллергик или артритик? Телосложение ребёнка расскажет, чем он может заболеть →
- Критический возраст: когда иммунитет ребёнка слабее всего →
- Правила жизни для больных гепатитом В →
Источник
