Прививка от гриппа и заболевание сердца
В преддверии старта вакцинации от гриппа и ОРВИ корреспондент «АиФ-Воронеж» поговорил с заведующей Воронежским областным кардиологическим диспансером Еленой Шилкиной и выяснил, как влияют на работу сердца инфекционные заболевания, в том числе коронавирус, и почему сердечникам важно своевременно сделать прививку от гриппа.
«Последствия вируса могут проявиться даже через несколько лет»
Виктория Молоткова, «АиФ-Воронеж»: Елена Григорьевна, расскажите, какое влияние инфекции оказывают на сердечно-сосудистую систему?
Елена Шилкина: Воздействие любого вируса на миокард включает в себя несколько составляющих. Во-первых, мы знаем, что вирус непосредственно влияет на клетку. Клетки организма страдают от воздействия любого вируса, будь то грипп, коронавирус, герпес и так далее. Второй механизм – это нарушение микроциркуляции. В основном мелкие сосуды подвергаются воздействию вирусной инфекции, а также страдает свертывающая система крови. Третье – в результате действия вируса выделяются токсины, которые тоже поражают сердечно-сосудистую систему. Кроме того, когда организм сам начинает вырабатывать антитела против инфекционного агента, в организме могут запускаться сложные аутоиммунные реакции, направленные на свои ткани и клетки, в том числе и клетки сердца. Это многоступенчатый процесс, поэтому последствия от воздействия вируса на сердечно-сосудистую систему могут проявиться не в ближайшие часы или дни, а через несколько месяцев
– В сложившейся ситуации людей волнует, что же будет в связи с эпидемией коронавируса. Как этот агент влияет на сердечно-сосудистую систему?
– Экспертное мнение по коронавирусу складывается буквально онлайн, наблюдения пока еще не являются многоцентровыми и не затрагивают десятки тысяч переболевших пациентов. Однако в начале августа вышло интервью главного внештатного специалиста кардиолога Минздрава России Сергея Анатольевича Бойцова, где он ссылается на исследования наших немецких коллег, которые привели следующую статистику: из ста переболевших коронавирусной инфекцией у 60% пациентов через три-четыре месяца обнаружился активный миокардит – воспаление сердечной мышцы, которое в дальнейшем приводит к ее трансформации, и через пять-восемь лет может привести к осложнениям. Понятно, что выборка невелика и транслировать эти результаты на всю популяцию невозможно, но тем не менее такие исследования есть. Причем немецкие коллеги отмечают, что развитие миокардита не зависело от тяжести течения заболевания, то есть это мог быть как COVID легкой формы, когда пациент оставался дома и из всех проявлений у него было только повышение температуры тела, так и тяжелые случаи, когда люди перенесли пневмонию. Последствия для сердечной мышцы были одинаково фатальны. Коронавирус своей мишенью избрал не столько легочную ткань, сколько мелкие сосуды. Кардиологам еще предстоит столкнуться с тем, как пострадает сердечно-сосудистая система после перенесенного коронавируса. Уже сейчас мы видим пациентов с нарушением ритма, стенокардией, нарастанием сердечно недостаточности.
Повод обратиться к врачу
– А как грипп может повлиять на сердце здорового человека?
– Основное последствие такое же, как и после перенесенного коронавируса – миокардит. Развивается через несколько недель после болезни. Проявляется он, как правило, одышкой, выраженной слабостью, учащенным сердцебиением, перебоями в работе сердца. Поэтому человек, переболевший гриппом, почувствует перебои в работе сердца, они обычно пациентами описываются как кувыркания, замирания в грудной клетке, сопровождающиеся ощущением нехватки воздуха, дискомфортом в груди, либо если у пациента случаются приступы учащенного сердцебиения, необходимо обратиться к врачу, подробно описав эти жалобы. Желательно начать вести дневник наблюдений, где можно отметить, в какое время и при каких условиях возникают эти явления. То же самое о появлении одышки. Если ранее пациент переносил физическую нагрузку вполне удовлетворительно, например, подъем на четвертый этаж, а через какое-то время после перенесенной инфекции не может подняться выше второго этажа, это тоже повод обратиться к врачу.
– Почему важно своевременно сделать вакцинацию от гриппа?
– Любая инфекция – взаимодействие микро- и макроорганизмов. От того, насколько выражено заболевание у макроорганизмов, то есть состояние здоровья у людей, зависит течение заболевания. Мы, кардиологи, настаиваем на необходимости вакцинировать пациентов, которые имеют сердечно-сосудистые заболевания. Особенно важна вакцина для людей, перенесших острый инфаркт миокарда и для пациентов с хронической сердечной недостаточностью. Исследования говорят о том, что чем больше пациентов были своевременно привиты от гриппа, тем меньше в дальнейшем меньше было обращений с инфекционными заболеваниями. Одновременно с этим люди реже обращались к врачам в связи с ухудшением течения заболеваний сердечно-сосудистой системы, фиксировалось меньше случаев госпитализации, меньше случаев декомпенсации хронической сердечной недостаточности, меньше случаев нарушения ритма. У нас есть определенная статистика для поликлиник, в которой сообщается, какая доля пациентов, страдающих сердечно-сосудистыми заболеваниями, была привита.
«Прием привычных препаратов прекращать нельзя»
– Какое влияние на работу сердца оказывает прием лекарств во время инфекционного заболевания?
– В первую очередь необходимо помнить, что во время болезни пациенту с сердечно-сосудистыми заболеваниями ни в коем случае нельзя прекращать прием привычных препаратов. Разумеется, лечение инфекционных заболеваний влечет за собой прием жаропонижающих, противовоспалительных препаратов, антибиотиков, но отказываться от препаратов, которые пациенту назначил кардиолог, нельзя. Пациенты могут наблюдать недостаточную эффективность привычной дозы препаратов во время инфекционного заболевания. Например, антигипертензивные средства действуют не настолько эффективно, значит, необходимо увеличить дозировку. Стоит обратиться к доктору или вызвать врача на дом, для того чтобы скорректировать дозу. А если в ходе болезни появились какие-то новые симптомы, нужно срочно обратиться к врачу.
– Как может сказаться на сердечно-сосудистой системе неконтролируемый приём препаратов и самолечение?
– Назначать самим себе препараты и дозировку ни в коем случае нельзя, также как и нельзя использовать различные «чудодейственные» отвары. Заниматься самолечением и какими-то сомнительными способами лечить инфекционные заболевания, особенно при наличии хронических заболеваний сердечно-сосудистой системы, также как и любые другие, ни в коем случае нельзя.
Источник
Плюсы вакцинации
Прививки не препятствует попаданию вируса или болезнетворной бактерии в организм привитого человека . Вакцины защищают нас от болезней иначе. Они тренируют иммунную систему до того, как она столкнется с той или иной инфекцией. Вакцинные препараты содержат в себе своего рода болезнь в миниатюре. Заболеть после прививки нельзя, но обзавестись иммунитетом — можно. В ответ на введение вакцины в нашем организме вырабатываются специфические антитела и иммунные клетки памяти, позволяющие иммунитету эффективно бороться с опасными микробами при встрече с ними в будущем. Эта тактика чрезвычайно эффективна. По данным Всемирной организации здравоохранения (ВОЗ), вакцинация спасает жизни более 2 миллионов человек каждый год.
Что касается прививки от гриппа, то по результатам исследования Центров США по борьбе с болезнями и их профилактике 2017 года, вакцина от гриппа снижает количество смертей от вируса гриппа на 52–79%. Вакцинация также значительно сокращает количество госпитализаций пациентов с диагнозом «грипп», а значит, болезнь у привитых людей проходит не так тяжело, как у непривитых.
Важно! Вакцины против гриппа могут иметь разный состав и отличаться по своей эффективности. Состав интересующих вас препаратов можно узнать на официальных сайтах компаний-производителей. Подробнее о том, какими бывают противогриппозные вакцины, читайте в статьях «Прививки от гриппа в 2020-2021 году» и «Прививки от гриппа».
Ошибочно считать грипп легкой инфекцией. Иногда грипп становится причиной очень серьезных осложнений, среди которых — вторичная бактериальная пневмония, которая требует отдельной терапии антибиотиками, протекает очень тяжело и отвечает за смерти 25% больных гриппом.
Особенно опасен грипп для беременных женщин, детей младше 5 лет и пожилых людей. У этих категорий граждан заболевание чаще проходит в тяжелой форме. У беременных инфекция может способствовать мертворождению или преждевременным родам. Поэтому прививка от гриппа показана всем женщинам, планирующим беременность, а также всем непривитым беременным женщинам, начиная со II триместра беременности.
В группу риска по гриппу также входят:
- раковые больные,
- больные СПИДом и ВИЧ,
- астматики,
- диабетики,
- люди с хроническими заболеваниями легких и сердца.
Медицинские работники, военнослужащие, школьники и студенты подвержены заражению гриппом больше других. Первые — потому, что часто контактируют с больными, остальные — потому, что существуют в тесных коллективах. Кроме того, что вакцинация снижает риск заболеть и позволяет избежать опасных последствий гриппа, при условии широкого применения (когда привитых в обществе — более 60-70%), она защищает тех, кому противопоказаны прививки в силу тех или иных причин. Так как вакцина снижает риск заражения, люди, которым нельзя делать прививку от гриппа, находясь в обществе привитых, рискуют меньше (рис. 1).
 Рисунок 1. Преимущества вакцинации против гриппа. Статистика в США. Источник: СDC
Рисунок 1. Преимущества вакцинации против гриппа. Статистика в США. Источник: СDC
Противопоказания
Вакцины против гриппа легко переносятся. В основе большинства препаратов лежат либо части разрушенных вирусов гриппа А и В, либо их отдельные белки-антигены, способные вызывать иммунный ответ. Так кому же нельзя вводить противогриппозные вакцины? Противопоказания к вакцинации могут быть абсолютными (постоянными), временными (относительными), а также возрастными.
Абсолютные противопоказания
Среди тех, кому нельзя ставить прививку против гриппа:
- люди с аллергией на яичный белок (при производстве многих противогриппозных вакцин используют куриные эмбрионы);
- люди с выраженнымиреакциями и поствакцинальными осложнениями после введения предыдущих доз вакцины. Это достаточно редкое явление, однако при наличии негативных реакций на первую дозу вакцины в дальнейшем этот препарат использовать не рекомендуют.
Сильной реакцией на введение вакцины считается температура выше 40℃, а также отек или покраснение (гиперемия) в месте инъекции больше 8 см в диаметре. А поствакцинальные осложнения — это, например, сильнейшая аллергическая реакция (анафилактический шок).
Временные причины для отвода
Временные (относительные) противопоказания — это обострения хронических заболеваний или наличие каких-либо острых инфекций. Так как при вакцинации в организм человека вводят вирусные антигены, воздействующие на иммунную систему, врачи не допускают в прививочный кабинет людей, чей иммунитет уже сражается с другим патогеном.
Как только человек выздоравливает или у него проходит обострение хронического заболевания, можно вводить вакцину (как минимум, через 2–4 недели после выздоровления). Если у больного была нетяжелая форма ОРВИ или острого кишечного заболевания, в прививочный кабинет отправляют сразу после стабилизации температуры.
Временно противопоказаны прививки также детям до шести месяцев и беременным женщинам в первом триместре. Дети после шести месяцев и беременные во втором и третьем триместрах должны прививаться обязательно. Они входят в группу риска, так как подвержены наиболее тяжелому протеканию инфекции. Дети уязвимы перед вирусом гриппа даже больше, чем взрослые. У взрослого в отличие от ребенка может сработать антигенный импринтинг: если человек уже болел вирусом гриппа, его организм может использовать уже имеющуюся иммунную память в ответ на атаку вируса и активировать защиту.
Важно! В случае с живой вакциной против гриппа беременность является абсолютным противопоказанием к проведению вакцинации, независимо от срока. ВОЗ также не рекомендует вводить беременным живые противогриппозные вакцины. Лучшим решением будет инактивированная вакцина или сплит-вакцина. Они не содержат мертиолят (соединение на основе ртути, используемое как консервант в некоторых вакцинах) и подтвердили свою безопасность.
Возрастные ограничения
Младенцев вакцинируют против гриппа, начиная с возраста 6 месяцев, так как иммунитет матери действует примерно до полугода с рождения малыша. Пока организм ребенка защищен материнскими антителами, эффект вводимой вакцины значительно ниже, вводить ее не рекомендуется.
Факт!
Детям от 6 месяцев и до 2 лет (до 9 лет в случае введения им вакцины впервые) рекомендованы 2 дозы противогриппозной вакцины с интервалом 4 недели, так как вторая доза увеличивает для них эффективность иммунизации.
Предела верхней возрастной границы для вакцинации против гриппа не существует. Исключения составляют случаи, когда производитель вакцины в инструкции указывает предельный возраст. В любом случае, перед вакцинацией следует проконсультироваться с лечащим врачом.
Важно! Существует также список ложных причин отводов от прививок. К ним относят: астму, дисбактериоз, состояние анемии, поствакцинальные осложнения в семье и другие. Позиция Минздрава России в этом отношении достаточно жесткая: следование таким противопоказаниям свидетельствует о некомпетентности врача.
Возможные побочные явления и осложнения
Как и у любого медицинского препарата, у вакцин против гриппа есть побочные эффекты. Их разделяют на серьезные и несерьезные.
Несерьезные реакции после вакцинации незначительны и считаются нормальными. Так, температура тела после иммунизации может повыситься, но не более чем на 0,5℃, горло — покраснеть. В месте инъекции может возникнуть отек (не более 8 см в диаметре). Человеку может показаться, что он начинает заболевать. Могут болеть мышцы или голова, аппетит — снизиться. Такие побочные поствакцинальные реакции наступают либо немедленно в кабинете при введении вакцины, либо в течение первых трех дней и обычно не требуют особого внимания.
Живая гриппозная вакцина может вызывать еще и симптомы ОРВИ: кашель, боль в горле, насморк, заложенность носа, общее недомогание и потерю аппетита. Они могут держаться до 6 дней после вакцинации. Но живые вакцины сейчас используют редко. Предпочтение врачи отдают инактивированным вакцинам, которые переносятся легче и быстрее.
Самое серьезное последствие ― это, конечно же, анафилактический шок. Он требует немедленных реанимационных действий.
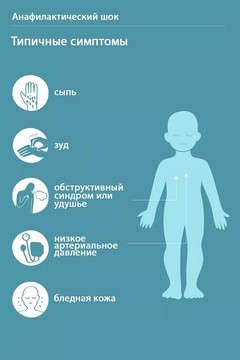
Это состояние может начаться сразу после начала введения вакцины вплоть до нескольких минут после ее введения и имеет яркие признаки (рис. 2):
- бледность, холодный пот;
- затрудненность дыхания, отек горла;
- вялость, потеря сознания, в редких случаях – судороги;
- отек, покраснение, сыпь на коже.
 Рисунок 2. Признаки анафилактического шока. Источник: Verywell
Рисунок 2. Признаки анафилактического шока. Источник: Verywell
Аллергическая реакция на противогриппозные вакцины может быть связана с аллергией на белок яйца, если препарат получен на основе вирусов, выращенных на куриных эмбрионах, хотя в последние годы в ряде исследований была показана безопасность этих вакцин даже для аллергиков (вирусные белки для них проходят тщательную очистку). Не стоит бояться вакцин из-за возможности развития сильной аллергической реакции. Практически любой продукт потенциально может вызвать анафилактический шок у человека с предрасположенностью. Узнать причину и спрогнозировать его начало очень трудно, если только пациент не знает, на что конкретно у него аллергия. В противном случае возникновение аллергии невозможно предсказать заранее. К счастью, аллергия и анафилактический шок в ответ на вакцины — это очень редкое явление. Гораздо чаще люди сталкиваются с аллергией на обычный аспирин, антибиотики (особенно на пенициллин) или анестетик, который использует стоматолог.
В медицинском сообществе вакцинацию против гриппа иногда связывают с возникновением синдрома Гийена-Барре. Это состояние, когда иммунная система уничтожает собственные нервы. Оно сопровождается слабостью, потерей чувствительности, слабыми параличами рук, ног и мышц лица. Но доказана связь этого синдрома только с живой гриппозной вакциной против вируса H1N1 (вирус гриппа А). Но, опять же, подобные препараты, содержащие живые ослабленные вирусы гриппа, сегодня используют редко. Для других вакцин достоверных подтверждений нет.
Что вызывает синдром Гийена-Барре
По данным ВОЗ, причиной возникновения синдрома Гийена-Барре может быть любая инфекция — бактериальная или вирусная. Он может развиться также после вакцинации или хирургического вмешательства.
Очень важно правильно использовать вакцины, хранить и перевозить их при пониженных температурах. Нарушение правил хранения и транспортировки может привести к порче вакцины, а ее введение — к нежелательным реакциям. Эффективность испорченных вакцин может быть значительно снижена или сведена к нулю. Среди других ошибок, которые могут значительно повлиять на эффективность вакцинации:
- нарушение антисептических правил,
- неправильные доза и место введения,
- использование вакцины с истекшим сроком годности.
В крупных кампаниях по иммунизации они неизбежны, но сводятся к минимуму путем тщательного контроля качества всех этапов вакцинации.
Факт!
Взрослым прививки от гриппа делают в плечо, а живые вакцины вводят в нос в виде спрея. Детям врачи ставят прививку в бедро. Дело в том, что при реакции на вакцину врачу легче наложить жгут именно на бедро ребенка.
Наконец, человек может сам спровоцировать поствакцинальную реакцию. Он может забыть о своем хроническом заболевании или наличии аллергии и не сообщить о них доктору перед прививкой. В этом случае ответственность за последствия для здоровья ложится на пациента. У реакций на вакцину могут быть и психосоматические причины. Иногда человек настолько боится либо самой процедуры вакцинации, либо негативных последствий после ее проведения, что его самочувствие начинает ухудшаться. Такая эмоциональная реакция может включать обмороки, головокружение, рвоту.
Как действовать до и после вакцинации
Существует много мифов о том, как нужно готовиться к вакцинации. На самом же деле нужно всегда исходить из самочувствия. Если человек заболел или плохо себя чувствует, следует на время отказаться от прививки. В России вакцинация – дело добровольное.
Здоровому человеку никакая предварительная подготовка, включая сдачу анализов, не нужна. До вакцинации не нужно также пить антигистаминные препараты или избегать обычных физических нагрузок.
Сразу после процедуры обязательно следует подождать у прививочного кабинета около получаса. Это нужно, чтобы врачи смогли быстро оказать необходимую помощь, если возникнет аллергическая реакция. После прививки нежелательны значительные нагрузки на организм. На пару дней лучше отложить тренировки в спортзале, походы в баню или на пляж. Желательно освободить вечер после вакцинации из-за возможного недомогания. Тогда перенести возможные нежелательные поствакцинальные эффекты будет проще.
Я хочу привиться: инструкция
Так как рост заболеваемости гриппом в России начинается осенью, прививаться против этой инфекции лучше в начале сентября. Однако получить вакцину можно и позднее, даже зимой. Если у вас нет обострений хронических заболеваний или острой инфекции, смело отправляйтесь в поликлинику.
- Бесплатно привиться против гриппа можно в любой поликлинике. Возьмите с собой паспорт и полис ОМС.
- Обратитесь к врачу-терапевту. Он осмотрит вас и направит в прививочный кабинет. Обязательно сообщите врачу о наличии у вас аллергий, в частности — аллергии на белок куриного яйца. Узнайте, какой вакциной вас будут прививать.
- В прививочном кабинете врач должен при вас открыть вакцинный препарат и по запросу показать вам упаковку.
- После прививки проведите в медучреждении 30 минут на случай возникновения сильных реакций.
- Соблюдайте все рекомендации врача. В течение 3 дней после вакцинации откажитесь от физических нагрузок, походов в бассейн, в сауну. При наличии повышенной температуры можно принять жаропонижающее средство.
Если вы хотите получить зарубежную вакцину против гриппа, вы можете обратиться в любую коммерческую клинику и узнать, какие препараты доступны в этом году.
Заключение
Вакцинация против гриппа имеет множество плюсов: она значительно снижает риск заболевания и тяжелых осложнений после гриппа. Вакцинация показана всем: взрослым и детям, беременным и людям с хроническими болезнями: раковым больным, ВИЧ и СПИД инфицированным, людям с диабетом, астмой и заболеваниями легких и сердца.
Прививаться от гриппа нельзя только двум категориям людей: тем, у кого аллергия на яичный белок (это относится только к препаратам, полученным с использованием куриных эмбрионов), и тем, у кого были сильные реакции и осложнения после введения этой же вакцины в первый раз (температура выше 40℃, отек и покраснение более 8 см, анафилактический шок и другие).
Побочные реакции после прививки от гриппа — это незначительное повышение температуры (на 0,5℃), красное горло, боль в мышцах, потеря аппетита, головная боль. Эти эффекты абсолютно нормальны и проходят в течение пары дней после прививки. Тяжелыми, но очень редкими последствиями вакцинации являются анафилактический шок, который наступает моментально, а также синдром Гийена-Барре (слабый паралич, потеря чувствительности), который связывают лишь с живой гриппозной вакцины против вируса гриппа А.
Источник
