Прививка от гриппа при миастении
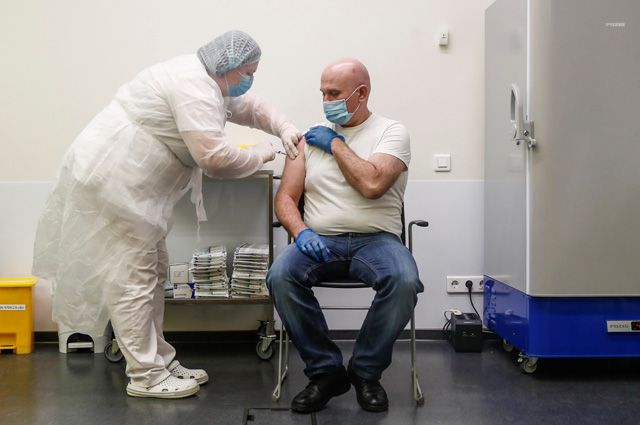
Вакцинация – первая линия защиты от инфекций, что особенно важно людям с аутоиммунными болезнями. Но есть и риски, которые активно обсуждают ученые и врачи, решая, нужно ли делать прививки при аутоиммунных заболеваниях.
В науке уже не первое десятилетие актуальна тема аутоиммунных расстройств, но до сих пор нет точного ответа, что их вызывает. Ученые выдвинули несколько теорий. Сложим их в общую картину, чтобы понять, как возникает аномальный ответ на вакцину и можно ли прививки при аутоиммунных заболеваниях делать в теории. Что касается практики – реакция непредсказуема, и пациент решает этот вопрос вместе с лечащим врачом по обстоятельствам.
Возможные причины аутоиммунных болезней
Выработка антител против клеток собственного организма – нормальный процесс для поддержания здорового гомеостаза. При условии, что он не выйдет за границы дозволенного. Нарушить баланс иммунных сил могут внешние антигены или неправильная координация клеток. Даже обычная атака патогена может привести к нехватке T-регуляторов, и они не успеют вовремя устранить случайную аутоиммунную реакцию.
Работой иммунной системы управляет множество генов, а их активностью – целая плеяда ядерных факторов и вспомогательных молекул. Поломка может произойти в любой части этого сложного механизма, сколько бы человеку ни было лет. Наследственная склонность увеличивает шансы. Запускают неправильную экспрессию генов или мутацию и внутренние, и внешние триггеры. Порой решающее значение имеет сумма самых разных факторов: от поглощенных химических веществ до сильного стресса.
Особый интерес представляет гипотеза молекулярной мимикрии: когда иммунные клетки путают антиген и ткани собственного организма. Это вполне реально, их аминокислотные последовательности могут быть похожи.
Например, полипептид вируса гепатита B содержит участок, почти что идентичный фрагменту миелинового белка. А продукты некоторых патогенов, например цитомегаловируса человека, организм принимает за собственные медиаторы иммунитета. Ошибка может стать роковой и перерасти в аутоиммунную реакцию [1].
Могут ли вакцины вызвать аутоиммунные расстройства?
Вероятно, вакцины могут вызывать аутоиммунные заболевания (АИЗ) по тому же механизму, что и инфекции [2]. Прямых подтверждений такой зависимости нет. Выяснить, являлась ли именно прививка триггером к началу АИЗ, практически невозможно. Исследователи расходятся во мнениях: первые сообщают о единичных случаях и пытаются их связать с вакцинацией, вторые экспериментально отвергают подобную связь [2-4].
Другой важный вопрос: как поведут себя аутоиммунные заболевания после прививок, оправдан ли риск?
Есть вероятность, что [2,11]:
- вирус из вакцины разовьется в настоящую инфекцию;
- эффект от прививки не проявится вовсе или будет недостаточен;
- аутоиммунное заболевание после прививки осложнится.
Обо всем по порядку.
Есть ли смысл прививаться?
Многие люди инстинктивно боятся прививок, ведь инъекция, по сути, – впрыскивание острой иглой чужеродного активного вещества. Этот страх сформировался нашими предками, чтобы рефлекторно отпрянуть от жала скорпиона или зубов змеи, прихлопнуть комара. Зачастую этот древний механизм мешает людям адекватно оценить пользу вакцинации.
Среди пациентов с АИЗ инфекционные заболевания встречаются в два раза чаще, чем в популяции, а переносятся тяжелее [2]. Возбудитель не только вызывает непосредственные симптомы, но и привносит риск осложнений АИЗ. Некоторые инфекции также могут спровоцировать возникновение АИЗ у здорового человека. Выявлена корреляция заболеваемости рассеянным склерозом и ранее перенесенные ветряная оспа, мононуклеоз и т.д. [5].
Вакцинация при аутоиммунных заболеваниях – самый действенный способ избежать инфекций и связанных с ними осложнений. Какой бы ни был потенциальный риск от вакцины, сама инфекция может нанести вреда неисчислимо больше [2]. Подойти к процедуре нужно ответственно и принять решение вместе с лечащим врачом.
Аутоиммунные заболевания и вакцинация от коронавируса
Опасность заболеть COVID-19 реальна и для людей с аутоиммунными расстройствами. Риск серьезных осложнений не только от ковида, но и от АИЗ крайне высок. Производители первых российских вакцин «Гам-КОВИД-Вак» и «ЭпиВакКорона» пишут в инструкциях: «при АИЗ применять с осторожностью», поскольку недостаточно данных о людях этой группы [6-7]. Производители вакцин на основе мРНК – Pfizer и Moderna – также не противопоставляют аутоиммунные заболевания и прививки от коронавируса [8-9].
Прежде чем делать ту или иную прививку, посоветуйтесь с врачом [2,10]:
- О ее безопасности – не вызовет ли вакцина осложнения аутоиммунного заболевания.
- О ее эффективности – есть ли смысл делать прививку, если иммунитет работает иначе, какие особенности вакцинации.
- О сочетаемости с иммунотерапией – безопасно ли, эффективно ли, нужно ли менять курс лечения.
Можно ли делать прививку
Прививку делают только вне периодов обострения. Реакция на вакцину зависит от типа и тяжести АИЗ, вида вакцины, возраста пациента, схемы лечения [2-4].
Виды вакцин [2-4]:
- Живые ослабленные вакцины высокоэффективны. Однако при сниженном иммунитете, например на фоне приема иммуносупрессоров, ослабленный патоген из живой вакцины может «прижиться» в организме человека. Как правило, живые вакцины противопоказаны пациентам на иммунотерапии.
БУДЬТЕ ОСТОРОЖНЫ
Пациент со сниженным иммунитетом может заразиться от домочадца, получившего живую вакцину против ротавируса, полиомиелита и некоторых других инфекций.
- Инактивированные вакцины (с «убитым» патогеном) или инертные (субъединичные, сплит-вакцины – с невирулентным фрагментом) действуют слабее живых. Требуются адъюванты и ревакцинация. Однако они безопаснее и менее требовательны к условиям хранения, чем живые вакцины.
- Рекомбинантные (векторные) вакцины состоят из непатогенного вирусного носителя и фрагмента ДНК или РНК патогена. Некоторые ученые предполагают, что вектор может повести себя как вирус из живой вакцины [11]. На практике это показано не было. Их эффективность и безопасность сравнима с инактивированными.
- Вакцины на основе матричной РНК до вакцин от COVID-19 использовались только в ветеринарии. Сведений недостаточно, чтобы говорить о безопасности при аутоиммунных заболеваниях такого вида прививки от коронавируса. В то же время нет теоретических оснований предполагать обратное.
Действие вакцин на фоне медикаментов
Препараты, моделирующие или подавляющие иммунитет, влияют и на эффективность вакцин. Понижение ответа зависит от типа, дозировки лекарства и длительности приема. Во время лечения иммуномодуляторами применяют неживые вакцины. Интервалы между ревакцинациями определяют по результатам теста на титр антител [2-4].
Перед началом иммунотерапии желательно проверить статус прививок. За 3-4 недели, если нет обострения и врач дает добро, можно сделать прививку живой вакциной. Как правило, иммунный статус восстанавливается через 3 месяца после окончания иммунотерапии. В случае кортикостероидов – срок около месяца [2-4].
Реакция на прививку в каждом конкретном случае непредсказуема. Но статистика обнадеживает. Согласно исследованиям, вакцины от гриппа и пневмококка дают менее 5 % осложнений у пациентов с рассеянным склерозом [2-4]. В общем и целом обострения АИЗ после применения неживых вакцин случаются довольно редко. Иммунный ответ у людей с АИЗ, не проходящих иммунотерапию, не намного ниже, чем в популяции [2-4, 10].
Источник
28 апреля 2017 г.
Источник: Редакция ФБ-страницы https://www.facebook.com/ckb2rzd/
В соответствии с постановлением Правительства РФ от 30.07.1994 г. № 890, больных миастенией обеспечивают антихолинэстеразными лекарственными препаратами и стероидными гормонами бесплатно.
При миастении категорически противопоказаны:
- Чрезмерные физические нагрузки;
- Препараты магния (магнезия, панангин, аспаркам);
- Мочегонные препараты (лазикс, фуросемид), за исключением верошпирона;
- Курареподобные миорелаксанты, ГОМК, нейролептики и транквилизаторы, и седативные (успокоительные) препараты (кроме «Грандаксина», «Адаптола», брома, пустырника, валерианы, корвалола, валокордина);
- Антибиотики, токсичные к синапсу: аминогликозиды (гентамицин, стрептомицин, неомицин, канамицин, мономицин, тобрамицин, сизомицин, амикацин, дидезоксиканамицин-В, нетилмицин), фторхинолоны (эноксицин, норфлоксацин, ципрофлоксацин, офлоксацин, флероксацин, ломефлоксацин, спарфлоксацин), макролиды (доксициклин, эритромицин, тетрациклин, азитромицин);
- Антималярийные средства – хинины, хлорохинины;
- Уросептики – препараты налидиксовой кислоты (палин);
- Противосудорожные препараты – фенитоин, карбамазепин;
- Фторсодержащие кортикостероиды, производные хинина, D-пеницилламин;
- Антипсихотические средства – нейролептики – фенотиазиды, сульпирид, клозапин;
- Препараты, действующие на сердечно-сосудистую систему – В-адреноблокаторы (все, включая тимолол, бетоптик – селективный бета1-адреноблокатор – глазные капли). Альфа и бета-блокаторы – лабетолол;
- Нервно-мышечные блокаторы – миорелаксанты (реланиум), недеполяризирющие миорелаксанты (курареподобные препараты – тубокурарин, ардуан); деполяризирующие миорелаксанты (сукцинилхолин), центральные миорелаксанты (длительно действующие бензодиазепины, баклофен);
- Местные анестетики (лидокаин);
- Ботулотоксин (инъекции ботокса);
- Другие средства – альфа-интерферон, препараты магния – 9-магния сульфат, панангин, аспаркам), иод-содержащие радиоконтрастные вещества, мерказолил ( с осторожностью), статины.
Аптеки, в которых продаётся хлористый калий:
1. Метро «Войковская», ул. Космонавта Волкова, д. 25, к.2. На тролейбусе №57 от метро «Войковская» до остановки «Красный балтиец»
2. Метро «Тимирязевская», в сторону области на любом транспорте – 192-я аптека
3. Метро «Речной вокзал», автобус № 233 или тролейбус №58 до остановки «Клинская ул. д.12».
4. Сеть аптек «Аптеки столицы».
Профилактика и лечение ОРВИ:
- «Афлубин»: по 25 капель (растворив в 1 столовой ложке воды) каждые 3-4 часа, в течение 2-3 дней, пока не прекратятся проявления ОРВИ;
- «Кагоцел», «Арбидол», «Ремантадин», «Оциллокоцинум», «Терафлю», «Тамифлю».
Категорически противопоказаны препараты, содержащие интерферон.
Допустимы к употреблению следующие препараты:
- «Лазолван», «Муколтин»;
В случае необходимости антибактериальной терапии:
- «Супракс 400», 1 таблетка 1 раз в сутки 5-7 дней, или, при необходимости, в/м «Цефтриаксон» по 1 гр. утром и 1 гр. вечером (не на лидокаине, разводить на воде для инъекций) 7-10 дней;
- «Сульперазон» в/м 2 гр 2 раза в день.
В соответствии с приказом Министерства здравоохранения и социального развития РФ от 18 сентября 2006 г. №665 «об утверждении перечня лекарственных средств, отпускаемых по рецептам врача (фельдшера) при оказании дополнительной бесплатной мед. помощи отдельным категориям граждан, имеющим право на на получение государственной социальной помощи» больные миастенией обеспечиваются антихолинэстеразными лекарственными средствами, стероидными гормонами и цитостатическими иммуносупрессантами бесплатно.
Метипред, преднизолон, азатиоприн (имуран), циклофосфан микофенолата мофетил (селлсепт), циклоспорин (сандиммун), калимин (пиридостигмина бромид), нейромидин (ипидакрин), верошпирон (спиронолактон), оротат калия, иммуноглобулин человеческий нормальный 10% ГАМИМУН Н – все эти средства входят в федеральный льготный перечень медикаментов.
Перечень лекарственных средств, отпускаемых по рецепту врача при оказании дополнительной бесплатной мед. помощи отдельным категориям граждан, имеющим право на получение социальной помощи.
Приказ министерства здравоохранения и социального развития Российской Федерации (Минздравсоцразвития россии) от 28.09.2005г. № 601 г. Москва об утверждении перечня лекарственных средств. Зарегистрирован в Минюсте РФ 29.09.2005г. № 7052.
Вам всегда готовы помочь в Неврологическом центре им. Б.М. Гехта. Заболевания нервной системы и болевые синдромы – это не приговор!
Ординаторская: +7 (499) 187-85-92
Запись на приём к врачу
Обратный звонок из call-центра больницы
Задать вопрос врачу
Источник
Сюжет Россия зарегистрировала вакцину от коронавируса
Болезней таких немало, и этот вопрос для них действительно крайне актуален. Ведь никому не хочется заразиться коронавирусной инфекцией, уже имея аутоиммунное заболевание. Хорошо известно, на фоне хронической патологии эта инфекция протекает тяжелее. Но с другой стороны, не приведет ли прививка против COVID-19 к обострению основного аутоиммунного заболевания, или вообще, сделает его течение более тяжелым?
В инструкции к вакцине ЭпиВакКорона (её делают в новосибирском ГНЦ вирусологии и биотехнологии «Вектор») об этом сказано очень лаконично: при аутоиммунных заболеваниях вакцину нужно применять с осторожностью. В инструкции к «Спутнику V» (Гам-КОВИД-Вак) информация более развернутая. Там указано, что вследствие недостатка информации вакцинация может представлять риск для пациентов с аутоиммунными заболеваниями. Причина в том, что при вакцинации происходит стимуляция иммунной системы, и не исключено, что это может привести к обострению заболевания. Далее подчеркивается, что «особенно следует с осторожностью относиться к пациентам с аутоиммунной патологией имеющей тенденцию к развитию тяжёлых и жизнеугрожающих состояний».
На практике такие предупреждения означают, что решение вопроса о проведении вакцинации у пациентов с аутоиммунными заболеваниями фактически перекладывают на лечащих врачей. При этом не трудно догадаться, что у них достаточного опыта тоже нет. И в результате, многие доктора, не желая рисковать, советуют своим пациентам не прививаться. В результате, больные оказываются просто незащищенными против коронавируса.
Чтобы помочь людям с аутоимунными заболеваниями, мы попытались детальнее разобраться в этой проблеме, и обратились за консультацией к профессору Школы системной биологии Университета Джорджа Мейсона (США) Анче Барановой, она изучает взаимодействие организма человека с коронавирусом, и многие проблемы видит более глубоко:
– Не могу говорить категорически как врач, но мне кажется нужно учитывать, какое это аутоиммунное заболевание. Например, локализованное, как, например, поражающий щитовидную железу аутоиммунный тиреоидит, или генерализованное, к ним относятся системная красная волчанка, ревматоидный артрит, рассеянный склероз и т.п.. В последних случаях лучше не рисковать. А вот при аутоиммунном тиреоидите, если болезнь вне обострения, наверно лучше привиться. Риск при подобных локализованных заболеваниях меньше. Плюс, такое аутоиммунное воспаление щитовидной железы встречается у 4% людей, и оставлять столь большое количество пациентов без вакцинации вряд ли стоит.
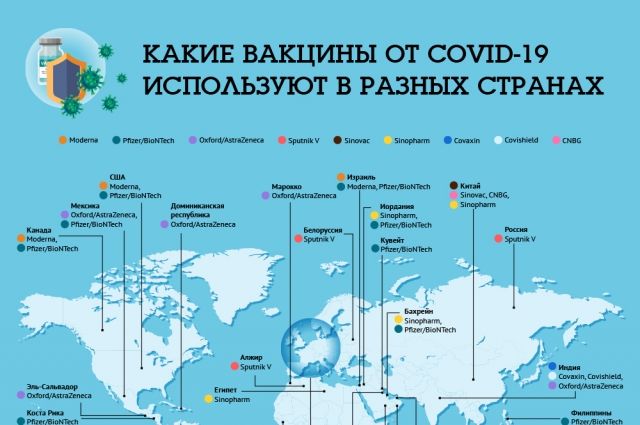
Какими бывают аутоиммунные болезни
Это группа часто непохожих заболеваний, имеющих самые разные симптомы. Общим для них является агрессия собственной иммунной системы против организма человека. Такие заболевания бывают двух основных типов:
1. Системные, при которых поражаются разные ткани и структуры организма. Вот наиболее известные из таких болезней:
– Ревматоидный артрит -аутоиммунное воспаление соединительной ткани, с преимущественным поражением суставов. Обычно сначала поражаются мелкие, а потом и большие суставы. Типичный симптом – утренняя скованность в суставах. Могут развиваться и системные изменения – поражения мышц, сухожилий, внутренних органов, глаз, сосудов.
– Системная красная волчанка – распространенное поражение соединительной ткани, проявляющееся повреждением сосудов, кожи, суставов, почек, клеток крови, глаз и нервной системы. Симптоматика очень разнообразная. Типична сыпь на лице в виде бабочки.
– Системная склеродермия – заболевание соединительной ткани тоже с поражением кожи, сосудов, опорно-двигательного аппарата и почек, а также других внутренних органов (легкие, сердце, пищеварительная система). Болезнь приводит к развитию грубой соединительной ткани (фиброз) практически во всем организме. Снижается подвижность суставов, изменяется кожа, развивается недостаточность внутренних органов.
Дерматомиозит – тоже системное заболевание соединительной ткани. В первую очередь поражаются мускулатура и кожа, а также мелкие сосуды и внутренние органы.
– Рассеянный склероз – распространенное поражение головного и спинного мозга. Повреждается оболочка нервных волокон и по ним нарушается распространение нервного импульса.

2. Органоспецифические (локальные) заболевания, при которых иммунная система атакует лишь один орган. Чаще всего мишенью бывают различные эндокринные железы, некоторые ткани глаза, а иногда даже отдельные виды клеток (например, сперматозоиды). Вот типичные примеры таких болезней:
– Аутоиммунный тиреоидит (тиреоидит Хашимото) – воспалительное заболевание щитовидной железы, которое постепенно приводит к снижению выработки гормонов.
– Аддисонова болезнь (хроническая недостаточность коры надпочечников) – поражение надпочечников. Со временем приводит к недостаточной выработке гормонов, в первую очередь кортизола.
– Аутоиммунное бесплодие – вызывается антителами, вырабатываемыми против сперматозоидов.
Имеются противопоказания необходима консультация специалиста

Оставить комментарий (0)
Источник
Сепп Е.К., Ланцова В.Б.
Коронавирусная болезнь 2019 года (COVID-19) быстро стала глобальной пандемией, но мало что известно об ее потенциальном воздействии на пациентов с миастенией (MG) [1-7].
Общим патогенетическим механизмом для COVID-19 и MG является повышение уровня провоспалительных цитокинов и хемокинов, что приводит к поражению различных органов и тканей [3].

Рисунки выполнены с помощью программы Biorender.
Неврологи из 7 стран (США, Великобритания, Германия, Дания, Италия, Испания и Япония) изучили клиническое течение COVID-19 у пяти госпитализированных пациентов с аутоиммунной MG (четыре с антителами к ацетилхолиновому рецептору, один с мышечно-специфическими антителами к тирозинкиназе) в период с 1 по 30 апреля 2020 года. Двум пациентам потребовалась интубация при гипоксической дыхательной недостаточности, одному пациенту – значительное количество дополнительного кислорода. У одного пациента произошло обострение миастенического процесса. Один пациент, получавший тоцилизумаб для лечения COVID-19, был успешно экстубирован. Двое пациентов получали иммуноглобулин для внутривенного введения без тромбоэмболических осложнений. Вывод: клинические проявления у пациентов с MG и COVID-19 вариабельны, а выбор тактики лечения требует индивидуального подхода. В этой связи необходимы более широкие и углубленные исследования.
Кроме того, описана больная с рефрактерной MG и COVID-19, которая в течение 7 месяцев получала глюкокортикоиды и мофетила микофенолат. Вирусная инфекция не привела к обострению миастенического процесса и не потребовала изменения базовой терапии [7].
Дыхательная недостаточность с ИВЛ в течение 8 дней развилась у пациентки с MG и заболеванием соединительной ткани, по поводу которого получала гидроксихлорохин. По поводу MG получала ингибиторы АХЭ, преднизолон, большие дозы иммуноглобулинов (ИГВВ). При выявлении COVID-19 отменены ранее назначенные антибиотики (при поступлении была выявлена 2-х сторонняя пневмония), вернулись к приему гидроксихлорохина (200 мг в день), была увеличена доза преднизолона с 20 мг до 40 мг 2 раза в день, проведен курс ИГВВ. Проведенное лечение позволило компенсировать дыхательные расстройства, а состояние больной стало таким же, как до вирусной инфекции [5].
Обострение миастении с кризом на фоне COVID-19 описано у женщины 36 лет, ИВЛ 14 дней. Улучшение после курса плазмафереза без отмены базовой терапии микофенолатом мофетила [6].
ИГВВ блокирует продукцию провоспалительных цитокинов, патологически активированных Т-лимфоцитов, вызывает снижение эндогенного и экзогенного IgG (в том числе аутоантител к AChR), а также ингибирует активацию системы комплемента. Потенциальным осложнением ИГВВ является тромбоз, а широко распространенный тромбоз также зарегистрирован у критических больных с COVID-19 [8,9]. Таким образом, требуется осторожное введение ИГВВ у пациентов с MG и тяжелым течением COVID-19 под прикрытием антикоагулянтов [3].
Особое внимание следует уделить двум экспериментальным методам лечения COVID-19 – гидроксихолорохину и азитромицину: риск обострения миастении и удлинения QT у пациентов с ранее существовавшим поражением сердца.
Руководство по лечению миастении Гравис (MG) и миастенического синдрома Ламберта-Итона (LEMS) во время пандемии COVID-19 Международная рабочая группа MG / COVID-19 [4].

Пациенты с MG и LEMS должны соблюдать общие национальные рекомендации для людей из групп риска заболевания COVID-19, не принимать никаких препаратов и не менять схемы лечения без согласования с лечащим врачом, не посещать медучреждения без особой необходимости (в том числе поликлиники, стационары, лаборатории). Лечащий врач при назначении или отмене какого-либо препарата должен учитывать соотношение риска и пользы для конкретного больного (особенно это касается различных видов иммуносупрессивной и иммуностимулирующей терапии).
Вакцинация против COVID-19 может быть осуществлена только неживой вакциной.
У трех, нами наблюдаемых больных, диагностирован Covid-19. Одна пациентка со стойкой ремиссией после тимэктомии перенесла вирусную инфекцию без обострения миастенического процесса, но длительным астеническим синдромом. Другая – с миастенией в стадии частичной ремиссии, и после тимэктомии не имела симптомов обострения миастении. В настоящее время больной ребенок 15 лет, страдающий миастенией в стадии реконвалесценции на фоне глюкокортикоидной терапии болен Covid-19 с легкими симптомами инфекционной болезни.
ЛИТЕРАТУРА
1. Anand P, Slama MCC, Kaku M, Ong C, Cervantes-Arslanian AM, Zhou L, David WS, Guidon AC. COVID-19 in patients with myasthenia gravis Muscle Nerve. 2020 Aug;62(2):254-258. doi: 10.1002/mus.26918. Epub 2020 May 22
2. Shivangi Singh, Raghav Govindarajan. Case Report COVID-19 and generalized Myasthenia Gravis exacerbation: A case report. Clinical Neurology and Neurosurgery 196 (2020) 106045
3. Fadi Delly, Maryam J Syed , Robert P Lisak , Deepti Zutshi. Myasthenic crisis in COVID-19. Letter to the Editor . Journal of the Neurological Sciences 414 (2020) 116888
4. International MG/COVID-19 Working Group1, SaijuJacoba, ⁎,2, Srikanth Muppidib, ⁎,2, Amanda Guidonc, Jeffrey Guptilld, Michael Hehire, JamesF. HowardJrf ,IsabelIllag, Renato Mantegazzah,Hiroyuki Muraii, Kimiak iUtsugisawaj, John Vissingk, Heinz Wiendll, RichardJ. Nowak. Guidance for the management of myasthenia gravis (MG) and Lambert Eaton myasthenic syndrome (LEMS) during the COVID-19 pandemic . Journal of the Neurological Sciences 412 (2020) 116803
5. Delly F, Syed MJ, Lisak RP, Zutshi D. Myasthenic crisis in COVID-19. J Neurol Sci. 2020 Jul 15;414:116888. doi: 10.1016/j.jns.2020.116888.
6. Singh S, Govindarajan R. COVID-19 and generalized Myasthenia Gravis exacerbation: A case report. Clin Neurol Neurosurg. 2020 Jun 25;196:106045. doi: 10.1016/j.clineuro.2020.
7. Swathi Beladakere Ramaswamy , Raghav Govindarajan. COVID-19 in Refractory Myasthenia Gravis- A Case Report of Successful Outcom. J Neuromuscul Dis
8. Marie,G.Maurey,F.Herve,M.F.Hellot,H.Levesque,Intravenous immunoglobulin- associated arterial and venous thrombosis; report of a series and revie wof the literature,Br.J.Dermatol.155(4) (2006) 714-721,https://doi.org/ 10.1111/j.1365- 2133.2006.07390.x.
9. F.A.Klok,M.Kruip,N.J.M.vanderMeer,M.S.Arbous,D.Gommers,K.M.Kant, F.H.J.Kaptein,J.vanPaassen,M.A.M.Stals,M.V.Huisman,H.Endeman,Incidence of thrombotic complication sincritically ill ICU patients with COVID-19,Thromb. Res.3848(2020)30120-30121,https://doi.org/10.1016/j.thromres.2020.04.013.
Врач-невролог, к.м.н. Сепп Е.К. к.б.н. Ланцова В.Б.
Источник
