Прививки акдс и полиомиелит санбюллетень
Иммунопрофилактика в России проходит по утвержденному Минздравом графику. Первая вакцинация против полиомиелита делается детям в трехмесячном возрасте. Используется два вида препаратов для прививок: инактивированная вакцина и живые штаммы вируса. Иммунизация взрослого населения происходит только по эпидемиологическим показаниям.
Обязательно ли проводить
 В России вакцинация полиомиелита для детей до 14 лет является обязательной, согласно постановлению Минздрава.
В России вакцинация полиомиелита для детей до 14 лет является обязательной, согласно постановлению Минздрава.
Вирус полиомиелита опасен в основном для детей младшего возраста – до 5 лет. Больше всего страдают нижние конечности, и, переболев, ребенок может стать инвалидом. Более чем в 5% случаев паралич поражает дыхательные мышцы, что может привести к летальному исходу.
Полиомиелит распространяется воздушно-капельным и бытовым путями. Человек может быть пассивным вирусоносителем, являясь источником инфекции для окружающих. Лекарств для лечения полиомиелита не существует, и единственным эффективным методом защиты является прививка.
Календарь вакцинации
График иммунизации населения для профилактики полиомиелита установлен Приказом Минздрава РФ от 2011 года. Для прививок используется два типа вакцин:
- ИПВ – инактивированная полиомиелитная вакцина, которая вводится путем инъекции;
- ОПВ – оральная полиовакцина из живых штаммов вируса.
Препараты содержат 3 типа вируса полиомиелита, введение которых становится надежной защитой человека от любых форм заболевания. Также существуют комплексные вакцины, такие как Пентаксим, Инфанрикс Пента, которые включают сразу несколько вирусов.
Проведение первой вакцинации против полиомиелита происходит на 3 месяц от рождения. Важно делать ее своевременно, поскольку к этому сроку у малыша уже нет материнского иммунитета.
Таблица. Порядок вакцинации детей от полиомиелита.
Этап прививки | Возраст | Вакцина | Форма |
Вакцинация происходит трехкратно с интервалом в 45 дней: | |||
1-я | 3 месяца | ИПВ | Инъекция |
2-я | 4,5 месяцев | ИПВ | Инъекция |
3-я | 6 месяцев | ОПВ | Оральные капли |
Ревакцинация происходит в три этапа по следующей схеме: | |||
1-я | 18 месяцев | ОПВ | Оральные капли |
2-я | 20 месяцев | ОПВ | Оральные капли |
3-я | 14 лет | ОПВ | Оральные капли |
Считается, что устойчивый иммунитет формируется после полного комплекса вакцинации. Вакцинация делается бесплатно на базе государственных поликлиник. Прививка от полиомиелита делается в одно время с АКДС.
Вакцинацию можно осуществить также в частных клиниках. Для получения консультации и прививки нужно записаться на прием.
Прививки для взрослых
Если речь идет об иммунизации взрослых, то она производится по такому графику:
- 1-я прививка ИПВ;
- через 1-2 месяца повторное введение ИПВ;
- через 6-12 месяцев осуществляется 3-я прививка.
Взрослым прививаться нужно только в исключительных случаях:
- если человек не был привит в детстве;
- при планировании поездки в страны, где зарегистрированы вспышки полиомиелита;
- при работе с инфицированными людьми;
- после контакта с больным человеком.
Подготовка к прививке
Как подготовить ребенка к прививке:
- за несколько дней исключить общение с больными детьми;
- сдать ОАК и ОАМ;
- не допускать переохлаждения и стрессов;
- не давать аллергенных продуктов (цитрусы, шоколад, яйца, мед).
Перед прививкой врач делает общий осмотр ребенка. Для введения вакцины нужно письменное соглашение одного из родителей.
Есть ли ограничения
В некоторых случаях прививку делать нельзя. Противопоказания к иммунизации от полиомиелита:
- беременность;
- иммунодефициты различного генеза;
- аллергия на компоненты препарата (неомицин, стрептомицин);
- тяжелая реакция на предыдущую прививку;
- простуда, ОРЗ;
- обострение хронических заболеваний.
В двух последних случаях нужно отложить вакцинацию до полного выздоровления. В состоянии пониженного иммунитета прививка может спровоцировать появление негативных последствий.
Детям с иммунодефицитом нельзя использовать вакцину на основе живых штаммов вируса (ОПВ). В этом случае обсуждается возможность прививать их инактивированной вакциной (ИПВ).
Как проводится вакцинация
Инактивированная вакцина (ИПВ) ставится двумя путями – подкожно или в плечо (бедро). Способ введения зависит от производителя препарата.
Живые вакцины (ОПВ) вводятся перорально – на лимфоидную ткань глотки или небные миндалины. Ребенка просят запрокинуть голову и открыть рот, куда капают 2 и 4 капли в зависимости от дозировки препарата. В течение часа после введения вакцины нельзя есть и пить, в том числе воду.
Сутки после прививки нельзя употреблять аллергенные продукты, переохлаждаться и общаться с больными людьми.
Что делать, если пропущены установленные сроки
Если нарушен график проведения вакцинации, то не нужно делать всю серию заново. При несвоевременном введении первой прививки или пропущенных дозах весь график сдвигают по определенному алгоритму.
Врач определит, какие прививки были пропущены и назначит их введение с соблюдением минимальных интервалов между ними:
- между 1-й и 2-й – 30 дней;
- между 2-й и 3-й – 30 дней;
- между 3-й и 4-й и далее – 6 месяцев.
Таким образом, если был пропущен срок первой прививки в 3 месяца, то ее сделают в 4 месяца. Делать вторую в установленный срок (4,5 мес.) слишком рано, нужно выдержать промежуток в 1 месяц. Таким образом, вторая прививка ставится в 5 месяцев.
Доза, которая введена ранее, чем истек минимальный промежуток, не засчитывается. Таким образом, нужно провести всю серию иммунизации до 14 лет. После этого возраста вакцинация осуществляется только по эпидемиологическим показателям.
Если информация о прививках утеряна, то ребенок считается непривитым, и нужна полная серия вакцинаций от полиомиелита.
Возможные побочные реакции от прививки
Зачастую прививка переносится хорошо, не вызывая никаких последствий для организма. Иногда могут возникать некоторые побочные эффекты:
- Легкое расстройство кишечника, которое длится около 2-3 дней. При более длительном сроке ослабленного стула и сопутствующих подозрительных симптомах (плохой аппетит, вялость) нужно обратиться к врачу. Подобное состояние может быть спровоцировано кишечной инфекцией, не связанной с введением вакцины.
- Аллергическая реакция в виде сыпи или крапивницы. Любое подобное явление требует врачебной консультации для исключения тяжелых последствий, например, отек Квинке. Доктор назначит противоаллергические лекарства (Зодак, Фенистил, Лоратадин). При склонности к аллергии антигистаминные препараты начинают пить за несколько дней до прививки.
- ВАПП (вакциноассоциированный полиомиелит) встречается в одном из миллиона случаев. Чаще всего наблюдается абортивная форма (без паралича), сопровождающаяся симптомами ОРЗ, подергиванием мышц, болями в спине и конечностях. Выздоровление наступает через месяц. Тяжелые паралитические формы встречаются крайне редко.
Чтобы избежать осложнений, необходимо соблюдать правила подготовки и поведения после вакцинации. Однако зачастую побочные эффекты наблюдаются по причине некачественного материала или несоблюдения техники его введения.
Источник


Гришина Александра Николаевна,
Врач-терапевт
От чего прививка АКДС
АКДС – прививка, которая защищает сразу от трех опасных инфекционных заболеваний. Она считается основной для детей грудного возраста, однако переносится не очень легко. Родители могут сами выбирать какую вакцину колоть – российского или зарубежного производства, но в чем между ними разница и какая лучше, наверняка не знают.
АКДС расшифровывается как адсорбированная коклюшно-дифтерийно-столбнячная вакцина. Из расшифровки становится понятно, от чего она защищает.
Вакцина способствует формированию иммунитета от трех инфекционных болезней, которые встречаются как у взрослых, так и у детей – от столбняка, коклюша и дифтерии.
Почему так важно колоть АКДС? Болезни, от которых защищает прививка, приводят к тяжелым последствиям, высока вероятность летального исхода. Например, до введения обязательной вакцинации смертность от столбняка составляла 90%, от дифтерии – 25%. Хоть от коклюша дети умирают редко, однако болезнь имеет тяжелое течение, нередко приводит к осложнениям в виде бронхита, пневмонии, плеврита.

В каком возрасте делают прививку
Коклюш и дифтерия по праву считаются детскими заболеваниями, хотя иногда ими болеют и взрослые. Но именно дети младшего возраста тяжелее всего переносят болезнь, поэтому прививка АКДС делается грудничкам. Чем раньше будет завершен курс иммунизации, тем меньший риск заражения.
Ребенку делают 3 прививки АКДС, каждую последующую дозу вводят не ранее, чем через 1,5 месяца. Детям до 4-х лет укол делают в переднюю часть бедра, старше 4-х лет – в дельтовидную мышцу плеча.
Вам может быть интересно: Почему рождение ребенка не всегда в радость?

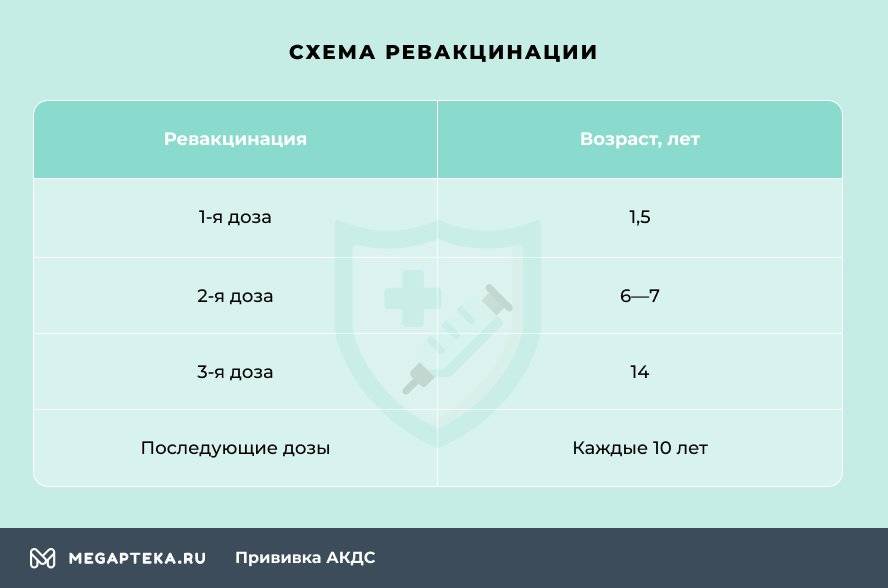
Необходимо строго придерживаться графика вакцинации, иначе не сформируется стойкий иммунитет.
Через год после введения третьей дозы проводится первая ревакцинация, в 6-7 лет – вторая, в 14 лет – третья. Взрослым необходимо проходить ревакцинацию АКДС каждые 10 лет, поскольку введенная вакцина защищает от болезней на 5-7 лет.
Вакцинация проводится АКДС вакциной, ревакцинация для детей в возрасте 4-6 лет – АДС-анатоксином, для детей старше 6 лет – АДС-М-анатоксином.
Препараты для ревакцинации не содержат коклюшного компонента, поэтому легче переносятся.

Какие реакции возможны на АКДС
Вакцинация – это стресс для организма, удар по иммунной системе, поэтому не исключены негативные реакции на АКДС. Чтобы избежать излишних волнений, необходимо знать, какие возможны побочные действия.
Бесклеточные вакцины оказывают более мягкое воздействие, поэтому не вызывают бурных реакций.
Наиболее частым осложнением вакцинации является повышение температуры тела. Чаще речь идет о субфебрилитете, реже температурные показатели достигают 38-39 ˚С. Температура на фоне введения АКДС держится не более трех суток, с легкостью сбивается жаропонижающими.
Легче всего переносится первая прививка, сделанная в 3 месяца. Каждая последующая АКДС переносится тяжелее. Самые выраженные реакции могут быть на третью прививку.
Помимо высокой температуры, возникают такие побочные эффекты:
- ухудшение аппетита
- слабость, сонливость
- болезненность в месте укола, тянущая боль, распространяющаяся на всю ногу
- фебрильные судороги
- образование шишки в месте инъекции (уплотнение исчезает самостоятельно в течение 1-2 месяцев)
- аллергические реакции в виде крапивницы, отека Квинке
Если высокая температура после прививки держится больше двух дней, необходимо обращаться в больницу. При судорогах или развитии тяжелой аллергической реакции необходимо срочно вызывать скорую помощь.
В 1% случаев использования цельноклеточной АКДС возникают осложнения:
- тяжелые аллергические реакции (анафилактический шок, отек Квинке)
- энцефалит, менингит
- синдром острой дыхательной недостаточности
- нарушение сердечного ритма
- снижение или повышение артериального давления
- судороги, парез
Появление поствакцинальных осложнений может быть связано не только с реакцией иммунной системы, но и с наличием противопоказаний к введению вакцины.
Подписывайтесь на Мегасоветы
и читайте полезные статьи о здоровье каждую неделю
Какие вакцины АКДС бывают
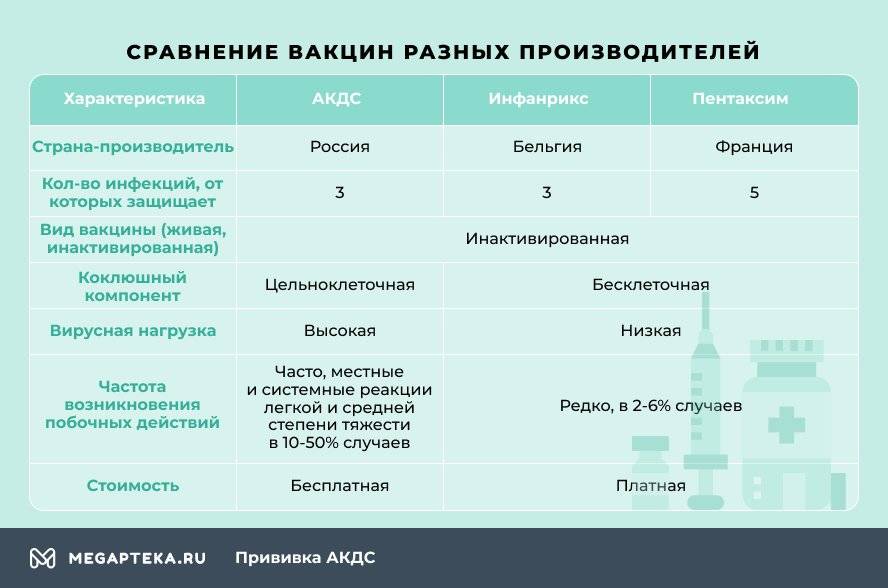
Прививаться нужно обязательно, а вот какую вакцину выбрать? Основных три:
- АКДС. Это вакцина российского производства.
- Пентаксим. Комбинированная вакцина французского производства защищает сразу от пяти инфекционных заболеваний – столбняк, коклюш, дифтерия, полиомиелит и гемофильная инфекция (ХИБ).
- Инфанрикс. Это комбинированная вакцина от коклюша, столбняка и дифтерии бельгийского производства.
Отличаются эти вакцины не только страной-производителем и, конечно же, ценой, но и вирусной нагрузкой. Это и есть основной фактор, влияющий на выбор.
Сравнительный анализ вакцин
Чем Пентаксим отличается от АКДС? В отличие от российской, зарубежные вакцины бесклеточные, они содержат только белок коклюшного микроорганизма. Благодаря этому они легче переносятся детьми, реже вызывают негативные реакции. Даже если взять Пентаксим, который одновременно защищает от 5, а не от 3 инфекционных болезней, то он оказывает более мягкое воздействие на организм, нежели АКДС.
Российская вакцина цельноклеточная, содержит мертвые клетки коклюшного компонента, который становится причиной поствакцинальных осложнений.
Какую вакцину лучше выбрать
При вакцинации зарубежными препаратами снижается вирусная нагрузка. У Инфанрикса она минимальная, всего 7 антигенов, у Пентаксима 26, а у АКДС – 3002.
Подсчет проводился исходя из следующего:
- цельноклеточный коклюшный компонент – 3 тыс. антигенов
- антигены коклюша в бесклеточной вакцине – 1-5 шт.
- полиомиелите – 15 шт.
- ХИБ – 2 шт.
- столбняка – 1 шт.
- дифтерии – 1 шт.
Вместе с антигенной нагрузкой снижается риск поствакцинальных осложнений. Но не уменьшается ли эффективность вакцинации?
С точки зрения формирования иммунитета к инфекционным болезням предпочтение отдают цельноклеточным вакцинам. Их эффективность достигает 100%, они обеспечивают более продолжительную защиту – до 5-7 лет. Однако вводимые антигены вызывают сильную реакцию организма, из-за этого количество противопоказаний и побочных действий больше.
Часто болеющим детям, малышам, в анамнезе которых есть аллергические заболевания, иммунодефицитные состояния, хронические болезни, рекомендуется введение бесклеточных вакцин. Они более безопасные, редко вызывают негативные реакции, формируют защиту на 4-6 лет, а иммуногенность (эффективность) составляет 83-100%.
Единственный недостаток зарубежных вакцин – их нужно покупать самостоятельно. Согласно Национальному календарю прививок бесплатно можно проходить вакцинацию только отечественной АКДС.
Приложение Мегаптека.ру знает, в какой аптеке есть ваше лекарство
Отправить смс со ссылкой на установку?
Что делать после прививки
Если ребенок подвержен аллергическим реакциям, то первые 30 минут необходимо находиться под медицинским наблюдением. Придя домой, лучше принять противоаллергическое средство и дать препарат из группы НПВС, например, Нурофен. Лекарство будет действовать не только как жаропонижающее, но и обезболивающее, поскольку первые сутки может сильно болеть нога. Первые 2-3 дня необходимо регулярно измерять температуру тела. Сбивать ее по необходимости.
При температуре выше 38˚С у грудничка нужно давать жаропонижающее, поскольку есть риск фебрильных судорог.
Что еще необходимо делать после АКДС? Важно придерживаться гипоаллергенного питания, употреблять больше жидкости.
Гулять на улице после АКДС можно, но только в тех местах, где нет людей. На фоне вакцинации снижается иммунитет, поэтому повышается вероятность респираторных заболеваний.
Если в месте инъекции появилась большая шишка, которая самостоятельно не уменьшается в течение 2-3 недель, можно делать компрессы с магнезией. Это ускорит рассасывание.
Чего нельзя делать после прививки АКДС
После вакцинации нельзя делать следующее:
- мочить место укола в первый день
- париться, принимать горячую ванну в первые 2-3 суток (лучше мыться под душем)
- перегреваться или переохлаждаться
- перекармливать ребенка
- вводить в рацион новую пищу
- употреблять продукты-аллергены
- гулять в местах большого скопления людей
Из-за поствакцинальных осложнений АКДС вызывает страх. Однако нужно включить здравый рассудок и понимать, что негативные реакции после введения вакцины можно предотвратить, а вот защититься от смертельно-опасных болезней иным способом нельзя!
Источник
Комментарии
А.С. Боткина1, к.м.н., доцент, А.В. Щербачева2
1 ФГБОУ ВО РНИМУ им. Н.И. Пирогова МЗ РФ, г. Москва.
2 ГБУЗ «ДГП № 125 ДЗМ», г. Москва.
Ключевые слова: дети, инфекционные заболевания, вакцины, вакцинация, безопасность, эффективность
Keywords: children, infectious diseases, vaccines, vaccination, safety, efficacyИнфекционные болезни с давних пор приносили человечеству огромные бедствия. История Средних веков, Нового и Новейшего времени знает немало опустошительных эпидемий чумы, натуральной оспы, сыпного тифа, холеры, дифтерии, гриппа. Помимо непрерывного роста инфекционных заболеваний, появления новых болезнетворных микроорганизмов, серьезной проблемой современности является растущая резистентность возбудителей к антибактериальным препаратам. Следовательно, спасение человечества кроется в предотвращении самого возникновения инфекционного заболевания, а современная система иммунопрофилактики является решающим фактором снижения смертности и улучшения качества жизни всех возрастных групп населения [1, 2].
Вопрос 1: нужна ли прививка от туберкулеза? Ведь многие страны мира уже отказались от нее?
Россия относится к числу стран с высоким риском заболевания туберкулезом – практически все население России к 30-летнему возрасту инфицируется микобактериями туберкулеза [3]. Кроме высокой заболеваемости, продолжает увеличиваться доля бактериовыделителей, растет число рецидивов туберкулеза. Почти у половины микобактерий, выделенных от больных туберкулезом в РФ, отмечается лекарственная устойчивость к двум и более противотуберкулезным препаратам первой линии [4, 5]. Это означает, что для каждого 3–4-го пациента с туберкулезом может не оказаться эффективного лечения. Кроме того, мать, вакцинированная или переболевшая, не может защитить от заболевания будущего ребенка, так как в основе противотуберкулезного иммунитета лежат клеточные механизмы. В свете сложной эпидемиологической обстановки, становится очевидным, что проведение противотуберкулезной вакцинации является необходимой мерой безопасности. Альтернативы вакцинации пока нет.
В настоящее время имеются две вакцины, БЦЖ и БЦЖ-М, различающиеся по количеству антигенного материала. Они содержат живые микобактерии вакцинного штамма БЦЖ-1 (0,05 и 0,025 мг соответственно) и в 60–90% обеспечивают защиту от развития диссеминированного туберкулеза и туберкулезного менингита. Кроме того, вакцина БЦЖ является мощным стимулятором иммунной системы. Согласно ряду исследований она повышает неспецифическую сопротивляемость организма к инфекциям, обладает способностью подавлять рад опухолевых (рак мочевого пузыря, меланома) и аутоиммунных (диабет, ревматоидный артрит) процессов [6, 7].
Вопрос 2: нужно ли вакцинировать от полиомиелита, и какой вакциной? Безопасна ли ОПВ для беременных и непривитых детей? Насколько высок риск возникновения вакциноассоциированного паралитического полиомиелита (ВАПП)?
Полиомиелит (от греч. polios – серый + myalo – мозг, спинной мозг) – это острое инфекционное заболевание, характеризующееся поражением серого вещества спинного мозга и мозгового ствола, сопровождающееся развитием вялых парезов и параличей. В настоящее время заболеваемость полиомиелитом спорадическая, во многих странах заболевание полностью ликвидировано. Однако в силу особенностей нашей страны, постоянной циркуляции дикого штамма вируса в южных регионах, завоза мигрантами, вакцинация всех детей от полиомиелита остается актуальной. Для вакцинации в РФ применяют две принципиально различные вакцины (табл. 1):
- оральная полиомиелитная вакцина (ОПВ) – живая, содержащая аттенуированные штаммы вируса полиомиелита 1-го, 2-го и 3-го типов,
- инактивированная полиомиелитная вакцина (ИПВ).
Таблица 1. Вакцины от полиомиелита, применяемые в РФ
| ОПВ | ИПВ | ||
| Достоинства | Недостатки | Достоинства | Недостатки |
| Хороший гуморальный и клеточный иммунитет. Иммунитет на слизистых. Популяционный иммунитет. Легкость применения. Низкая стоимость. Индуктор альфа- интерферона | Возможность реверсии вируса – ВАПП. Противопоказана при иммунодепрессии. Противопоказана при беременности. Появление мутантных вакцинородственных штаммов. Длительное выделение от привитого – до 2 месяцев. Требования холодовой цепи | Безопасность – нет риска ВАПП. Постоянный, напряженный и длительный иммунитет. Рекомендована при иммунодефицитах. Существует в составе комбинированных вакцин. Хорошая термостабильность | Более низкий иммунитет на слизистой кишечника. Мало производителей. Высокая стоимость. Отсутствие влияния на циркулирующий «дикий» вирус |
ОПВ у невакцинированных или иммуносупрессированных лиц может вызвать развитие вакцинной инфекции – вакциноассоциированного паралитического полиомиелита (ВАПП). По рекомендациям ВОЗ к ВАПП относятся все случаи заболевания, возникшие у привитых в течение 30 дней после вакцинации, а у контактных – 60 дней от момента контакта. Источником заражения является вакцинный вирус, который выделяется у привитых детей с калом в течение 1,5–2 мес. Частота встречаемости данной патологии составляет приблизительно 1 случай на 115 000 привитых [8].
Для предотвращения возникновения ВАПП запрещено использовать ОПВ при установленной иммуносупресии, беременности, а также не рекомендуется как препарат стартовой вакцинопрофилактики у ранее не привитых лиц. С этой целью рекомендовано использование инактивированной полиовакцины. Недостатком последней является то, что она не оказывает существенного влияния на циркуляцию дикого вируса, так как не создает достаточный иммунитет в энтероцитах против персистенции в них дикого полиовируса. Для решения всех проблем в национальном календаре предусмотрена комбинированная вакцинация, когда первые два введения осуществляют ИПВ, а последующие – ОПВ.
Вопрос 3: в чем различие вакцин от коклюша? Нужно ли вакцинировать подростков?
Коклюш (от фр. pertussis – сильный упорный кашель) – это острая инфекционная болезнь, характеризующаяся циклическим течением и приступами спазматического кашля. Восприимчивость к коклюшу высокая. До настоящего времени коклюш остается серьезной проблемой не только в нашей стране, но и во всем мире. По данным ВОЗ, в мире ежегодно заболевает коклюшем около 60 млн человек, умирает около 1 млн детей, преимущественно в возрасте до 1 года [9]. Активная иммунизация против коклюша, в соответствии с Национальным календарем, проводится детям первых трех лет жизни, создавая у них высокий уровень иммунитета, который постепенно угасает к школьному возрасту. Итогом становится формирование среди школьников неиммунной прослойки и постоянная циркуляция возбудителя [10]. За последние два года заболеваемость коклюшем среди школьников выросла в 2 раза, а в отдельных регионах России – почти в 8 раз [11].
Снизить количество заболевших коклюшем можно с помощью массовой вакцинации, однако вакцина АКДС не применяется у детей старше 4 лет, вследствие ее высокой реактогенности, обусловленной коклюшным токсином и липополисахаридами клеточной стенки. Токсин вызывает геморрагию, стойкое сужение сосудов, дегенеративные изменения в печени, селезенке, почках. Для уменьшения реактогенности и повышения иммунной прослойки среди школьников возможно применение бесклеточной (ацеллюлярной) коклюшной вакцины (АаКДС), входящей в состав некоторых комбинированных вакцин (Инфанрикс, Инфанрикс Гекса, Пентаксим). Низкая реактогенность ацеллюлярной вакцины обусловлена уменьшенным по сравнению с АКДС содержанием антигенов возбудителя [12, 13] и безопасна для применения во всех возрастных группах.
Вопрос 4: можно ли вакцинировать ребенка от краснухи, если его мама беременна?
Краснуха (rubeola) – острая вирусная инфекционная болезнь, характеризующаяся появлением сыпи на коже и увеличением лимфатических узлов. Восприимчивость к краснухе высокая. Краснуха относится к легким детским инфекциям и в большинстве случаев заканчивается полным выздоровлением. Серьезную опасность вирус представляет для неиммунных беременных женщин, заразившихся в первые 20 недель беременности. Он тормозит митотическую активность клеток, оказывает цитопатическое действие с задержкой развития тканей и органов эмбриона, вызывает хромосомные изменения, что приводит в итоге к гибели плода или формированию у него тяжелых пороков развития. Синдром врожденной краснухи – синдром Грегга, сопровождается развитием пороков глаз и слепотой, глухотой, тяжелыми пороками сердца, ЗВУР, микроцефалией и тяжелой умственной отсталостью, ранней смертностью [14, 15]. По данным ВОЗ, ежегодно в мире краснуха вызывает осложнения у 300 000 детей. Следовательно, для профилактики данной патологии необходима массовая вакцинация, с охватом не мене 95% населения [16, 17].
Вакцинация против краснухи проводится живой вакциной, в которой вирус искусственно ослаблен: он способен реплицироваться, вызывая формирование защитных антител, но не способен вызвать заболевание и инфицировать окружающих. Следовательно, вакцинированный человек не представляет опасности для неиммунных лиц и беременных женщин. Сегодня в мире нет ни одного известного случая заболевания врожденной краснухой от прививки. Так, в проведенном в 2008 г. исследовании было показано, что при случайной вакцинации от краснухи 106 беременных женщин в первом триместре, все дети родились без признаков врожденной краснухи [18]. Следовательно, вакцинировать ребенка, чья мама беременна, не только можно, но и нужно!
Вопрос 5: что такое постэкспозиционная профилактика? Можно ли с ее помощью предотвратить заболевание корью?
Постэкспозиционная профилактика – это вакцинация лиц, контактировавших с источником инфекционного заболевания (больным), которая позволяет осуществлять контроль над вспышками заболевания. Ее осуществляют лицам с отсутствием иммунитета (не болевшим соответствующей инфекцией или не привитым против нее ранее) или неполноценным иммунитетом (нарушение схемы прививок, недостаточность иммунной системы) при наличии высокого риска заражения. В зависимости от инфекционного заболевания для постэкспозиционной профилактики используют активную (вакцины, анатоксины) или пассивную (иммуноглобулины человека, гетерологичные сыворотки) иммунизацию или их сочетание. Препараты следует вводить как можно раньше после возможного заражения (табл. 2).
Таблица 2. Сроки проведения экстренной профилактики
| Заболевание | Вакцинный препарат | Сроки введения |
| Столбняк | АС-анатоксин, АДС-М п/к лопатки Иммуноглобулин противостолбнячный 250 МЕ в/м Сыворотка противостолбнячная 3000 МЕ п/к | Первые сутки при наличии показаний: отсутствие сведений о вакцинации, нарушение сроков вакцинаций, давний срок последней вакцинации, возраст старше 5 месяцев (для АС) |
| Дифтерия | АДС-М, АД-М (в зависимости от возраста) | Максимально быстро, двукратно с интервалом в 30 дней |
| Полиомиелит | ОПВ Нормальный иммуноглобулин человека 3-6 мл | Одновременное введение Первые 72 ч от установленного контакта |
| Корь | ЖКВ, Приорикс, ММR-II Нормальный иммуноглобулин человека 1,5-3,0 мл | Первые 72 ч (до 120) от установленного контакта детям с 6-12 мес. Первые сутки при наличии противопоказаний к введению вакцины |
| Краснуха | ЖКрВ, Приорикс, ММR-II | Первые 72 ч от установленного контакта детям с 12 мес. |
| Паротит | ЖПВ, Приорикс, ММR-II | Первые 72 ч от установленного контакта детям с 12 мес. |
| Ветряная оспа | Варилрикс | Первые 96 ч от установленного контакта детям с 12 мес. |
| Гепатит В | Вакцина от гепатита В по схеме 0-1-2-12 месяцев или 0-7-21 день с введением еще дозы через 12 мес. от первой Специфический иммуноглобулин в дозе 100 МЕ (детям до 10 лет) или 6-8 МЕ/кг (остальные возраста) | Первые сутки от контакта Одновременно с первой дозой вакцины в разные участки тела! |
| Гепатит А | Хаврикс, Аваксим, Вакта | Не позднее 14 дней от момента контакта |
| Клещевой энцефалит | Специфический или гетерологичный иммуноглобулин | Первые 96 ч после присасывания клеща детям с 12 мес. |
Таким образом, чем раньше проведена экстренная профилактика, тем эффективнее она окажется. Постэкпозиционная профилактика не дает возможности контроля уровня заболеваемости на территории, но позволяет контролировать вспышки заболевания, прежде всего, в организованных коллективах.
Вопрос 6: правда ли что вакцинация от кори может вызвать аутизм?
Впервые идея о связи вакцинации против кори с риском развития аутизма была высказана британским хирургом Эндрю Уэйкфилдом в 1998 г. Автор описал синдром «лимфонодулярной гиперплазии кишечника и неспецифического колита» у 12 детей с расстройствами поведения аутистического характера и связал появление симптомов с вакцинацией против кори–паротита–краснухи тривакциной MMR [19]. Информация распространилась в СМИ, как лесной пожар, и привела к резкому скачку заболеваемости корью с единичных случаев (до 1998 г.) до 1 500 к 2009 г. [20] В последующем ни одно из организованных в разных странах проверочных эпидемиологических исследований не подтвердили подобной связи [21, 22]. Также выяснилось, что «исследование» Уэйкфилда, проводимое с нарушением научных и этических норм, было направлено на дискредитацию вакцины, для победы в судебных тяжбах «пострадавших от введения MMR». Исследование было признано недействительным и в 2010 г. журнал «Lancet» опубликовал его опровержение [23]. Однако, несмотря на это, до сих пор охват вакцинацией против кори не превышает 86,5%, что недостаточно для подавления передачи вируса [24]. Наиболее вероятная причина такого глубокого воздействия недостоверных сведений о связи аутизма с вакцинацией связана с увеличением количества заболеваний аутистического спектра во многих странах практически в 3 раза. Однако большинство исследователей связывают это с расширением диагностических рамок и совершенствованием диагностического процесса. В настоящее время нет никакой доказанной связи между аутизмом и корью, а вот летальные случаи от кори появились вновь [25]
Вопрос 7: нужно ли вакцинироваться от гриппа?
Грипп является, пожалуй, самым известным инфекционным заболеванием. По данным ВОЗ, среди всех причин смертности респираторные заболевания занимают почетное 3-е место (4,2 млн в год) после сердечно сосудистых (17 млн) и онкологических заболеваний (7,6 млн) [26]. По данным Роспотребнадзора, в РФ на 2013–2014 гг. острые респираторные вирусные инфекции и грипп в сумме составили более 90% от всех паразитарных болезней человека [27]. Помимо распространённости, инфекция часто осложняется пневмонией, отитом, менингитом, токсическим шоком и нередко заканчивается летально в группах риска, к которым относятся [28]:
- беременные женщины на любой стадии беременности;
- дети от 6 месяцев до 5 лет;
- пожилые люди 65 лет и старше;
- люди с хроническими болезнями;
- работники здравоохранения.
Теоретически вакцинация может предотвратить заболеваемость гриппом на 70–90%, однако в реальности подобной эффективности не наблюдается. Обусловлено это ограниченным спектром антигенных детерминант вирусов гриппа в вакцине и чрезвычайно высокой изменчивостью самого возбудителя. В связи с этим почти ежегодно приходится менять штамм вируса гриппа для изготовления вакцин, а идентичность антигенного состава вакцин и циркулирующих вирусов достигается не всегда. Однако вакцинация, проведенная своевременно, а именно до начала предполагаемой эпидемической вспышки, позволяет снизить уровень заболеваемости почти в 2 раза, уменьшает количество тяжелых и осложненных эпизодов заболевания. Также проведенные в последние годы мультицентрические исследования показали, что после 3–4-кратной вакцинации против гриппа снижается общая восприимчивость и соответственно заболеваемость человеком ОРВИ [29, 30].
Наша жизнь постоянно меняется, и следует признать факт, что современное общество стало вакцинозависимым. Вакцинация сегодня – это не только профилактика инфекций, но и борьба с антибиотикорезистентностью, иммуномодуляция, лечение соматических и онкологических заболеваний [31].
Список литературы
- Зверев В.В., Юминова Н.В. Вакцинопрофилактика вирусных инфекций от Э. Дженнера до настоящего времени // Вопросы вирусологии. Приложение 1. 2012. С. 33–43.
- Таточенко В.К., Озерецковский Н.А., Федоров А.М. Иммунопрофилактика-2011: Справочник. М.: Из-во Союза педиатров России. 2011, 198 с.
- Туберкулез в Российской Федерации, 2010 г.: Аналитический обзор статистических показателей, используемых в Российской Федерации. М., 2011. 280 с.
- Попов С.А. Проблемы мониторинга туберкулеза с лекарственной устойчивостью в Российской Федерации. Оценка результатов первого цикла мониторинга // Туберкулез и болезни легких. 2011. № 10. С. 16–21.
- Пунга В.В. Распространенность туберкулеза с лекарственной устойчивостью // Туберкулез и болезни легких. 2011. № 10. С. 6–15.
- Brandau S., Riemensberger J., Jacobsen M. et al. NK cells are essential for eff ective BCG immunotherapy // Cancer. 2001; 92: 697–702.
- Talat Iqbal N., Hussain R. Non-specifi c immunity of BCG vaccine: a perspective of BCG immunotherapy // Trials in Vaccinology. 2014; 3: 143–149.
- Вундцеттель Н.Н. Поствакцинальные осложнения при массовой вакцинации против полиомиелита, туберкулеза, коклюша, дифтерии и столбняка: Автореф. дис. … канд. мед. наук. М., 2006.
- Васюнина А.В., Краснова Е.И., Панасен
