Прививки при экссудативно катаральный диатез
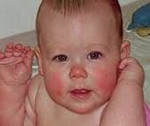
Многие родители начинают бить тревогу, когда у их малыша появляется аллергическая реакция на те или иные продукты. Эти проявления могут быть одним из симптомов экссудативного диатеза.
По данным статистики, приблизительно у 40% детей в течение первых двух лет жизни отмечаются кратковременные признаки экссудативно-катарального диатеза или атопического дерматита.
Экссудативный диатез характеризуется своеобразным поражением кожи и слизистых оболочек, а также развитием псевдоаллергических реакций и склонностью к затяжному течения воспалительных процессов.
Этиология экссудативного диатеза
Многие педиатры относят экссудативный диатез к транзиторной пищевой аллергии, хотя более правильно отнести его к псевдоаллергической реакции.
Развитие этого диатеза у младенцев в большей степени связана с их анатомо-физиологическими особенностями (сниженная барьерная функция кишечника, незрелость ферментативных систем, повышенная чувствительность тканей к гистамину и другие).
Увеличивают риск развития экссудативного диатеза:
Со стороны матери
дисбактериоз, болезни желудочно-кишечного тракта во время беременности, гестозы, медикаментозная лечение во время беременности, особенности питания беременной (дефекты и погрешности в питании).
Со стороны ребенка
Перенесенная ребенком перинатальная гипоксия, ранний перевод ребенка на искусственное вскармливание, дисбактериозы, погрешности в питании.
Чаще всего факторами, которые способствуют развитию этого диатеза являются: пищевые белки коровьего молока, яйца, цитрусовые, клубника, земляника, манная каша, шоколад.
Одним из главных отличий экссудативно-катарального диатеза от атопического дерматита является пищевая дозозависимость.
Так, клинические проявления (кожные или другие аллергические реакции), при экссудативном диатезе появляются лишь при употреблении «провоцирующих» продуктов в большом количестве. В то время как, при атопическом дерматите, даже ничтожно малые количества аллергена, приводят к развитию аллергической реакции.
Очень часто, при экссудативном диатезе, родители жалуются на то, что не знают чем кормить ребенка, так как у него, с их слов, аллергия на все. В этих случаях, наиболее частой причиной является экопатология — это плохая вода, плохой воздух, ксенобиотики и другие неблагоприятные факторы.
Дети с эксудативно-катаральным диатезом склонны, с одной стороны, к задержке в организме воды и натрия, что проявляется пастозностью, рыхлостью тканей, избыточными прибавками массы тела, но с другой стороны, эти дети склонны к быстрому обезвоживанию при присоединении других заболеваний.
Следует знать, что эти дети также склонны к развитию гиповитаминозов, железодефицитной анемии, дефицита микроэлементов. Из-за сниженной активности некоторых пищеварительных желез и ферментов у детей может быть неустойчивый стул.
У детей нередка встречается увеличение лимфатических узлов, они более подвержены инфекциями и развитию дисбактериоза кишечника.
Симптомы экссудативного диатеза
Стойкие опрелости в кожных складках с первого месяца жизни;
Сухость и бледность кожных покровов;
Наличие себорейных жирных чешуек на голове (гнейс);
Молочный струп — это покраснение кожи щек с последующим ее шелушением. Характерной особенностью является то, что оно увеличивается на улице при холодной погоде;
Неправильное нарастание массы тела ребенка — чаще всего отмечают избыточные прибавки, реже отмечается задержка прибавки массы;
Высыпания на коже малыша — элементы сыпи при экссудативном диатезе имеют эритематозно-папулезный (пятно и «узелок», который выступает над поверхностью кожи) и эритематозно-везикулезный (пятно и пузырек) характер. Чаще всего элементы располагаются на коже конечностей и туловища;
Строфулюс — зудящие узелки, которые наполнены серозным содержимым;
Реже встречаются:
«географический» язык ( исчерченный, напоминает карту); конъюнктивиты, блефариты, риниты, катаральные проявления со стороны дыхательных путей с обструктивным синдромом, анемия, неустойчивый стул.
Сопутствующие заболевания у детей с экссудативным диатезом протекают, как правило, тяжело, с расстройствами микроциркуляции и развитием токсикоза и эксикоза (обезвоживания).
Течение экссудативно-катарельного диатеза
Чаще всего, отмечается волнообразное течение, обострения, как правило, связаны с погрешностями в диете, в том числе и кормящей мамы. Реже обострения обусловлены метеорологическими факторами, сопутствующими заболеваниями, дисбактериозом, лямблиозом.
У большинства детей к концу второго года жизни проявления экссудативного диатеза угасают и постепенно исчезают. Но у части детей (около 15-25%) в дальнейшем могут развиться такие заболевания как экзема, нейродермит, бронхиальная астма и другие аллергические заболевания.
Лечение экссудативного диатеза у детей
Рациональное питание ребенка и кормящей мамы. Лучшим для детей первого года жизни является грудное молоко. Детям с избыточной массой тела следует ограничить калорийность питания за счет легкоусвояемых углеводов (сахар, кисель, каши). Следует знать, что избыток углеводов в питании усиливает проявления диатеза.
Рекомендуется некоторое ограничение поваренной соли и дополнительное введение солей калия.
Если ребенок на грудном вскармливании, то следует уделить внимание питание кормящей мамы. Из ее рациона лучше исключить яйца, землянику, клубнику, цитрусовые, шоколад, острые сыры, крепкий чай, натуральный кофе, какао, пряности, консервы, колбасы. А также тех продуктов, на которые «реагирует» ребенок.
Детям рекомендуется уменьшить количество получаемого коровьего молока. Каши и овощные пюре лучше готовить не не молоке, а на овощном отваре. Вместо молока детям можно давать биолакт, кефир, бифидок и другие кисло-молочные продукты.
При тяжелом и упорном течении экссудативно-катарального диатеза, особенно при доказанной непереносимости коровьего молока, детей, которые находятся на искусственном вскармливании, приходится переводить на специальные смеси. Такие как, смеси с небольшой степенью гидролиза молочного белка; полуэлементные смеси с высокой степенью гидролиза белка; элементные смеси (в них белок представлен набором аминокислот); смеси на основе изолята белка соли; смеси приготовленные на основе козьего молока.
Прикорм детям на искусственном вскармливании, лучше начинать вводить в 4,5-5 месяцев. Лучше начать с овощного пюре. А вот детям на естественном вскармливании, наоборот, лучше вводить позже.
Каши можно начинать давать с 6-6,5 месяцев (манную и овсянную лучше исключить).
Выявление и коррекция дисбактериоза у ребенка, существенно влияет на эффективность лечения экссудативного диатеза.
Рациональная витаминизация пищи.
Для лечения применяют курсы антигистаминных препаратов по 5-7 дней, чередую препараты (по назначению врача).
Фитотерапия при экссудативном диатезе
Внутрь назначают отвары череды или манжетки, зайцегуба пьянящего, зверобоя, крапивы, березового листа, тысячелистника, душицы, корня девясила.
Можно готовить сборы, состоящие из 2-4 вышеуказанных трав. Для приготовления сбора травы берет в равных весовых частях, кроме корня девясила (его берут в1/2 часть). Столовую ложку сбора заливают стаканом кипятка, томят на медленном огне 30 минут. После того как остынет дают по 5-15 мл 3-4 раза в день.
Пастозным детям, склонным к отекам с целью повышения диуреза рекомендуют отвар трав из трехцветной фиалки, полевого хвоща, листьев крапивы и цветков ромашки. Указанные травы берут по 25 грамм, смешивают и заливают 4 стаканами кипятка, томят на медленном огне. Пить полученный отвар в течение 8-10 дней по 1 чайной ложке до 8 раз в сутки.
Местная терапия поражений кожи
Участки гнейса на голове смазывают прокипяченым растительным маслом, оставляют на 1-1,5 часа, после чего моют голову с детским мылом.
Участки себорейного дерматита смазывают 2% инталовой мазью, 3-5% серно-нафталановой пастой, 2-3% ихтиоловой мазью. Для смягчения кожи хорошо подходит цинковое масло.
Лечебные ванны
Ванны с отварами трав:
- С чередой — заливают 10-20 грамм травы 200 мл кипятка, томят в кипящей бане в течение 15 минут, полученный отвар вливают в ванну;
- С настоями ромашки и калины — 1-2 столовые ложки цветков ромашки и 1 столовую ложку коры калины заливают 500 мл кипятка, томят 15 минут и добавляют в ванну;
- С отварами дубовой коры или листьев лесного ореха — две горстки измельченной коры или листьев держат в воде комнатной температуры 6 часов, затем кипятят. Полученный отвар добавляют в воду для ванны.
Ванна с танином — 10 грамм танина для одной ванны;
С отваром пшеничных отрубей — 350 грамм отрубей кипятят в 1л воды и добавляют в ванну;
С крахмалом — 60 грамм крахмала смешивают с прохладной водой до образования «молочной» жидкости и вливают в ванну.
При обильных мокнутиях на кожи показаны ванны с калиной, дубовой корой, компрессы с настоем ромашки (то есть средства с подсушивающим эффектом) а при зудящих дерматоза — ванны с крахмалом, пшеничной мукой, отрубями.
Если экссудативный диатез протекает с сильной эритемой и отеком, мокнутием, то рекомендуется применение компрессов, примочек и ванн. При сухих формах больше показаны мази и пасты.
Профилактические прививки детям с экссудативным диатезом
Прививки проводят в обычные сроки (конечно, в период генерализованных кожных проявлений лучше воздержаться от прививки). Обязательным является предварительная подготовка ребенка к прививки. Для этого ребенку дают антигистаминные препараты за 5 дней до и в течение 5 дней после прививки; задитен и витамины группы В (В5,В6, В12) в течение 1-2 недель до 3-4 недели после вакцинации.
Дети с экссудативно-катаральным диатезом подлежат диспансерному врачебному наблюдению, которое проводится в поликлинике. До года дети наблюдаются ежемесячно, с 1 до 4 лет — 1 раз в квартал и после 4 лет — 1 раз в год.
ПОХОЖИЕ СТАТЬИ:
Источник

Экссудативно-катаральный диатез – это аномалия конституции, характеризующаяся склонностью к инфильтративно-десквамативным изменениям кожи, лимфопролиферацией, недостаточностью иммунного ответа и лабильностью водно-солевого обмена. У детей отмечается появление разнообразных кожных элементов (эритема, гнейс, строфулюс и др.), природа которых является псевдоаллергической. Также характерен избыточный вес, высокая подверженность ОРВИ, частые воспаления слизистых оболочек (конъюнктивиты, риниты, блефариты). Диагностика основана на тщательно собранном анамнезе, клинических проявлениях и результатах анализов. Лечение комплексное, включает десенсибилизирующие средства, цинковые мази и другие препараты, большая роль отводится немедикаментозной терапии.
Общие сведения
Экссудативно-катаральный диатез является не болезнью, а генетической предрасположенностью к аномальным реакциям на привычную среду, в частности, продукты питания. В различной степени симптомы отмечаются у 40-60% детей. В последние годы наблюдается значительный рост числа случаев диатеза. Специалисты полагают, что это в немалой степени связано с накопленной распространенностью, но определенную роль также играет изменение культуры питания в сравнении с предыдущими поколениями. Поэтому экссудативно-катаральный диатез продолжает оставаться актуальной темой для исследований в педиатрии. Кроме того, диатез может мутировать в экзему и бронхиальную астму – хронические заболевания, требующие постоянного наблюдения и лечения.
Экссудативно-катаральный диатез
Причины
Экссудативно-катаральный диатез с большей вероятностью развивается у матерей, имеющих в семейном анамнезе аллергические реакции и заболевания, а также случаи данной аномалии конституции в предыдущих поколениях или у других детей. Таким образом, доказана наследственная предрасположенность. Предрасполагающими факторами являются:
- патологии беременности: токсикозы и гестозы, токсическое воздействие (прием антибиотиков и др.), гипоксия плода;
- погрешности в диете матери во время беременности – употребление большого количества сладкой пищи, шоколада, яиц и других аллергенных продуктов;
- нерациональная диета ребенка: это может быть перекорм, раннее введение прикормов, недостаточное по времени естественное вскармливание или нерациональное использование искусственных смесей.
- частые инфекции;
- дисбактериоз кишечника у детей.
Патогенез
Патогенез экссудативно-катарального диатеза сводится к нетипичной реакции организма на обычные для него раздражители, при этом тип реагирования также патологический, то есть имеются нарушения в звеньях иммунного ответа.
Симптомы экссудативно-катарального диатеза
Патология обычно развивается у детей 3-6 месяцев. В преморбиде обращают на себя внимание вес ребенка выше среднего и значительная прибавка в весе по месяцам. Такие дети выглядят бледными и пастозными. Одним из первых симптомов экссудативно-катарального диатеза является гнейс – себорея волосистой части головы у детей до года. Часто образуются опрелости в естественных складках при соблюдении правил ухода. Отмечаются разнообразные кожные высыпания. У самых маленьких пациентов обычно наблюдается эритема и покраснение кожи щек с последующим шелушением («молочный струп»), у детей постарше – зудящая мелкоузелковая сыпь (строфулюс).
Для экссудативно-катарального диатеза характерна лабильность водно-солевого обмена. С одной стороны, жидкость в организме задерживается, с другой – возможно выраженное обезвоживание в короткие сроки. Причиной обезвоживания могут быть нарушения стула, часто встречающиеся при данной аномалии конституции. Также в клинической картине имеет место лимфопролиферативный синдром. Обычно он диагностируется у детей старше года и проявляется увеличением лимфоузлов, иногда – гепатомегалией. Характерны частые и затяжные ОРВИ, присоединение бактериальных осложнений. Кроме того, отмечается частое инфицирование кожных высыпаний вследствие расчесывания.
Экссудативно-катаральный диатез у детей старше года проявляется конъюнктивитами и блефаритами, трудно поддающимися лечению. Наблюдается увеличение миндалин, формирование аденоидов. Имеют место характерные изменения в крови, в частности, гипопротеинемия, дислипидемия. Стоит отметить, что все перечисленные симптомы возникают волнообразно. Провоцировать их могут и нарушения в диете, и стрессовые ситуации, и параллельно протекающие заболевания. Проявления экссудативно-катарального диатеза обычно исчезают к 2-3 годам, однако возможны случаи развития бронхиальной астмы, экземы и др.
Диагностика
Диатез можно заподозрить на основании семейного анамнеза, если у матери или других родственников также были проявления аномалии конституции в детстве или в настоящее время имеют место аллергические заболевания. Педиатр обязательно обращает внимание на протекание беременности, соблюдение диеты матерью, наличие у нее каких-либо хронических заболеваний, например, сахарного диабета.
Экссудативно-катаральный диатез чаще развивается у детей с определенным внешним видом, о его особенностях было сказано выше. Диагноз подтверждается на основании клинической картины. Биохимический анализ крови указывает на нарушение углеводного и жирового обмена, метаболический ацидоз и увеличение концентрации IgE.
Лечение экссудативно-катарального диатеза
Основную роль в терапии играет соблюдение рациональной диеты. Это касается и матери, поскольку одна из рекомендаций – это грудное вскармливание, так как грудное молоко менее аллергенно, чем любая из искусственных смесей. Из рациона исключаются молоко, яйца, шоколад, рыба и другие высокоаллергенные продукты, ограничиваются легкоусвояемые углеводы.
Показано более позднее введение прикормов для ребенка, при этом первым прикормом становятся овощи, а не каша. Если ребенок находится на искусственном вскармливании, рекомендуются гипоаллергенные смеси (соевые и гидролизованные). Следующим важным элементом терапии является режим. Частое пребывание на свежем воздухе смягчает симптоматику экссудативно-катарального диатеза. Показаны:
- лечебные ванны с травами, оказывающими успокаивающее действие (ромашка, череда).
- тщательный уход за патологическими кожными элементами (сыпью, эритемой, опрелостями): назначаются цинковые мази, кремы и мази с содержанием стероидных гормонов (проводится курсами 7-10 дней во избежание привыкания и развития побочных эффектов).
- системные десенсибилизирующие препараты, антигистаминные средства.
Прогноз и профилактика
Прогноз благоприятный. Чаще наблюдается полное излечение, переход в хронические аллергические заболевания происходит в 15-25% случаев. Первичная профилактика проводится антенатально и заключается в рациональной диете матери во время беременности, особенно если имеет место генетическая предрасположенность.
После рождения ребенка (вторичная профилактика) особая роль отводится максимально длительному естественному вскармливанию и рациональному введению прикормов. Исключение провоцирующих факторов у ребенка первого года жизни часто сводит риск развития экссудативно-катарального диатеза к минимуму. Помогает ведение пищевого дневника, который позволяет своевременно заподозрить нетипичную реакцию на некоторые продукты питания.
Источник
У детей аллергические расстройства часто развиваются вследствие экссудативно-катарального (аллергического) диатеза. Сегодня этот тип диатеза диагностируется примерно у 70 % младенцев. Почему развивается это состояние у такого большого числа детей в современном мире?
Конституция человека — это набор относительно постоянных функциональных и морфологических особенностей, детерминированных возрастом, наследственностью, интенсивным долгим воздействием факторов окружающей среды. Эти качества определяют функциональный потенциал и реакционные способности организма.
Диатез — это особенность организма, когда есть склонность к возникновению определённой группы заболеваний. Эта предрасположенность при некоторых обстоятельствах может превратиться в болезнь.
Экссудативно-катаральный диатез у детей (ЭКД) – аномалия конституции, подразумевающая предрасположенность к длительным воспалениям, возникновению аллергических реакций, развитию лимфоидной гиперплазии (чрезмерное разрастание клеток), расстройству водно-солевого обмена, своеобразным повреждениям слизистых оболочек и кожи.
Эпидемиология
Проявление ЭКД обычно ассоциировано с патологической реакцией иммунитета на попадание в организм инородного пищевого белка. Как правило, этот аномальный ответ на компоненты продуктов обусловлен незрелостью младенческого ЖКТ, недостаточностью ферментов и слабым функционированием печени. У 50 — 80 % младенцев встречается этот тип аномалии конституции. В особенности это состояние выражено во время введения прикорма, вследствие чего детский ЖКТ претерпевает увеличенную функциональную нагрузку.
Причины
ЭКД встречается у детей и взрослых. Аллергии на продукты питания рассматриваются в качестве предрасполагающих факторов для развития данной патологии.
Возникновение ЭКД эксперты связывают с незрелой или ослабленной защитной системой. У взрослых диатез развивается по более сложному механизму, однако обычно он тоже ассоциирован со сниженным иммунитетом. Наследственная склонность организма к болезням кожи (дерматиту, экземе), бронхиальной астме, гастриту провоцирует нарушение процессов метаболизма, с которым ассоциируется возникновение аллергической реакции.
Когда сочетаются многочисленные факторы (инфекция, нездоровая диета, стрессы, расстройства ЖКТ, неблагоприятная экологическая ситуация), любое раздражающее вещество при попадании в детский организм может привести к мгновенному выбросу гистамина в кровь. Из-за данной реакции на различных частях туловища проявляется кожная сыпь, которая сопровождается воспалением.
Неправильное питание матери и применение ею медикаментозных препаратов во время беременности могут стать причиной данной патологии у младенцев. Токсикоз будущей мамы также имеет негативное влияние.
Механизм развития болезни и её проявлений (патогенез)
ЭКД является начальной стадией развития болезней кожи (себорейного и атопического дерматита, экземы, иногда псориаза). Проявляющийся у детей диатез обычно вызван гиперчувствительностью организма к различным аллергенам — бытовой пыли, шерсти животных, некоторым пищевым продуктам и пр.
Этиология и патогенез ЭКД до конца не выяснены. Потребуется серия медицинских исследований, чтобы установить причину. В научной литературе выделяются несколько основных факторов, влияющих на появление диатеза:
- генетическая предрасположенность;
- токсемия (большое количество токсинов в организме) в 1 — 2 триместре беременности;
- плохая экологическая ситуация;
- приём некоторых медикаментов при беременности;
- беспорядочная диета беременной;
- некоторые продукты, употребляемые при грудном вскармливании (молоко, яйца, фрукты, соления, мёд и пр.);
- болезни инфекционной этиологии.
Ещё во время развития внутри матки у плода может возникнуть гиперчувствительность к разным аллергенам, циркулирующим в организме матери. Это явление именуется «конгенитальная аллергия по Ратнеру». После рождения в организм аллергены попадают с материнским молоком и с прикормом. Сильную аллергизацию можно спровоцировать обычным перекармливанием малыша.
В качестве возможных аллергенов обычно выступают не подвергшиеся термообработке продукты (сырые сезонные фрукты и овощи, молоко коровы и пр.), рыба, морские продукты, орехи и другая пища, в которой даже при качественной термообработке сохраняются аллергенные свойства. На организм неблагоприятное воздействие оказывает чрезмерное употребление пряной пищи, сладостей, беспорядочная диета, введение в меню экзотических продуктов.
Симптомы
Обычно симптомами ЭКД у детей являются красные пятна на щеках, покрывающиеся затем серо-жёлтыми корочками. В области повреждённой кожи присутствуют боль и зуд, что вызывает сильный дискомфорт.
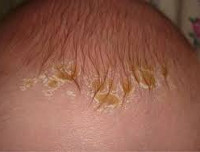
Недостаток пищеварительных ферментов может обуславливать проявления ЭКД у детей. Корочки на голове ребёнка являются одним из ранних признаков ЭКД. Эти корки сначала краснеют, потом превращаются в увлажнённые пятна. В местах сгиба рук и ног могут возникнуть зудящие кожные поражения. Эти узелки иногда распространяются по всему туловищу, образуя очаги повреждения. Возможно развитие конъюктивита, появление жжения под веками и отёчности затронутых участков. Цвет кожи при этом может меняться от бледно-розового до тёмно-красного.
Симптомы, а именно — кожные высыпания, исчезают, когда появляется первая аллергическая реакция. Однако ЭКД зачастую приобретает затяжной (хронический) характер при регулярном контакте ребёнка с аллергеном. Кожные зуд и жжение усиливаются, становятся мучительными, области повреждённой кожи плохо восстанавливаются и отличаются сильной сухостью.
Когда ЭКД вызывается пищевыми аллергенами, первичные кожные высыпания возникают уже спустя 20 — 30 минут после их употребления. Вследствие стойкого зуда ребёнок становится раздражённым и плохо спит, а это еще больше ухудшает ситуацию и усиливает симптоматику.
На фоне ЭКД иногда наблюдаются признаки повреждения ЖКТ, могут также возникнуть бронхит, фарингит, ринит.
Типы ЭКД
Выделяют три типа ЭКД:
- атопический,
- аутоиммунный,
- инфекционно-аллергический.
Атопический диатез характеризуется избытком IgE (главный показатель аллергического профиля) и нехваткой IgA (антитела первичного иммунного ответа). Также при данном типе фагоциты (клетки защитной системы). Отмечается наличие генетических аллергических заболеваний у мамы и папы.
Аутоиммунный диатез характеризуется такими особенностями:
- высокая восприимчивость кожи к ультрафиолетовому излучению;
- в крови высокая степень гамма-глобулинов (белок с защитной функцией);
- высокий уровень IgM (антитела, обеспечивающие ранний иммунный ответ).
Инфекционно-аллергический диатез имеет следующие отличия:
- в течение долгого периода наблюдается повышенная температура после заражения инфекцией;
- течение заболевания характеризуется болью в суставах и сердце;
- повышается риск развития васкулита (болезнь, которая поражает сосуды).
Особенности младенческого ЭКД
У новорождённых ЭКД чаще возникает из-за неграмотного кормления и питания женщины в период беременности. Также причиной являются плохие условия внешней среды.
Различные факторы могут быть провокаторами развития ЭКД у младенца. Это могут быть укусы насекомых, пищевые продукты, дым сигарет, шерсть животных, средства косметики, бытовая химия. Наружные симптомы диатеза – красные щёки. Внутреннее проявление – проблемы с лимфой и железами, нервные расстройства.
Диатез в младенчестве очень коварен. Он может быть провокатором развития хронических болезней – нейродермита, атопического дерматита, псориаза, экземы.
Родителям следует своевременно реагировать на патологические симптомы и принимать надлежащие меры. Главная задача матери – соблюдать специальную диету при кормлении грудью. Из меню необходимо исключить красные овощи и фрукты, маринады и копчёности, яйца пряности, мёд, шоколад. При искусственном вскармливании важен правильный выбор смеси. Она должна быть гипоаллергенной.
Из-за того, что ЭКД может затронуть слизистые оболочки, следует использовать меры профилактики – устранение дисбактериоза пребиотиками и пробиотиками, содержащими полезные для флоры ЖКТ элементы. Они стимулируют и восстанавливают её жизнедеятельность. Необходимо тщательно соблюдать гигиену малыша, ежедневно выполнять влажную уборку в комнате ребёнка, правильно выбрать стиральный порошок.
Не занимайтесь лечением самостоятельно. При выявлении первых признаков ЭКД покажите ребёнка педиатру. Он грамотно подберёт медикаментозные средства.
Последствия и осложнения
ЭКД крайне негативно влияет на детский организм. Он приводит к частым респираторным заболеваниям, потере веса, развитию дисбактериоза, гиперчувствительности к различным раздражителям, которая, в свою очередь, провоцирует возникновение тяжёлой аллергии.
Осложнения ЭКД чаще ассоциированы с кожным инфицированием из-за попадания в ранки вредных организмов. Образуются эти повреждения в участках расчёса из-за нестерпимого зуда. На коже возникают язвочки, покрывающиеся со временем корочкой. При проникновении бактерии в ранки развивается их нагноение.
Иногда ЭКД становится виновником развития заболевания аллергической этиологии:
- поллиноз (реакция на растительную пыльцу),
- псориаз,
- бронхиальная астма,
- аллергический бронхит,
- атопический дерматит,
- аллергический ринит.
Если ЭКД не лечить в детстве, увеличивается вероятность, что с годами патология трансформируется в нейродермит.
Диагностика
Чтобы диагностировать ЭКД, требуется тщательное обследование ребёнка. Главными факторами для верного диагноза являются: симптомы патологии, сведения, полученные от пациента, о перенесённых ранее болезнях. Особое значение имеет наличие членов семьи с аллергией.
Главные критерии для установления диагноза:
- генетическая предрасположенность;
- идентифицирование аллергена среди лекарств, химикатов, пищевых продуктов и пр.;
- определение уровня развития аллергии;
- повышение уровня IgE;
- повышение числа эозинофилов в крови, мокроте, слюне, слизи носоглотки;
- недостаток Т-лимфоцитов и IgA;
- наличие вторичного острого бронхита с обструкцией.
Перед началом лечения необходимо провести дифференциальную диагностику. Необходимо отличить проявления ЭКД от признаков других заболеваний.
Во внимание берутся нижеперечисленные патологии:
- нейродермит;
- экзема;
- дерматит;
- псориаз;
- туберкулёзная интоксикация.
Если поставить диагноз неверно, то лечебные действия не принесут положительного результата.
Лечение
Если организовать лечение ЭКД грамотно, то он достаточно быстро проходит.
Ребёнку необходимо предоставить гипоаллергенные быт и питание, уход за кожей.
| Метод терапии | Описание |
| 1. Гипоаллергенный быт | Удаление из детской комнаты всех потенциальные факторов, нарушающих микроэкологию (средства бытовой химии, домашние животные, ковры, цветущие растения и прочее). Следует исключить:
Нательное белье ребёнка должно быть из хлопка, льна. Не одевать ребёнка в грубую одежду. Стирать вещи специальными гипоаллергенными средствами. Ежедневно гулять под рассеянным солнечным светом. Ребёнок должен спать в отдельной комнате на хлопчатобумажном или льняном белье. |
| 2. Купание и уход за кожей | Ежедневно купать ребёнка. Вода должна быть комфортной (температура 35 – 36° С) и дехлорированной. Оптимальное время купания – 20 минут. Использовать для купания слабощелочные или индифферентные мыла и шампуни с нейтральным рН, не содержащие отдушек и красителей; с мылом ребёнка купать 1 — 2 раза в неделю; нельзя пользоваться мочалками, растирать кожу, использовать мыла с антимикробным действием. После купания кожу промокнуть (не вытирать) полотенцем; на кожу нанести смягчающий нейтральный крем; увлажняющие средства необходимо наносить таким образом, чтобы кожа оставалась мягкой в течение всего дня. |
| 3. Лечение локальных кожных изменений | Специальными косметическими средствами размягчать корочки на голове и удалять их во время купания за 3 — 4 сеанса влажной губкой, двигаясь по росту волос. Не допускать травмирования кожи головы. Не использовать подгузники или надевать их на короткий промежуток времени. Ногти стричь коротко с первых недель жизни для предотвращения расчёсов и отрыва корочек. В ночное время надевать хлопковые варежки для уменьшения неконтролируемого расчёсывания. |
| 4. Гипоаллергенное питание | Длительное сохранение естественного вскармливания и тщательное соблюдение диеты кормящей матери. При искусственном вскармливании использовать гипоаллергенные смеси на основе частично гидролизованного белка. Прикормы вводить в соответствии с общей схемой, уделяя особое внимание безмолочным овощным блюдам в качестве основного прикорма. При возникновении функциональных расстройств пищеварения применять соответствующую диетическую коррекцию. Не допускать употребление продуктов, содержащих аллергены. Блюда на основе цельного коровьего молока и говядины вводить не раньше 2 — 3 лет. |
| 5. Применение лекарственных препаратов | Используются антигистаминные средства для ликвидации аллергической реакции (Лоратадин, Цетиризин, Лево-цетиризин и пр.). Для купирования респираторных проявлений используют ингаляционные препараты (например, Интал). С целью связывания и выведения из организма аллергенов применяют энтеросорбенты (Полисорб, Лактофильтрум, Энтеросгель). Цинковой мазью обрабатывать поражённые участки кожи. |
Профилактика
ЭКД лучше предотвращать, чем лечить с ним ассоциированные болезни. С этой целью необходимо придерживаться сбалансированного питания и правильного режима дня.
Из рациона следует исключить продукты-аллергены (шоколад, орехи, цитрусовые, красные овощи и фрукты).
Чрезмерное потребление некоторых продуктов при беременности приведёт к скоплению аллергенов в организме, что повлияет на состояние ребёнка.
Другие методы профилактики:
- регулярное наблюдение состояния женщины во время беременности (плановые консультации);
- своевременное выявление и лечение болезней у будущей матери;
- соблюдение при беременности рациональной и гипоаллергенной диеты;
- естественное вскармливание должно быть максимально длительным;
- новые продукты в рацион ребёнка вводить постепенно и осторожно;
- пелёнки, одежда, постельное бельё должны быть из хлопка или льна;
- использовать детское мыло и стиральный порошок без аллергенов;
- ежедневно проводить массаж, процедуры закаливания и гимнастику;
- следовать графику профилактической вакцинации.
Профилактические меры ЭКД должны предприниматься ещё при беременности и продолжаться в период после родов.
Заключение
Прогноз ЭКД благоприятный. У большинства детей при правильно организованном уходе и рациональном вскармливании проявления этого типа диатеза симптомы самопроизвольно исчезают уже в течение первого полугодия жизни. У части детей симптомы ЭКД, прогрессируя, трансформируются в классическую аллергическую патологию – атопический дерматит, бронхиальную астму и пр. Такие пациенты должны наблюдаться и лечиться у аллерголога в соответствии с принципами терапии аллергического заболевания.
Источник
