Прививки робити чи но
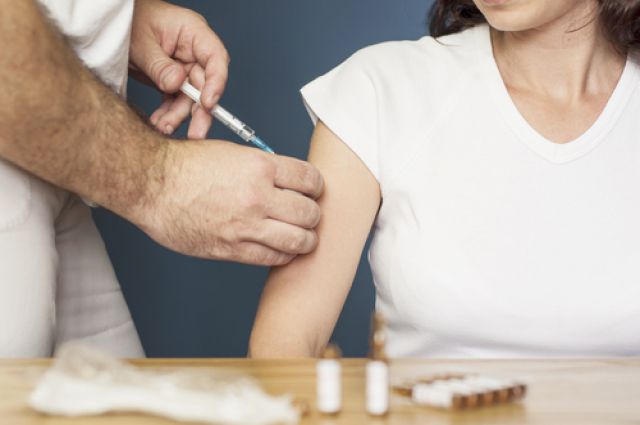
Массовая вакцинация против COVID-19 в разгаре. Но далеко не все знают, как работает прививка и как вести себя до и после вакцинации, а потому не торопятся прививаться. Развеем вредные мифы.
Наш эксперт – врач-иммунолог-аллерголог Владимир Болибок.
Миф. Перед прививкой нужно сдать анализ на антитела к коронавирусу.
На самом деле. Особого смысла в этом нет. Наличие антител никак не мешает действию вакцины. Даже если вы переболели коронавирусом и у вас имеются антитела, после вакцинации их количество увеличится и защита станет надёжнее.
Миф. Тем, кто переболел, прививаться не нужно.
На самом деле. Отказываться от прививки не стоит даже тем, кто уже перенёс коронавирусную инфекцию. Со временем количество антител к COVID-19 уменьшается, и возникает опасность повторного заражения. К тому же до сих пор неизвестно, какое именно количество антител обеспечивает надёжную защиту от вируса. Поэтому подстраховаться и обеспечить более мощный иммунитет будет нелишним.
Миф. После первого этапа вакцинации иммунитет снижается и опасность заражения COVID-19 растёт.
На самом деле. Это не так. Антитела к коронавирусной инфекции появляются уже спустя несколько дней после первого этапа вакцинации. Другое дело, что их может быть недостаточно для того, чтобы защита была полностью надёжной. Поэтому риск заразиться коронавирусом между первым и вторым этапами существует, но он не выше, чем до вакцинации. Впрочем, это не значит, что соблюдать меры предосторожности между первой и второй прививками не нужно.

Миф. Повышенная температура после прививки – это опасно.
На самом деле. Эта реакция совершенно нормальная. Вакцина «Спутник V», которая используется сегодня, – это векторная вакцина. Суть технологии состоит в том, что для получения вакцины учёные берут аденовирус, лишённый возможности размножаться. Внутрь аденовируса «вставляют» кусочек РНК с информацией о белке коронавируса (S-протеине), с которым необходимо познакомиться иммунной системе, чтобы выработать защитные антитела. То есть аденовирус выступает в качестве «транспортного средства», к которому «прицеплен» S-белок коронавируса. Так вот, повышенная температура и недомогание – это всего лишь реакция организма на встречу с аденовирусом. Подобные симптомы возникают не у всех, а если и возникают, то обычно проходят в течение нескольких дней, так как из-за отсутствия генов размножения аденовирус неспособен вызвать настоящее заболевание.
Миф. Если после прививки поднялась температура, её нельзя сбивать, иначе не выработается иммунитет.
На самом деле. Температура – всего лишь одно из свидетельств того, что организм отреагировал на встречу с аденовирусом. На выработку иммунитета к COVID-19 цифры на градуснике никак не влияют. Поэтому при плохом самочувствии можно принять привычное для вас жаропонижающее средство.

Миф. Если у человека есть иммунитет к аденовирусу, вакцина не подействует, так как организм слишком быстро расправится с вектором и не успеет выработать защиту от COVID-19.
На самом деле. Такие опасения действительно были у создателей вакцины. В том числе поэтому вакцинация проводится в два этапа. Для изготовления первого и второго компонентов вакцины используются разные аденовирусы (26 и 5 серотипы). И вероятность того, что на момент прививки у человека имеется высокий титр антител к обеим разновидностям аденовируса, ничтожна, ведь иммунитет к аденовирусам нестоек.
Миф. Перед прививкой нужно сдать тест на коронавирус, чтобы исключить бессимптомное заболевание.
На самом деле. Это необязательно. Вакцинация во время бессимптомного течения коронавирусной инфекции не принесёт вреда здоровью, а вот польза от неё очевидна. Дело в том, что при бессимптомной форме заболевания организм, как правило, вырабатывает минимальное количество антител к COVID-19, поэтому риск повторного заражения у таких больных очень велик. Прививка избавит от этого риска.
Нажмите для увеличения
Миф. После прививки нельзя пить алкоголь, иначе вакцина не подействует.
На самом деле. Вакцина подействует в любом случае. Но когда в организме происходят иммунные реакции, он становится особенно восприимчив к различным вредным воздействиям. Поэтому после прививки даже небольшие дозы алкоголя могут вызвать отравление, проблемы с печенью и поджелудочной железой. По той же причине в течение нескольких дней после прививки стоит избегать стрессов, переохлаждений, посещения бани и сауны.
Миф. Людям с хроническими заболеваниями и пожилым прививаться нельзя.
На самом деле. Поскольку у таких людей риск тяжёлого течения коронавирусной инфекции особенно велик, прививка им жизненно необходима. Единственное условие – вакцинироваться нужно вне обострения хронического заболевания. И конечно же, перед тем как сделать прививку, лучше обратиться к своему лечащему врачу. Чтобы снизить проявления поствакцинальных реакций, ослабленным больным нередко назначают приём противовоспалительных средств за несколько дней до прививки и после неё, астматикам увеличивают дозу ингаляционных препаратов, диабетикам рекомендуют более внимательно контролировать уровень сахара в крови, гипертоникам на короткое время назначают дополнительные препараты для снижения давления. Схема профилактических мер зависит от основного заболевания.
Миф. После вакцинации носить маску необязательно.
На самом деле. Прививка не даёт 100%-ной гарантии, что вы не заразитесь коронавирусом. Другое дело, что у привитых людей коронавирусная инфекция протекает в лёгкой или бессимптомной форме. И такой человек, сам не зная того, может заразить окружающих. А раз так, носить маску всё-таки придётся.
Миф. Прививка не защищает от мутировавшего коронавируса – британского, бразильского или южноафриканского штаммов.
На самом деле. Имеющиеся мутации коронавируса незначительны, поэтому вакцина защищает от всех известных штаммов COVID-19.
Имеются противопоказания. Обязательно проконсультируйтесь с врачом
Источник
В третьей декаде февраля была зарегистрирована еще одна вакцина против COVID-19 – “КовиВак”, разработанная Центром имени Чумакова РАН. Она стала третьей вакциной, разрешенной к широкому применению в нашей стране после “Спутника V” от НИЦ имени Гамалеи и “ЭпиВакКороны”, разработанной ГНЦ “Вектор”.

Какой бы вакциной не привился Станислав Черчесов – брешей в обороне организма не будет. Фото: Сергей Бобылев / ТАСС
Таким образом, в нашей стране есть уже три вакцины, сделанные на разных технологических платформах, и врачи смогут подобрать своим пациентам для прививки наиболее подходящую.
Ограничения могут возникать, например, если у человека есть аллергия на какой-либо из компонентов вакцины – в этом случае его прививают другим препаратом.
Зарегистрированная третьей “КовиВак” – вакцина “мягкого” действия, она производится по классической технологии. Мы внимательно изучили данные о всех трех вакцинах, чтобы их можно было сравнить.
Гам-Ковид-Вак (торговая марка “Спутник V”)
Зарегистрирована в России и более чем в 30 странах мира, подана заявка на регистрацию в ЕС, подана заявка на одобрение ВОЗ.
Это генно-инженерная векторная – на основе двух штаммов живых аденовирусов человека.
Вводится двукратно с интервалом 3 недели.
Эффективность составляет 91,4%, против тяжелого течения заболевания – 100%.
Ожидается, что иммунитет формируется на два года (на 9 месяцев – уже доказано).
У привитых может наблюдаться гриппоподобный синдром – повышение температуры (иногда до 38-39 градусов), мышечные и суставные боли, слабость, головная боль. При необходимости рекомендуется принимать жаропонижающие средства. Обычно симптомы проходят в течение 1-2 дней. Реже отмечаются тошнота, диспепсия, снижение аппетита, иногда – увеличение регионарных лимфоузлов.

Массовая вакцинация “Спутником V”началась в январе. Фото: Александр Демьянчук / ТАСС
Кому рекомендована, противопоказания, особенности
Применяют у взрослых 18-60 лет, также разрешено применение в возрасте 60+.
Противопоказана беременным и кормящим, планируются исследования на детях до 18 лет.
Нельзя применять при гиперчувствительности к какому-либо компоненту вакцины; тяжелых аллергических реакциях в анамнезе; острых инфекционных заболеваниях, обострении хронических недугов. Прививку можно сделать через 2-4 недели после выздоровления или ремиссии. При нетяжелых ОРВИ – после нормализации температуры.
При тяжелых осложнениях после введения первой дозы (анафилактический шок, судорожный синдром, температура выше 40 С и т.д.) введение второго компонента также запрещается.
С осторожностью можно применять при хронических заболеваниях печени и почек, сахарном диабете, тяжелых заболеваниях системы кроветворения, эпилепсии, инсультах и других заболеваниях ЦНС, инфарктах миокарда в анамнезе, ИШМ, первичных и вторичных иммунодефицитах, аутоиммунных заболеваниях, заболеваниях легких, астме и ХОБЛ.
“ЭпиВакКорона”
Зарегистрирована в России и Туркменистане.
Это генно-инженерная пептидная вакцина – на основе искусственных пептидов, копирующих фрагменты коронавируса.
Вводится двукратно внутримышечно с интервалом в 2-3 недели. Иммунологическая эффективность 100%. Иммунная защита, ожидается, будет действовать не менее года.
Сильных нежелательных явлений не выявлено, у немногих отмечена боль в месте укола и повышение температуры до 38,5.

“ЭпиВакКорона” стала второй, зарегистрированной в России. Фото: Пресс-служба Роспотребнадзора / ТАСС
Кому рекомендована, противопоказания, особенности
Применяют у взрослых 18-60 лет, ожидается допуск и 60+.
Противопоказана беременным и кормящим, планируются исследования на детях до 18 лет.
Запрещено делать прививку при гиперчувствительности к компонентам препарата (гидроокиси алюминия и др.); при тяжелых формах аллергии; первичном иммунодефиците, новообразованиях, поствакцинальных осложнениях при предыдущем введении вакцины; острых инфекционных и неинфекционных заболеваниях, обострении хронических заболеваний. Прививку можно делать не ранее чем через месяц после выздоровления или ремиссии. При нетяжелых ОРВИ вакцинацию проводят после нормализации температуры.
“КовиВак”
Зарегистрирована Минздравом России 20 февраля 2021 года, планируется проведение процедуры одобрения ВОЗ, регистрация в зарубежных странах.
Тип вакцины и способ введения
Цельновирионная инактивированная – на основе “убитого” целого коронавируса. Это классический тип вакцин, масштабно производимых и используемых еще с прошлого века.
Вводится дважды внутримышечно с интервалом две недели.

“КовиВак” – это классика вакцинопрофилактики. Фото: РИА Новости www.ria.ru
Эффективность и побочные проявления
Иммунологическая эффективность составляет 85%. Сроки действия иммунитета будут объявлены после окончания клинических исследований.
Серьезных нежелательных явлений после вакцинации не выявлено. В редких случаях отмечалась легкая боль и уплотнение в месте укола. Головная боль и легкое повышение температуры были у единичных участников.
Кому рекомендована, противопоказания, особенности
Применяют у взрослых 18-60 лет.
Противопоказана беременным, кормящим и детям, так как исследования на этих группах не проводились. Также не применяют у людей, у которых наблюдались тяжелые поствакцинальные осложнения на любые предыдущие вакцинации, а также людям с тяжелыми аллергиями.
Временно противопоказана: при острых лихорадочных состояниях, острых инфекционных и обострении хронических заболеваний. Прививку делают через 2-4 недели после выздоровления.
Допускается возможность вакцинации при хронических заболеваниях почек, печени, нейроэндокринной системы, тяжелых заболеваниях кроветворения, аутоиммунных, аллергических заболеваниях, бронхиальной астме и др. Состояние пациента и возможность прививки с учетом фактора польза-риск оценивает лечащий врач.
Источник
Ревакцинация — термин, который люди часто слышат. Особенно часто с ним сталкиваются молодые родители, которые проходят со своими детьми полный курс постановки прививок. При этом не всегда и всем понятно, что имеется в виду под постановкой прививки в первый раз, а что считается ревакцинацией. Ведь некоторые препараты требуют введения с периодичностью раз в несколько лет — немудрено тут запутаться.
О том, что собой представляет ревакцинация, зачем она нужна, какие есть рекомендуемые промежутки при разных инфекциях, АиФ.ru рассказала врач-терапевт, эндокринолог, кардиолог Татьяна Романенко.
Азы вакцинации
Сегодня про вакцинацию говорить и легко, и сложно одновременно, отмечает Татьяна Романенко.
«Это метод индивидуальной или массовой защиты населения от инфекционных заболеваний путем создания или усиления искусственного иммунитета при помощи вакцин. Вакцинация — это самое эффективное и экономически выгодное средство защиты против инфекционных болезней, известное современной медицине», — отмечает терапевт.

Основной принцип ее, отмечает Татьяна Романенко, это введение в организм вакцинированного «ослабленного или убитого» возбудителя (вирусного или бактериального агента) или искусственно синтезированного белка/антигена, который идентичен белку/антигену инфекционного агента с целью стимуляции продукции антител для борьбы с возбудителем заболевания. При этом вакцинация может быть как однократной, так и многократной. Кратность указывает на то, сколько раз необходимо человеку получить вакцину для формирования стойкого иммунитета.
Прививки ставят от разных возбудителей. К их числу относят разнообразные вирусы — COVID, возбудители кори, краснухи, паротита, полиомиелита, гепатита В; бактерии — возбудители туберкулеха, дифтерии, коклюша, столбняка, гемофильной инфекции. «По итогам образуются антитела, значит, защита сформирована. И возникает другой вопрос — что дальше? Тут стоит понимать, что со временем „патроны“ (антитела) заканчиваются. И это никого не должно удивлять. А для решения данной проблемы как раз и существует ревакцинация», — говорит Татьяна Романенко.
И стоит полностью соблюдать все графики, так как чем больше людей имеют иммунитет к той или иной болезни, тем меньше вероятность у остальных, кто не иммунизирован, заболеть, тем меньше и риск развития эпидемии. А значит, соблюдение графика вакцинации и ревакцинации — это забота о близких. «Для сохранения эпидемического благополучия требуется охват прививками не менее 95% населения», — подчеркивает терапевт.
Суть ревакцинации
«Ревакцинация — это повторное введение вакцины, чтобы иммунитет лучше „запомнил“ инфекцию и обеспечил эффективную защиту от заболевания. Поэтому нужна повторная прививка, которая позволит обновить и усилить защитные свойства организма», — отмечает Татьяна Романенко.

Если говорить научно, поясняет Татьяна Романенко, то под ревакцинацией понимают мероприятие, направленное на поддержание поствакицнального иммунитета, выработанного предыдущими вакцинациями. Обычно она проводится через несколько лет после основной вакцинации.
«Существует календарь прививок, который определяет сроки. Взрослым делают прививки, которые входят в утвержденный Министерством здравоохранения календарь вакцинации (от столбняка и дифтерии), пропущенные в детстве или те, которые не входят в список обязательных прививок, но рекомендованы организациями здравоохранения (например, вакцинация от гепатита A после контакта с инфицированным пациентом или перед поездкой в другую страну)», — отмечает Татьяна Романенко.
Ревакцинация и вакцинация от разных инфекций
Против дифтерии и столбняка. Для иммунизации взрослых, так же как и детей старшего возраста, применяется ослабленный дифтерийно-столбнячный анатоксин — АДС-м. Чтобы сохранить иммунитет, прививки взрослым должны проводиться каждые десять лет (без ограничения возраста), говорит Татьяна Романенко.
Прививки против гепатита В проводят непривитым взрослым до 55 лет. Массовая иммунизация населения (детей и взрослых) против гепатита В началась с 2006 года, и многие взрослые до сих пор остаются непривитыми. Особенно актуальны прививки против гепатита В для лиц отдельных профессий, прежде всего медицинских работников, имеющих контакт с кровью, подчеркивает терапевт.
Прививки против кори. Они сегодня имеют особую актуальность из-за возникающих по миру вспышек инфекции. Взрослых, не болевших корью ранее, не привитых или привитых против кори однократно, прививают в возрасте до 35 лет. До 55 лет включительно прививают взрослых, относящихся к группам риска (медицинские работники, работники образовательных организаций и пр.). После двукратного введения вакцины, так же как и после переболевания корью, формируется стойкий длительный иммунитет к этой инфекции, говорит Татьяна Романенко.
«Иммунизация по эпидемическим показаниям проводится лицам, имевшим контакт с больным корью (или при подозрении на заболевание), не болевшим корью ранее, непривитым, привитым однократно, без ограничения возраста. Иммунизация против кори по эпидемическим показаниям проводится как можно быстрее — в первые 72 часа с момента контакта с больным», — подчеркивает терапевт.
Прививки против краснухи. Взрослых (только девушек или женщин до 25 лет включительно), не болевших краснухой ранее, не привитых или привитых однократно, иммунизируют против краснухи двукратно.
Прививки против пневмококковой инфекции также имеют особую важность и актуальность сегодня. Они показаны взрослым, особенно пожилым (после 65 лет), имеющим любые хронические заболевания, особенно угнетающие иммунитет (сахарный диабет, заболевания крови, болезни печени, ВИЧ-инфекция и др.). Для лиц более молодого возраста эта прививка также актуальна, особенно для лиц определенных профессий (медицинских работников, работников образования, торговли, транспорта), то есть тех, чья профессия связана с широким кругом общения, отмечает Татьяна Романенко.
Прививки против гепатита А. Такие вакцины рекомендованы лицам, проживающим в регионах, неблагополучных по заболеваемости гепатитом А, а также лицам, подверженным профессиональному риску заражения (медицинским работникам, работникам сферы обслуживания населения, занятым на предприятиях пищевой промышленности, а также обслуживающим водопроводные и канализационные сооружения), путешественникам, отбывающим в страны с высокой заболеваемостью и низким уровнем гигиены, военнослужащим, беженцам. Прививки проводятся двукратно с интервалом 6–12 месяцев.
Прививки по эпидпоказаниям
Прививки против клещевого энцефалита. Проводят населению, проживающему на эндемичных по этому заболеванию.
Прививки против менингококковой инфекции, эпидемического паротита, ветряной оспы, брюшного тифа, холеры.
На эндемичных территориях населению или отдельным группам риска также могут проводиться прививки против туляремии, лептоспироза, чумы, бруцеллеза, бешенства, сибирской язвы, лихорадки Ку, желтой лихорадки (при выезде в страны, где эта инфекция регистрируется), говорит терапевт.

Можно ли ставить вместе?
Возникает и вопрос, можно ли ставить несколько прививок одновременно. «Одновременное введение нескольких вакцин в большинстве случаев является безопасным, эффективным и регламентировано Национальным календарем прививок. В настоящее время нет каких-либо противопоказаний к одновременному введению нескольких вакцин. Исключение составляет вакцинация против туберкулеза вакциной БЦЖ — одновременно с ней другие прививки не проводятся», — говорит Татьяна Романенко.
Источник
