Прививки в ссср эксперимент

Их исследования используют для борьбы с коронавирусом: Как пара вирусологов экспериментировала на своих детях
Институт полиомиелита и вирусных энцефалитов им. М.П.Чумакова Академии медицинских наук СССР (ныне Российской академии наук). Марина Ворошилова, член-корреспондент АМН СССР в лаборатории биохимии вирусов.
РИА-Новости
Оригинал на сайте The New York Times
Для мальчиков это было просто сладкое лакомство. Но для их родителей, видных ученых-медиков, произошедшее в тот день в 1959 году в их московской квартире было жизненно важным экспериментом, способным спасти бесчисленное множество людей. И подопытными кроликами они сделали своих собственных детей.
“Мы как бы выстроились в шеренгу”, — вспоминает доктор Петр Чумаков, которому в то время было семь лет. — И каждому из нас родители положили в рот по кусочку сахара с ослабленным вирусом полиомиелита. Это была одна из первых вакцин против страшной болезни. Я ел ее из рук своей матери”.
Сегодня эта самая вакцина вновь привлекает к себе внимание ученых, в том числе, этих братьев, которые стали вирусологами. Она может стать оружием против нового коронавируса, о чем свидетельствуют, в частности, данные исследований их матери доктора Марины Ворошиловой.
Доктор Ворошилова установила, что живая полиомиелитная вакцина имеет неожиданный положительный эффект, который, как оказалось, весьма актуален для нынешней пандемии. Получавшие эту вакцину люди в течение месяца и более не болели другими вирусными заболеваниями. Она решила давать полиовакцину своим сыновьям каждую осень.
Сейчас некоторые ученые из ряда стран проявляют неподдельный интерес к применению существующих вакцин в других целях. Одна из них — с живым полиовирусом, а вторая — от туберкулеза. Они хотят понять, не повысят ли эти вакцины сопротивляемость организма коронавирусу хотя бы временно. Среди этих ученых есть и русские вирусологи, использующие многолетний опыт изучения вакцин и знания тех исследователей, которые, не страшась насмешек и обвинений в безумии, экспериментировали на себе.
Эксперты считают, что к этой идее надо относиться с большой осторожностью — как и ко многим другим предложениям по борьбе с пандемией.
“Будет гораздо лучше, если мы получим вакцину, дающую специфический иммунитет”, — сказал в интервью по телефону доктор Пол Оффит (Paul A. Offit), работающий профессором на медицинском факультете им. Перельмана Пенсильванского университета, и в соавторстве изобретший вакцину против ротавируса. Все преимущества перепрофилированной вакцины, добавил он, недолговечны и неполноценны по сравнению со специально созданной вакциной.
Однако доктор Роберт Галло (Robert Gallo), ставший одним из главных сторонников проверки полиовакцины на предмет борьбы с коронавирусом, сказал, что перенацеливание вакцин является “одной из самых популярных областей иммунологии”. Доктор Галло, являющийся директором Института вирусологии человека при медицинском факультете Мэрилендского университета, заявил, что даже если ослабленный полиовирус даст иммунитет всего на месяц, это “поможет преодолеть кризис и спасти множество жизней”.
Но на этом пути есть и риски.
Живую вакцину от вируса полиомиелита принимают миллиарды людей, и это привело почти к полной ликвидации данной болезни. Но в очень редких случаях используемый в вакцине ослабленный вирус может мутировать, принимая более опасную форму. Он вызывает полиомиелит и заражает других людей. Риск паралича составляет один на 2,7 миллиона вакцинаций.
По этой причине государственные органы здравоохранения заявляют, что когда тот или иной регион искоренит возникающий естественным путем полиомиелит, ему следует отказаться от регулярного применения оральной вакцины, как это сделали США 20 лет тому назад.
В этом месяце Национальный институт аллергических и инфекционных болезней отложил исследование, которое запланировал институт доктора Галло, клиника Кливленда, Университет Буффало и Комплексный онкологический центр Розуэлл-Парк, чтобы на медиках протестировать эффективность живой полиовакцины против коронавируса. Институт в качестве причины назвал небезопасность такого исследования, отметив, что полиовирус может попасть в водопровод и заразить других людей. Об этом рассказали ученые, знакомые с планом исследования. Пресс-секретарь Национального института аллергических и инфекционных болезней от комментариев отказался.
Но другие страны идут вперед. Испытания противополиомиелитной вакцины начались в России, и планируются в Иране и Гвинее-Бисау.
Специфическая вакцина от коронавируса должна готовить иммунную систему к борьбе именно с этим вирусом. В настоящее время в мире разрабатывается более 125 возможных вариантов.
В перепрофилированной вакцине, в отличие от специфической, используются живые, но ослабленные вирусы или бактерии, которые стимулируют врожденную иммунную систему на борьбу с патогенами в целом, по крайней мере, временно.
В первой полиовакцине, созданной американцем Джонасом Солком (Jonas Salk), использовался “неактивированный” вирус, то есть, частицы убитого вируса. Прививку надо было делать инъекционно, а это препятствовало иммунизации в бедных странах.
Когда такую вакцину стали широко внедрять в 1955 году, доктор Альберт Сейбин (Albert Sabin) испытывал принимаемую орально вакцину, в которой применялся живой, но ослабленный полиовирус. Однако в США, где уже широко использовалась вакцина Солка, власти не желали идти на риск и проводить испытания с живым вирусом.
Доктор Сейбин передал три штамма своего ослабленного вируса семейной паре советских вирусологов — основателю Института полиомиелита и вирусных энцефалитов Михаилу Чумакову (сейчас этот институт носит его имя) и Марине Ворошиловой.
Доктор Чумаков привил себя, но это лекарство предназначалось в основном для детей, и проверять его надо было на детях. Поэтому он вместе с женой дали вакцину своим сыновьям, а также племянникам и племянницам.

Михаил Чумаков и Марина Ворошилова и их дети Петр, Константин, Илья
Фото из архива
Этот эксперимент позволил Чумакову убедить высокопоставленного советского руководителя Анастаса Микояна расширить испытания. В итоге это привело к массовому производству оральной полиомиелитной вакцины, которая используется во всем мире. Соединенные Штаты начали оральную вакцинацию от полиомиелита в 1961 году, когда безопасность вакцины была доказана в СССР.
“Кому-то надо быть первым, — рассказал в интервью доктор Петр Чумаков. — Я никогда не возмущался. Я думаю, это очень хорошо, когда у тебя такой отец, который полностью уверен в правильности своих действий, уверен в том, что не причинит вреда своим детям”.
По его словам, мать с еще большим энтузиазмом отнеслась к проверке вакцины на мальчиках.
“Она была абсолютно уверена, что бояться нечего”, — сказал Чумаков.
То, что много лет назад заметила Ворошилова, вызвало новый интерес к оральной вакцине.
Обычно в организме здорового ребенка имеется более десятка респираторных вирусов, которые не вызывают никаких заболеваний или делают это очень редко. Но сделав детям прививки от полиомиелита, она не смогла найти у них ни один такой вирус.
В период с 1968 по 1975 год в Советском Союзе под руководством Ворошиловой было проведено масштабное исследование с привлечением 320 000 человек. Ученые выяснили, что у людей, прошедших вакцинацию, в том числе, от полиомиелита, снижается смертность от гриппа.
Ворошилова получила признание в СССР за то, что продемонстрировала связь между вакцинацией и общей защитой от вирусных заболеваний, которая стимулируется иммунной системой.
Работа Ворошиловой и Чумакова определенно повлияла на склад ума и на здоровье их сыновей. Все они не только стали вирусологами, но и занялись испытаниями на себе.
Сегодня Петр Чумаков является ведущим ученым в Институте молекулярной биологии им. Энгельгардта Российской академии наук и соучредителем кливлендской компании, которая занимается лечением рака вирусами. Он создал около 25 вирусов для борьбы с опухолями. По его словам, все эти вирусы он испытал на себе.
Сейчас он принимает выращенную в своей лаборатории противополиомиелитную вакцину как возможное средство защиты от коронавируса.
Молекулярный биолог Илья Чумаков занимается секвенированием генома человека во Франции.
Алексей Чумаков, которые еще не родился, когда родители экспериментировали на братьях, большую часть своей карьеры проработал в Лос-Анджелесе в медицинской центре Сидарс-Синай, занимаясь онкологическими исследованиями. Работая в Москве, он создал вакцину от гепатита Е, которую сначала проверил на себе.
“Это старая традиция, — сказал Чумаков. — Инженер должен стоять под мостом, когда по нему везут первый тяжелый груз”.
Доктор Константин Чумаков работает заместителем директора Офиса по изучению и анализу вакцин Управления США по санитарному надзору за качеством пищевых продуктов и медикаментов, которое будет участвовать в утверждении вакцин против коронавируса для применения в Америке. Недавно он в соавторстве с доктором Галло и другими учеными написал в журнале “Сайнс” статью в поддержку исследований по перепрофилированию существующих вакцин.
Давая интервью, Константин Чумаков сказал, что не помнит, как ел кусочки сахара в 1959 году, потому что ему было всего пять лет. Однако он одобряет эксперимент своих родителей, называя это шагом к спасению бесчисленного количества детей от паралича.
“Они поступили правильно, — сказал Чумаков. — А сейчас наверняка зазвучали бы вопросы типа “Есть ли у вас разрешение от комиссии по этике?”
Эндрю Крамер
Перевод ИноСМИ.
Редакция может не соглашаться с мнением автора. Если вы хотите написать в рубрику “Мнение”, ознакомьтесь с правилами публикаций и пишите на blog@112.ua.
Источник
Средства от полиомиелита не существует. Полиомиелит можно предотвратить только с помощью иммунизации. Существует безопасная и эффективная вакцина от полиомиелита — оральная полиовакцина (ОПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно. В СССР обязательная прививка была введена в 1960—1961 годах.
Прививка от оспы
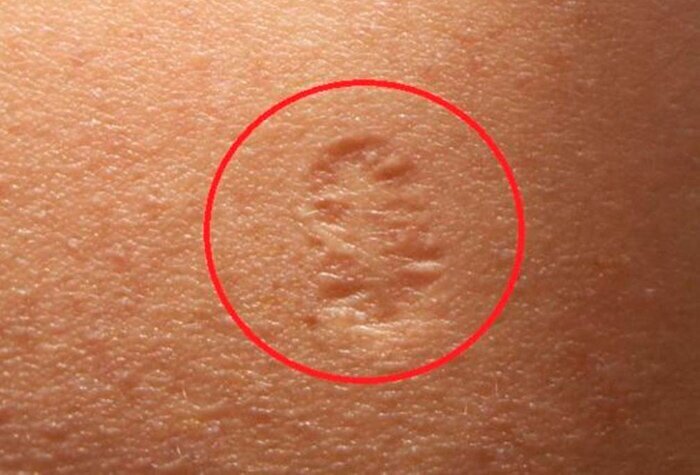
Именно шрам после прививки от оспы и объединяет людей, родившихся до 1980 года — после прививку отменили, в связи с полной победой над оспой во всем мире.
Натуральная или черная оспа — высокозаразная вирусная инфекция, особо опасная болезнь, характеризуется тяжелым течением. В 1958 году на XI сессии Всемирной ассамблеи здравоохранения было принято внесенное советской делегацией предложение о ликвидации оспы во всем мире. И путем проведения повальной вакцинации оспа была побеждена.
Прививка от оспы провоцирует возникновение шрама на коже, избежать этого нельзя. Из-за технологии вакцинации (иглой с 2 зубцами или оспопрививательным пером) и состава сыворотки шрам остается диаметром около 1 сантиметра. Летом 1978 года был зафиксирован самый последний известный случай оспы[en], который унес жизнь 40-летней Дженет Паркер, медицинского фотографа.
Прививка против столбняка

Обязательная прививка детей, включая старшеклассников, от столбняка была введена в 1967 году. Столбняк — это очень тяжелая и опасная болезнь. Даже когда лечение проводится своевременно, смертность составляет до 70% от числа заболевших.
Болезнь относят к инфекционным, ее возбудитель — палочка Clostridium tetani. Имеет острый характер протекания, в большей степени удар наносится по нервной системе. Столбнячная палочка, вернее ее споры, распространены в почве, в самой обыкновенной пыли, в морской и пресной воде. Наиболее часто они встречаются в хорошо удобренной и сырой лесной земле.
Благодаря такой распространенности столбняк имеет высокую степень опасности. Методы специфической профилактики столбняка у детей и взрослых включают в себя плановую поэтапную вакцинацию детей, которым вводят вакцину АКДС, затем каждые десять лет производится ревакцинация.
Прививка против кори
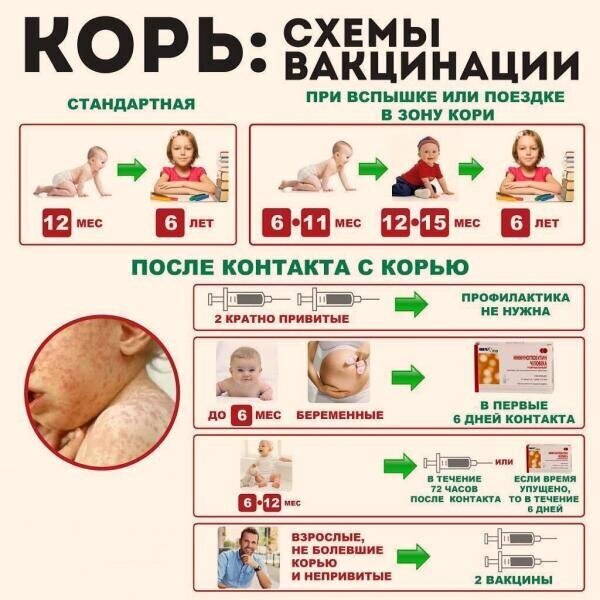
С 1968—1973 вводится массовая кампания по вакцинации против кори; с 1973 г. — плановая прививка от кори в первый год жизни.
Корь — это заболевание, вызываемое вирусом и проявляющееся в виде воспаления горла, глаз, насморка, кашля, температуры и сыпи по всему телу. Заболевание может привести к тяжелым осложнениям дыхательных путей и поражению мозга. Вакцина против кори содержит ослабленный вирус и вводится в виде подкожной инъекции.
Вакцина вводится в виде комбинированного раствора от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) или как комбинированного раствора от кори, свинки и краснухи.
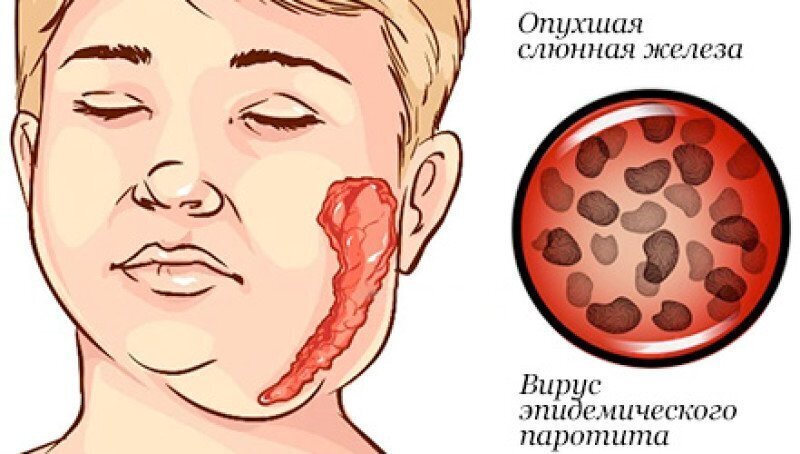
Прививка от эпидемического паротита (свинки)

В 1980 году введение обязательной прививки от эпидемического паротита (свинки). Свинка — острое системное вирусное заболевание, которое обычно вызывает болезненное увеличение слюнных желез, как правило, околоушных. Осложнения могут включать орхит, менингоэнцефалит и панкреатит. Болезнь наиболее опасна у мальчиков в период полового созревания, в связи с возможным поражением яичек.
Прививка предоставляется в виде совмещенной вакцины от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) — MMRV, или в виде совмещенной вакцины от кори, свинки и краснухи — MMR.
Обязательная прививка от краснухи, кори и гепатита B
Следующая «порция» обязательных прививок была введена лишь в 1998 году — двукратная прививка от краснухи, повторная прививка от кори и прививка от гепатита B Как правило, вакцину против вируса гепатита B вводят новорожденным и взрослым по схеме двух, трех или четырех доз. Минимального возраста для прививки не существует.
Самая частая схема включает три инъекции в течение нескольких месяцев. Вторую инъекцию следует сделать не ранее, чем через один месяц после первой, последнюю инъекцию следует ввести, по крайней мере, через два месяца после второй, но не ранее чем через четыре месяца после первой.
В настоящее время на территории РФ известны шесть вакцин против гепатита B, которые выпускаются разными производителями с использованием технологии генной модификации рекомбинантной ДНК в клетках дрожжевого микроорганизма, называемые генно-инженерными вакцинами
С 2006 введена ежегодная прививка от гриппа детям, посещающим дошкольные учреждения и начальную школу, с 2007 г. — всем ученикам школ, с 2011 г. — всем детям старше 6 месяцев.

С 2014 введена прививка от пневмококковой инфекции, начиная с первого года жизни
И последнее — американские ученые провели исследование о влиянии прививки БЦЖ на коронавирус (ссылка на исследование)
Американские эпидемиологи нашли связь между смертностью от COVID-19 в разных странах и тем, как давно и насколько широко в них применяли предназначенную для борьбы с туберкулезом вакцину БЦЖ. Они обнаружили, что вакцинация БЦЖ снизила уровень заражения вирусом.
По словам ученых: «Страны, в которых универсальная вакцинация с помощью БЦЖ не была принята, в том числе Италия, Нидерланды и США, сильнее всего пострадали от COVID-19»
Смотрите также — Как в СССР побеждали смертоносные эпидемии
Понравилось? Хотите быть в курсе обновлений? Подписывайтесь на наш Twitter, страницу в Facebook или канал в Telegram.
Источник
Источник
АиФ Здоровье №17. В школу без стресса 08/09/2020
Как создавали вакцину от полиомиелита? Почему в разгар холодной войны СССР и США пришлось стать союзниками в борьбе с болезнью?
Наш эксперт – ведущий цикла программ «Эпидемия» на телеканале «Доктор» Евгений Паперный.
В подавляющем большинстве случаев вирус полиомиелита вызывает лишь лёгкое недомогание. Но в двух случаях из ста возникают паралич, пожизненная хромота, в худшем случае – мучительная смерть.
Калечащий вирус
Инфекция попадает в организм через рот. Если иммунитет сильный, зараза быстро капитулирует. Если же нет – проникает в кровь и добирается до нервных клеток головного и спинного мозга. 25% убитых нейронов спинного мозга – и у больного развивается парез – частичная утрата двигательной функции. 75% – это уже паралич. После гибели нейронов мышцы конечностей (чаще ног) атрофируются. Из-за этого не растут кости, а суставы неравномерно растягиваются и искривляются.
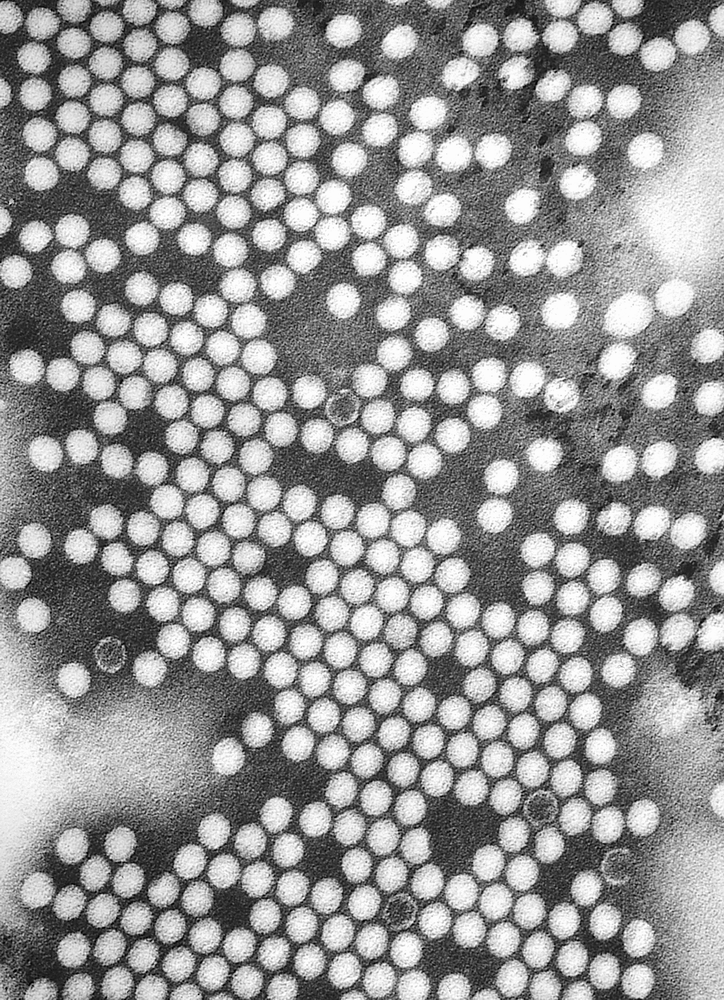
Электронная микрофотография вируса полиомиелита. Фото: Public Domain
В 1890 году шведский педиатр Карл Оскар Медин открыл инфекционную природу полиомиелита, но не смог найти виновника заражения. Спустя 19 лет это сделали Карл Ландштейнер и Эрвин Поппер. Они доказали: возбудитель полиомиелита – вирус из семейства пикорнавирусов.
Враги и союзники
Лето 1921 года. В США – бедствие национального масштаба. На востоке страны в течение трёх месяцев от вспышки полиомиелита погибают две тысячи человек, большинство из которых – дети. Семь тысяч больных остаются парализованными. Пик эпидемии в США – 1952 год. 58 тысяч заболевших! 10% из них, в основном дети, умерли от осложнений – пневмонии и паралича дыхательной мускулатуры.
В СССР эпидемия полиомиелита началась на 30 лет позже. Проблема профилактики болезни была быстро возведена в ранг важнейших государственных задач. В Москве работу над созданием вакцины возглавил Михаил Чумаков – директор нового института полиомиелита. В Ленинграде этим занялся отдел вирусологии Института экспериментальной медицины во главе с академиком Анатолием Смородинцевым. Но советские учёные получили помощь, откуда не ожидали, – из США. В 1953 году американский вирусолог Джонас Солк представил миру первую «убитую», то есть инактивированную, вакцину. Её основой был полиовирус, выращенный в почечной ткани африканских мартышек и химически «выключенный» формалином.
Массовая вакцинация в Америке началась в апреле 54-го. И закончилась грандиозным скандалом. Сотни привитых детей заразились полиомиелитом. Служба здравоохранения США провела расследование и выяснила, что некоторые партии вакцин содержали живой, а не нейтрализованный вирус. Очевидно, производители нарушили технологию. В этот момент ещё один американский вирусолог – Альберт Сейбин – рискнул представить новый тип поливакцины – живой! Он был убеждён: живая пероральная вакцина будет вырабатывать более надёжный иммунитет. Но шансов провести испытания, а уж тем более вакцинацию, в США после скандала с «убитой» вакциной не было. И тогда Альберт Сейбин принимает историческое решение. В разгар холодной войны учёный передаёт все свои наработки советским коллегам – М. Чумакову и А. Смородинцеву. Наука оказалась выше политики. В Ленинградском институте экспериментальной медицины и Московском НИИ полиомиелита закипела работа. Осенью 1956 года начались первые испытания.

Фото: Flickr.com
Испытано на внучке
Во время испытаний новой вакцины учёные отдела вирусологии Ленинградского института экспериментальной медицины идут на риск: выпивают по стакану воды, в которой разведён «укрощённый» штамм болезни. Рискованный эксперимент проходит успешно, но для завершающего этапа испытаний нужен не взрослый, а ребёнок – здоровый и не имеющий иммунитета к опасной болезни.
Найти родителей, которые добровольно согласятся привить своё чадо живой экспериментальной вакциной, было невозможно. И тогда академик Анатолий Смородинцев приносит готовый препарат к себе домой. За ужином капает его на печенье и угощает им шестилетнюю внучку Лену… Начинаются напряжённые дни ожидания. Ежедневно девочку осматривают несколько врачей: измеряют температуру, проверяют рефлексы, проводят анализы… Через две недели в крови Лены появляются антитела! Она защищена! Этот день становится праздником для деда Лены, всех его коллег и, конечно, «отца» живой вакцины – Альберта Сейбина. К 1963 году вместо десятков тысяч заболевших в СССР регистрируют лишь несколько сотен случаев заражения. Эпидемия идёт на спад. С середины 60-х советская живая вакцина пошла на экспорт.

Институт полиомиелита и вирусных энцефалитов АМН СССР (ныне – имени М.П.Чумакова РАН). Изготовление вакцины от полиомиелита в условиях полной стерильности. 1963 г. Фото: РИА Новости/ Лев Устинов
Прививка по-новому
Спустя полвека Всемирная организация здравоохранения всё же предприняла шаги по переходу от живой вакцины к вакцине «убитой». На то есть ряд причин. Во-первых, массовой заболеваемости давно нет. Во-вторых, живой вирус, хоть и ослаблен, ещё два месяца способен выделяться в окружающую среду и заражать непривитых людей. В итоге вирус мутирует, возникают новые штаммы, способные вызвать заболевание в опасной форме. Первая российская инактивированная вакцина от полиомиелита выпускается биотехнологическим комплексом в Кировской области. Она представляет собой суспензию «убитых» вирусов полиомиелита и эффективна сразу против трёх типов возбудителя. Её можно совмещать с любыми прививками Национального календаря, за исключением противотуберкулёзной, БЦЖ. Так как в составе препарата нет живого вируса, им можно прививать ослабленных детей, беременных и кормящих женщин и даже пациентов с иммунодефицитом.

Имеются противопоказания. Обязательно проконсультируйтесь с врачом.
Оставить
комментарий (1)
Источник
