Процент смертей от прививок
Еще пару сотен лет назад многие люди были уверены, что если разогнать человеческое тело выше 30 км/ч, то человек сойдет с ума. Еще лечили ртутью. Сегодня очень распространен отказ от вакцинации от серии страшных болезней.
Мы собрали убедительные факты в инфографическом виде, доказывающие, что делать прививки – значит, пользуясь достижениями медицины, спасать жизни.
По подсчетам ученых благодаря вакцинации ежегодно мы спасаем около 3 млн жизней. Еще от 1 до 3 млн жизней в год могли бы быть сохранены только благодаря вакцине от малярии.
Экономический эффект от вакцинации: каждый $1 потраченный на вакцину сохраняет около $18,4 которые могли быть потрачены на медицинские услуги или $42 млрд в год только в США.

Благодаря вакцинации полностью исчез полиомиелит (везде, кроме трех стран: Афганистан, Нигерия, Пакистан). На самом деле есть еще и в Индии.
1,5 млн детей умирают в мире в год от болезней, от которых есть вакцины.
99% детей в США получили хотя бы 1 прививку.

Среднегодовая заболеваемость до вакцинации в XX веке (кол-во случаев в год – в шприцах слева) против ежегодного количества случаев после введения всеобщей вакцинации (2010 г, США).
Сверху вниз перечислены болезни и процент снижения заболеваемости благодаря вакцинации: дифтерия (-100%), гемофилия (-99%), гепатит А (-91%), гепатит B (-86%), корь (-99%), свинка (-99%), коклюш (-89%), пневмококовая инфекция (-74%), полиомиелит (-100%), краснуха (-99%), врожденная краснуха (-99%), оспа (-100%) столбняк (-99%), ветряная оспа (-89%).

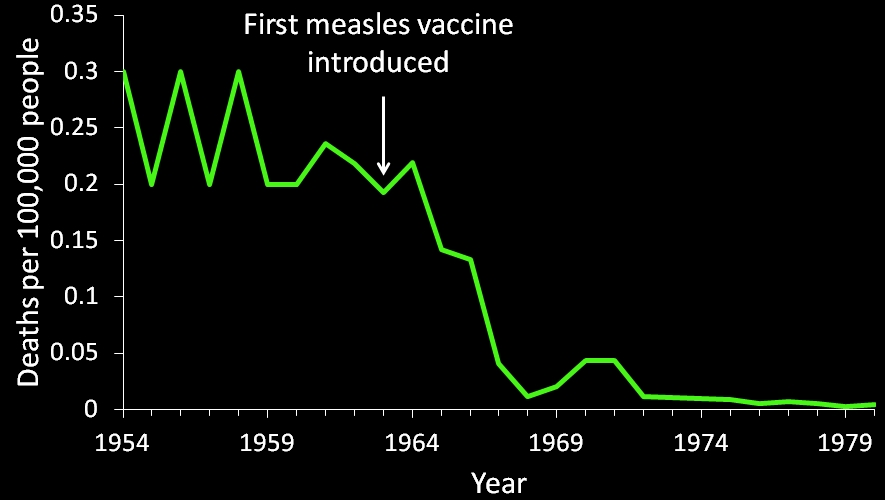
Как снизилась смертность от кори (смертей на 100 000 чел по вертикали) после изобретения вакцины от кори (указано стрелочкой):
Сколько будет предотвращено болезней и спасено жизней благодаря вакцинации в 2011-2020 годах только от трех распространенных болезней: гемофилия (HIB), пневмококковая инфекция (Pneumococcal) и ротавирус (Rotavirus).
Слева: 102 млн случаев различных болезней и 3.7 млн смертей будет предотвращено.

Статистика по вакцинации от папиломавируса.
В США сделано 35 млн прививок от папилломавируса.
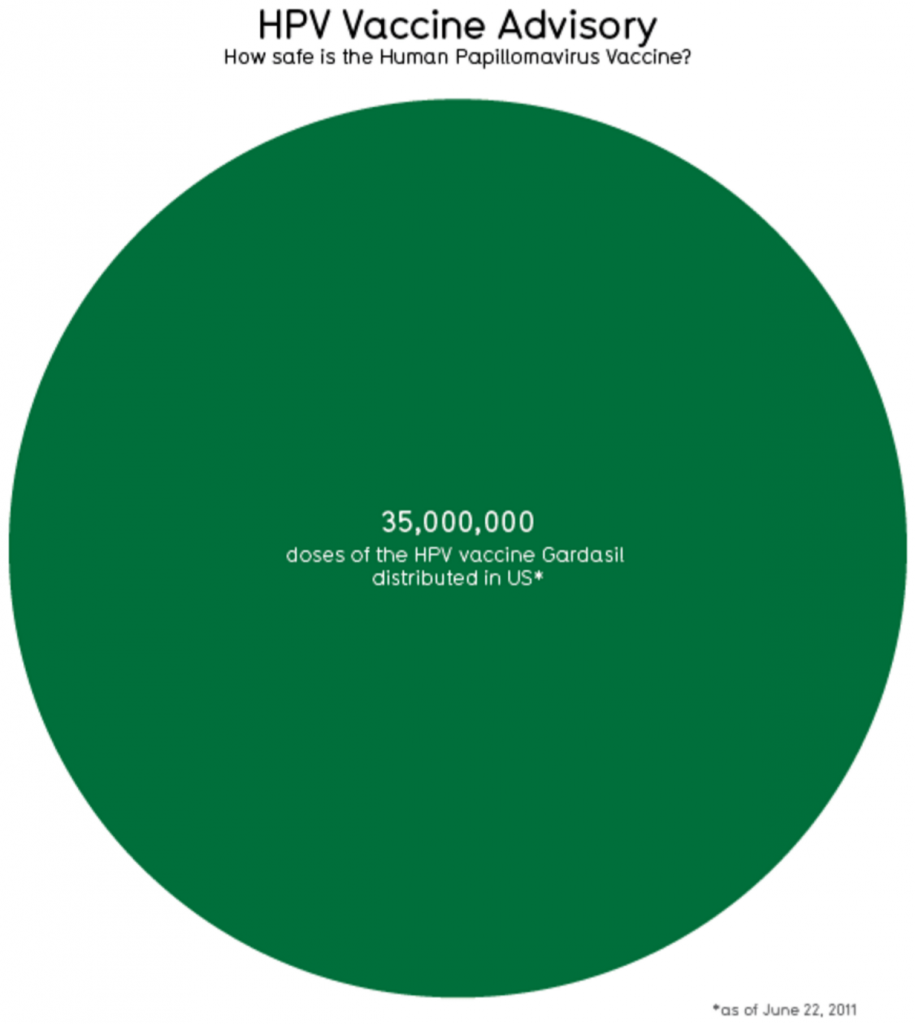
из этих 35 млн людей:
– страдавших побочными эффектами: 18 727 случаев (слабость, обморок, головокружение, тошнота, головные боли, жар, воспаление места инъекции)
– серьезные побочные эффекты (потребовалась госпитализация): 1498 случаев
– смерть в течение года после вакцинации: 68 человек (из них – ни одного случая, связанного с причинами смерти от последствий вакцинации).

А теперь посмотрим, какой эффект на спасение жизней дает эта вакцина.
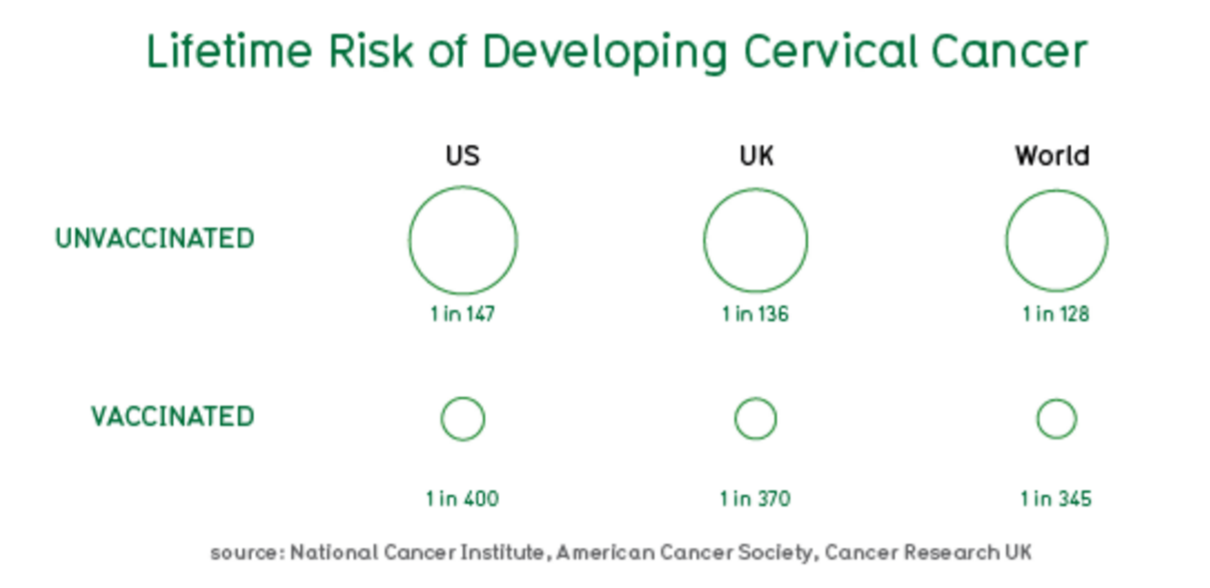
Снижение риска развития рака шейки матки за весь период жизни: без вакцины (верхний ряд – 1 из 128-147 случаев) и с вакциной (1 из 345-400 случаев).

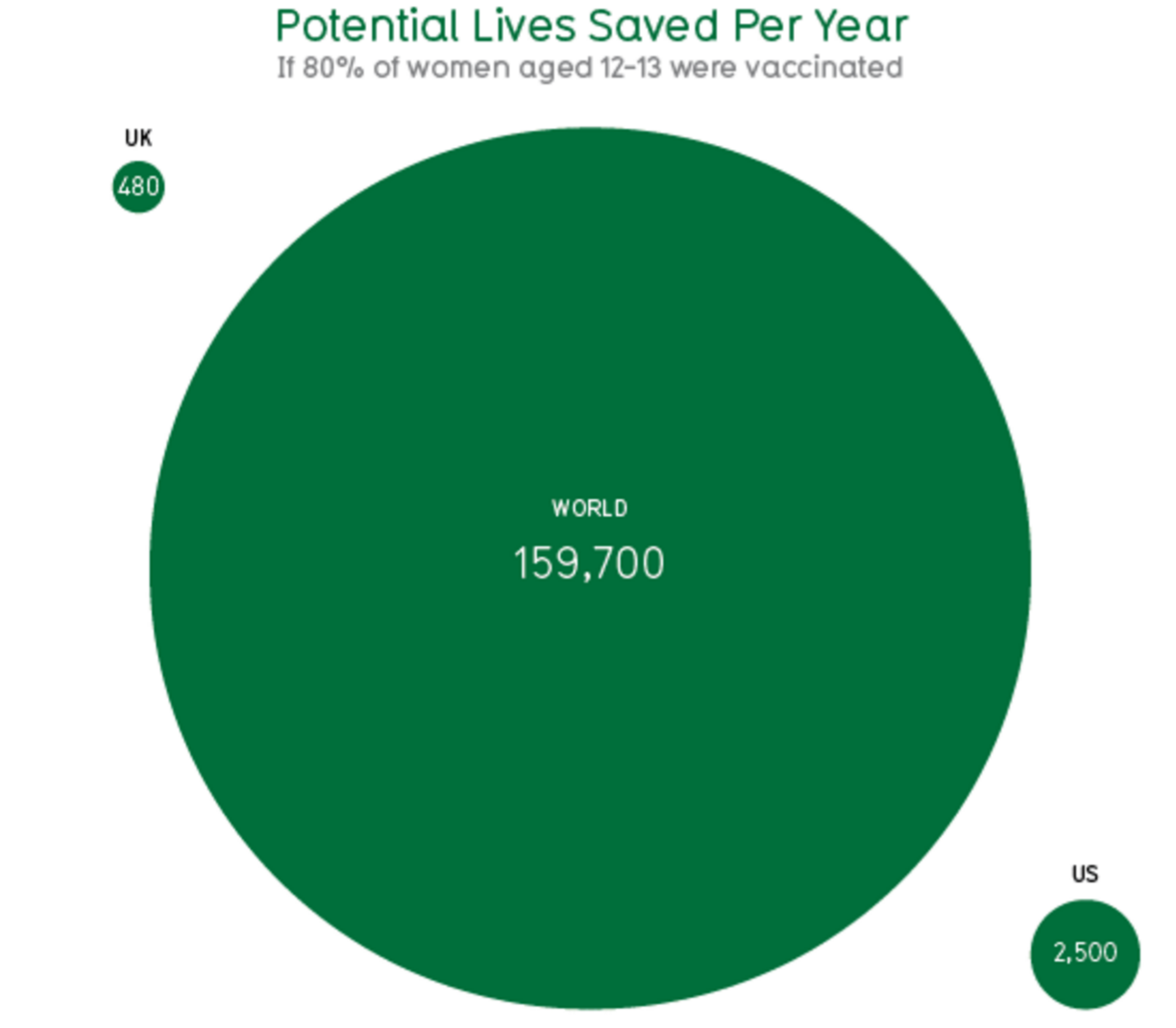
А это – сколько жизней можно сохранить, если делать прививку от папилломавируса 80% девочек в возрасте 12-13 лет (159 700 жизней во всем мире):
Может быть одна из этих спасенных жизней будет вам очень важна.
Смотрите также на Зожнике:
Почему нужно делать прививки
4 добавки для фитнеса, за которые наука отвечает
Наука о БАДах: зачем, какие и сколько нужно принимать
9 шагов на пути к вечной жизни. Наука о том, как дожить до бессмертия
Почему ГМО — это хорошо
Максим Кудеров Вторник, 30.08.2016
Источник
Вакцинация (прививка, иммунизация) – создание искусственного иммунитета к некоторым болезням. Для этого используются относительно безобидные антигены (белковые молекулы), которые являются частью микроорганизмов, вызывающих болезни. Вакцины стимулируют ответ иммунной системы так, как будто произошло реальное заражение. Иммунная система затем борется с “инфекцией” и запоминает микроорганизм, который ее вызвал. В XX веке за счет поголовной вакцинации удалось полностью уничтожить или существенно уменьшить число заболеваний такими болезнями как оспа, холера и чума.
Заболеваемость инфекционными болезнями в мире
В мире ежегодно регистрируется от 30 до 40 млн случаев инфекционных заболеваний. По оценкам Всемирной организации здравоохранения (ВОЗ), плановая иммунизация против полиомиелита, столбняка, дифтерии, коклюша, кори и эпидемического паротита (свинки) ежегодно спасает жизнь и здоровье от 2 до 3 млн детей в мире.
По данным ВОЗ, на апрель 2016 г. в мире остаются не охваченными прививками 18,7 млн детей (порядка 1% от общего числа детей в мире). Более 60% детей, которым не была проведена вакцинация против дифтерии, коклюша и столбняка, проживают в Демократической Республике Конго, Эфиопии, Индии, Индонезии, Ираке, Нигерии, Пакистане, Филиппинах, Уганде и Южной Африке.
Глобальная вакцинация, по мнению специалистов ВОЗ, может предотвратить смерть еще 1,5 млн детей.
Заболеваемость инфекционными болезнями в России
По данным Федеральной службы государственной статистики (Росстат), в России в 2014 г. заболеваемость некоторыми инфекционными и паразитарными болезнями была зарегистрирована у 4 млн 504 тыс. человек, в том числе у 1 млн 944 тыс. детей.
По данным Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека (Роспотребнадзор), в 2015 г. по сравнению с 2014 г. отмечено снижение заболеваемости по 44 формам инфекционных болезней (в 2014 г. – по 38). Так, в 2,5 раза снизилось число случаев заболевания краснухой, в 5,6 – корью, на 38,8% – гепатитом А, на 15,2% – острым гепатитом В, на 12,7% – ветряной оспой. В то же время, был отмечен рост заболеваемости коклюшем на 36,8 %.
Законодательство о вакцинации
Согласно федеральному закону “Об иммунопрофилактике инфекционных заболеваний” (принят 17 сентября 1998 г.; последние изменения внесены 14 декабря 2015 г.) вакцинация, как любое другое медицинское вмешательство в здоровье человека, является добровольной процедурой.
Государство гарантирует бесплатное проведение профилактических прививок, включенных в Национальный календарь профилактических прививок и Календарь профилактических прививок по эпидемическим показаниям (утверждены приказом Минздрава РФ от 21 марта 2014 г.; последние изменения внесены 16 июня 2016 г.), в государственных и муниципальных учреждениях здравоохранения.
При возникновении поствакцинальных осложнениях граждане в праве рассчитывать на получение государственных единовременных пособий в размере 10 тыс. руб., в случае смерти в результате осложнений – 30 тыс. руб. получают члены семьи умершего. Если гражданин признается инвалидом вследствие поствакцинального осложнения, он получает ежемесячную выплату в размере 1 тыс. руб. Одному из родителей заболевшего в результате осложнений ребенка (в возрасте до 18 лет) оплачивается больничных по уходу за ним.
В настоящее время Национальный календарь профилактических прививок включает в себя вакцинации против 13 инфекций: вирусный гепатит В, гемофильная, менингококковая и пневмококковая инфекции, грипп, дифтерия, коклюш, корь, краснуха, полиомиелит, столбняк, туберкулез, эпидемический паротит. Календарь профилактических прививок по эпидемическим показаниям предусматривает также вакцинацию против таких болезней, как бешенство, брюшной тиф, ветряная оспа, клещевой вирусный энцефалит, менингококковая инфекция, сибирская язва, туляремия, холера, чума и др.
Финансирование
Согласно действующему законодательству, прививки из Национального календаря профилактических прививок финансируются из федерального бюджета, а по эпидемическим показаниям – из бюджета субъектов РФ.
В 2014 г. на вакцинопрофилактику из федерального бюджета было выделено 6,2 млрд руб., в 2015 г. эти расходы увеличились до 10 млрд 251 млн руб.
В ходе подготовки к сезону 2015-2016 гг. на вакцинацию от гриппа было выделено более 1,8 млрд руб., в том числе свыше 563 млн руб. из республиканских, краевых и областных бюджетов.
Статистика прививок
В России ежегодно рождается около 2 млн детей (в 2015 г. – 1 млн 940,6 тыс. детей, по данным Росстата). Из них прививается более 96%.
В 2014 г., по данным Росстата, 95,6% новорожденных были привиты от туберкулеза (в 2013 г. было также 95,6%); 96,5% (в 2013 г. – 97,3%) детей в возрасте до одного года были сделаны прививки от дифтерии, 96,3% (в 2013 г. – 96,9%) – от коклюша, 97,6% (в 2013 г. – 97,6%) – от полиомиелита; 97,8% (в 2013 г. – 98,1%) детей до двух лет были привиты от кори, 98,1% (в 2013 г. – 98,1%) – от эпидемического паротита.
По данным Роспотребнадзора, в 2015 г. от туберкулеза было иммунизировано 95,8% новорожденных, от полиомиелита – 97,4% детей в возрасте до одного года; трехкратную вакцинацию от вирусного гепатита В получили 97% детей по достижении одного года (в 2014 г.- 96,6%, в 2013 г. – 97,3%); от коклюша – 96,8% детей в возрасте одного года и 96,42% в возрасте двух лет.
В последние годы значительно увеличилось число россиян, делающих прививки от гриппа. Если в 1996 г. таких было 4,9 млн, то к началу эпидсезона 2015-2016 гг. вакцинацией было охвачено 44,92 млн человек (31,3% от общей численности населения РФ). В преддверии осенне-зимнего сезона 2015-2016 гг. было иммунизировано более 13,3 млн детей (47,6% от всего детского населения до 17 лет).
Осложнения в результате вакцинации
Учет и контроль над количеством осложнений в результате вакцинации осуществляется только с 1998 г. Такую работу проводят национальные специализированные научные институты, но они изучают ситуацию только в ограниченном числе населенных пунктов, преимущественно в крупных городах. Общая официальная статистика осложнений и летальных исходов после прививок в России отсутствует. Наряду с этим, на протяжении последних 50 лет специалисты наблюдают увеличение осложнений на вакцины БЦЖ (против туберкулеза) и АКДС (адсорбированная коклюшно-дифтерийно-столбнячная). По статистике медиков, ежегодно в России острая реакция на прививку бывает приблизительно у 500 человек.
В 2015 г. Федеральной службой по надзору за здравоохранением (Росздравнадзор) было выявлено 172 случая нежелательных реакций и осложнений при применении вакцин в 38 российских регионах (включая Москву и Санкт-Петербург). В том числе 61 случай при применении инактивированной вакцины для профилактики гриппа, 35 случаев – вакцины для профилактики вирусного гепатита В, дифтерии, коклюша и столбняка, 18 случаев – вакцины для профилактики пневмококковой инфекции, 10 случаев – вакцины для профилактики туберкулеза, 9 случаев – вакцины для профилактики полиомиелита, 7 случаев – вакцины для профилактики вирусного гепатита В.
Случаи осложнений на вакцинацию с 2010 г.
В декабре 2010 г. в Омске на следующий день после прививки от гепатита и полиомиелита скончалась 5-месячная девочка. Смерть ребенка наступила в результате острой дыхательной недостаточности.
В мае 2010 г. правоохранительные органы Приамурья приступили к расследованию причин смерти 1,5-годовалой девочки, которая умерла после вакцинации от полиомиелита. Официальная причина смерти – гемолитикоуремический синдром.
В апреле 2010 г. в Ярославской области к врачам обратились 70 детей и 10 взрослых после вакцинации против клещевого энцефалита.
В январе 2012 г. в Хакасии на второй день после прививки от гепатита В умерла месячная девочка.
18 сентября 2013 г. ученикам средней школы села Мелехино Бердюжского района Тюменской области была сделана прививка от туляремии. На следующий день из-за ухудшения здоровья 33 ребенка были госпитализированы в областную больницу.
7 октября 2013 г. врач-педиатр и медсестра Яковлевской центральной районной больницы Приморского края провели туберкулинодиагностику 45 учащимся школы села Новосысоевка. Вакцина была введена без согласия и уведомления родителей школьников. При этом были превышены допустимые дозы препарата в 2,5 тыс. раз. В результате 28 детей были госпитализированы, из них 11 школьников отправлены на обследование в Москву. По факту заболевания детей возбуждено уголовное дело по ст. УК РФ “халатность”.
В декабре 2015 г. в одной из средних школ г. Бежецка Тверской области фельдшером медкабинета при проведении туберкулиновой пробы Манту 10 учащимся 11-х классов была ошибочно введена противотуляремийная вакцина (живая сухая) внутрикожно в левое предплечье. В результате развития нежелательной реакции на препарат подростки были госпитализированы.
В августе 2016 г. к постинфекционному абсцессу привела прививка против дифтерии, коклюша и столбняка (АКДС-вакцина), сделанная трем детям в Верхнедубровской амбулатории Свердловской области.
Вопрос введения обязательной вакцинации детей
В последнее время ВОЗ обеспокоена тем, что родители стали отказываются от иммунизации своих детей. Проблема актуальна для всего мира, в том числе и для России.
В апреле 2016 г. заместитель главы Минздрава Татарстана Фарида Яркаева сообщила, что в республике рассматривается вопрос о введении обязательной вакцинации для детей без права отказа.
В мае 2016 г. детский омбудсмен Ямало-Ненецкого автономного округа Виталий Орешкин высказался против отстранения учащихся от занятий из-за отсутствия теста Манту. По его мнению, родители вправе отказаться от туберкулинодиагностики.
7 августа 2016 г. глава Роспотребнадзора Анна Попова заявила, что в настоящее время рассматривается возможность введения юридической ответственности родителей за отказ от вакцинации детей.
Источник
Количество заболевших коклюшем в России в 2019 году выросло на 40%
В России за год почти на 40% выросло число заболевших коклюшем, большая часть случаев зафиксирована в Москве. Главный эпидемиолог Минздрава уверен, что одна из основных причин этого — отказ родителей делать прививки детям
Фото: Михаил Плецкий / Global Look Press
Число заболевших коклюшем в России в 2019 году составило 14 406 человек, что почти на 40% больше, чем в 2018 году (10 421 заболевших). По сравнению с 2017 годом заболеваемость коклюшем выросла в 2,7 раза, выяснил РБК, проанализировав данные Роспотребнадзора об инфекционных и паразитарных заболеваниях за последние четыре года. Данные по запросу редакции предоставил Росстат.
В январе 2020 года в России заболели коклюшем 1758 человек. Большая часть из них (89%) — дети до 14 лет.
Несмотря на то что прививки от коклюша сделаны более чем 95% населения, заболеваемость им в стране продолжает расти, подтвердил РБК главный эпидемиолог Минздрава, академик РАН Николай Брико. По его словам, треть заболевших детей прошли полный курс вакцинации, почти половина — не прививались. Согласно календарю профилактических прививок, от коклюша прививают в возрасте трех месяцев, в четыре с половиной месяца и в полтора года.
«В настоящее время выявлено, что уже через четыре-пять лет после вакцинации иммунитет ослабевает и человек вновь становится уязвимым по отношению к коклюшу. В связи с этим более половины всех случаев коклюша в России регистрируется у детей в возрасте от трех до 14 лет», — рассказал он.
Одной из причин роста числа заболевших Брико называет отсутствие своевременной вакцинации у детей. «При анализе статистических форм выявлено, что на первом году жизни своевременно вакцинированы в 2014–2016 годах менее 50% детей, необходимый уровень — более 95% — в некоторых регионах не достигается даже к двум годам», — подчеркнул академик. По мнению главного эпидемиолога, всплеск заболевания произошел из-за того, что родители отказываются от вакцинаций, а также из-за несвоевременного проведения прививок.
Четверть всех заболевших в январе 2019 года приходилась на Москву, показывают данные Роспотребнадзора. Академик Брико утверждает, что уровни заболеваемости в Санкт-Петербурге и Воронежской области еще выше. А в тех регионах, где не фиксируются заболевания коклюшем — это Ненецкий автономный округ, Карачаево-Черкесия, Еврейская автономная область и Чукотский автономный округ, — может быть просто недостаточная диагностика, считает он.
В июне 2019 года президент Владимир Путин поручил правительству разработать стратегию иммунопрофилактики инфекционных болезней на период до 2035 года. В качестве первоочередной задачи была выделена организация на производственной базе отечественных предприятий полного цикла производства вакцин из календаря профилактических прививок.
В январе 2020 года Сергей Краевой, который тогда занимал пост замминистра здравоохранения, рассказал, что национальный календарь профилактических прививок будет расширяться по мере налаживания фармкомпаниями производства вакцин в России. Кроме того, он анонсировал включение в календарь к 2024 году вакцины от вируса папилломы человека.
Ранее главный внештатный детский специалист по профилактической медицине Минздрава Лейла Намазова-Баранова выразила обеспокоенность отсутствием в календаре ревакцинации вакцины против коклюша, ротавирусной инфекции и вируса папилломы человека.
По мнению доцента кафедры факультетской педиатрии Российского национального исследовательского медицинского университета им. Пирогова Марины Федосеенко, одной из главных причин роста заболеваемости коклюша является несовершенство национального календаря профилактических прививок, в котором нет возрастных ревакцинаций против коклюша.
«Дети, получающие в соответствии с отечественным графиком прививок последнюю прививку против коклюша в полтора года, к шести-семи годам утрачивают иммунную защиту. Как результат — волна коклюша среди младших школьников. Подростки и взрослые вообще получают иммунитет только после перенесенной коклюшной инфекции. Самое опасное в этой ситуации, что все они становятся источниками инфекции для младенцев, не завершивших первичную схему прививок АКДС (адсорбированная коклюшно-дифтерийно-столбнячная вакцина)», — пояснила она, добавив, что перенесенный коклюш не обеспечивает пожизненную защиту.
По словам Федосеенко, отказы от вакцинации и несоблюдение рекомендованного графика вакцинации также являются причиной «эпидемиологического неблагополучия» по коклюшной инфекции.
Коклюш — это бактериальная инфекция, основным симптомом которой является спазматический кашель. Возбудителем является бактерия Bordetella pertussis, которая передается воздушно-капельным путем. По данным ВОЗ, в развивающихся странах смертность при коклюше может достигать 1% среди детей до пяти лет. В основном от коклюша прививают детей до пяти лет, однако в некоторых странах есть дополнительная вакцинация в подростковом возрасте и среди беременных женщин. Наиболее частым осложнением коклюша является пневмония. Надежным средством специфической профилактики коклюша является вакцина.
Авторы:
Дада Линделл, Егор Губернаторов.
Источник
