Санкт петербург прививка от рака
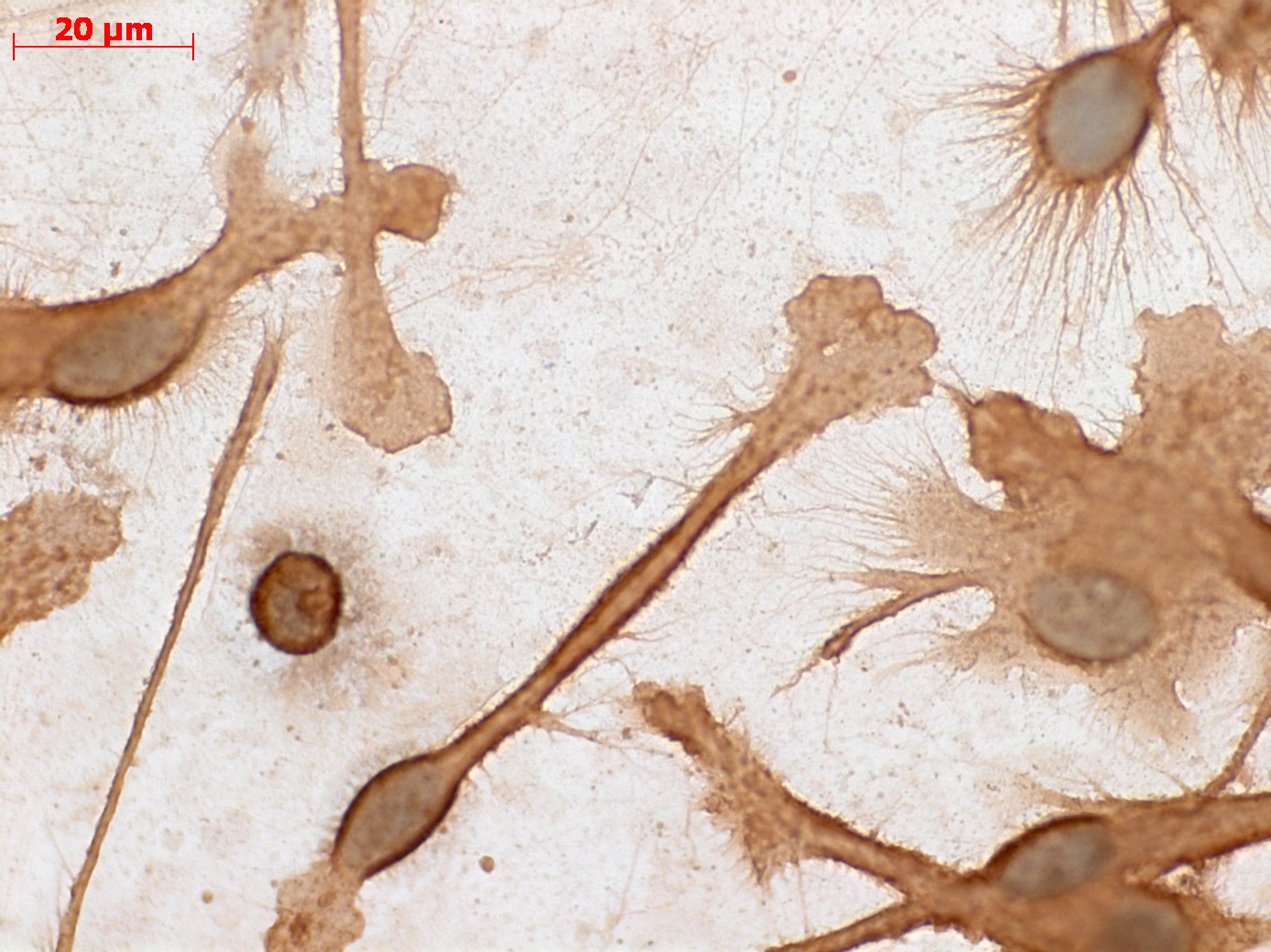
Индивидуальная противоопухолевая иммунотерапия
Онкоиммунология является достаточно новым и перспективным направлением в лечении рака. В клинике онкоиммунологии в НМИЦ им. Н.Н. Петрова в рамках этого направления успешно применяется инновационная методика – вакцинотерапия дендритными клетками. Вот уже полтора десятка лет она показывает хорошие результаты лечения при таких видах онкологических заболеваний, как кожная меланома, саркома мягких тканей, рак кишечника, а также рак почки. С 2010 года коллективом специалистов научного отдела онкоиммунологии проведено более 1580-и лечебных циклов для 203-х больных. Результаты впечатляют. Поэтому именно сейчас пришло время для определения путей более широкого использования методики и расширения спектра заболеваний, в борьбе с которыми она может применяться.

Центр развивает онкоиммунологию с 1998 года
Иммунотерапия как новый подход в лечении онкологических заболеваний, была создана в Санкт-Петербурге, в НМИЦ им. онкологии Н.Н. Петрова, где в 1998-м году начала работу лаборатория онкоиммунологии. Именно на базе этой лаборатории удалось установить, что собственные иммунные клетки пациента можно «обучить» распознавать опухолевый процесс в организме.
Онкоиммунология преодолевает трудности лечения рака
Многие опухоли сложны в лечении именно потому, что они способны маскироваться от иммунных клеток, а порой и инактивировать их. Поэтому стандартные методы лечения рака, применяемые в клиниках: хирургия, химиотерапия, лучевая терапия, гормональная терапия – остаются без поддержки со стороны иммунной системы пациента. Однако в лаборатории онкоиммунологии был найден способ «перезапустить» иммунитет пациента, предварительно настроив его на конкретную опухоль. Для этого используются дендритные клетки из костного мозга (они всегда присутствуют в крови наряду с лейкоцитами, лимфоцитами и прочими клетками), задача которых предъявить основным защитным клеткам организма – Т-лимфоцитам – белковые молекулы, характерные для опухоли (антигены).
Создание вакцины из дендритных клеток
Процесс проходит в специальном сосуде, куда помещается подготовленная кровь, ранее взятая у пациента, а также «обломки» опухоли, выделенной из его же организма, либо антигены похожей опухоли, имеющиеся в банке НМИЦ. Дендритные клетки оседают на стенках сосуда и начинают активно поглощать (фагоцитировать) опухолевые частицы, формируя на своей поверхности специфический «обучающий сигнал». С последующим введением содержащей такие дендритные клетки суспензии в организм, Т-лимфоциты получают возможность «узнать» опухоль и начать атаковать её.
Детям – бесплатное лечение
Патент на онкоиммунологический способ лечения “Иммунотерапия костно-мозговыми дендритными клетками больных солидными опухолями” зарегистрирован НИИ им. Н.Н. Петрова в 2003 г. В 2008 г. запатентована вакцина на основе дендритных клеток. В 2010 г. получено разрешение Минздрава РФ на применение этой медицинской технологии в клинической деятельности. На сегодняшний день, лечение индивидуальными противоопухолевыми вакцинами доступно только для детей; для взрослых лечение платное.
Консультация и назначение лечения
Источник
В НИИ онкологии им. Петрова научились продлевать жизнь пациентам с агрессивными и запущенными формами рака. Им вводят разработанную в институте вакцину, изготовленную из собственных иммунных клеток пациента. Индивидуальная вакцина учит организм видеть опухолевые клетки и бороться с ними.
По словам врачей, новый метод иммунотерапии дендритными клетками дает возможность пациентам с III и IV стадией онкологического заболевания добиться стойкой многолетней ремиссии — более 5 лет. Речь идет о заболеваниях, плохо поддающихся стандартному лечению: меланома кожи, саркома мягких тканей, рак почки, рак кишечника. При стандартном лечении более 90% таких пациентов погибает из-за активного прогрессирования болезни в течение первого года после постановки фатального диагноза.
Уже сегодня врачи НИИ онкологии говорят об эффективности нового метода иммунотерапии. Врачам удалось остановить развитие и взять под контроль болезнь у этих пациентов. По словам медиков, хорошие результаты получены у целой группы пациентов, которые начали лечиться в институте 5 лет назад и раньше. Некоторые из них получают вакцину раз в полгода, а некоторые уже перешли только под наблюдение специалистов.
Например, 53-летнему петербуржцу Владимиру в 2009 году поставили диагноз «хондросаркома правой голени (опухоль костной ткани), метастазы в легких и ребрах». Он перенес 4 операции — пришлось ампутировать правую ногу на уровне нижней трети бедра, а также изолированную метастазэктомию и химиоперфузию легкого. Несмотря на все усилия болезнь прогрессировала до IV стадии. С ноября 2011 года петербуржцу начали проводить вакцинотерапию дендритными клетками. Стабилизации удалось добиться после 41 введения. При этом, по словам врачей, сейчас состояние 53-летнего инженера-механика из Петербурга не только не угрожает его жизни, но и позволяет вести относительно активный образ жизни. Несмотря на инвалидность, мужчина сам передвигается и ездит на машине с ручным управлением, отправляется даже в автопутешествия и коллекционирует модели машин марки Land rover.
Читайте также: В каком возрасте и при каких проблемах со здоровьем надо начинать искать рак
Иммунотерапия дендритными клетками состоит в том, что они учат Т-лимфоциты, которые называют клетками-убийцами, распознавать опухолевые клетки. Дендритные клетки захватывают определенные молекулы, которые находятся на поверхности опухолевых клеток, переваривают их и демонстрируют их часть на своей поверхности, чтобы клетки-убийцы могли их «рассмотреть», научиться узнавать и убивать их носителей – опухолевые клетки. Кроме вакцины, пациентам дополнительно вводятся низкие дозы цитостатиков — цитокины, необходимые, чтобы иммунная система не мешала работать вакцине. Параллельно с вакцинотерапией используются другие методы лечения, в том числе хирургическое, лекарственная терапия (химиотерапия, гормонотерапия).
Противоопухолевая вакцина – индивидуализированный продукт, который может быть введен только конкретному пациенту в конкретных условиях. Он готовится в течение двух недель из клеток собственной периферической крови пациента, организовать его серийное производство невозможно, и в аптеках вакцина никогда не будет продаваться. «Безусловно, это очень тонкий, очень ответственный, скрупулезный ручной труд, который сопровождается небольшой автоматизацией – специальные аппараты поддерживают жизнедеятельность клеток и оценивают качество материала, но делается все руками опытного исследователя», – отмечают эксперты.
Вакцинацию дендритными клетками назначает онкоиммунолог института. Если такой метод показан пациенту, то ему начинают вводить вакцину – первые четыре раза с кратностью 2-3 недели. То есть за первые два месяца пациент получает 4 введения. Как правило, единовременно вводится от 5 до 10 млн дендритных клеток. После этого проводится контрольное обследование, специалисты оценивают эффективность лечения, и если требуется дальнейшее лечение, вакцинацию делают раз в месяц в течении года. Затем возможен переход на вакцинацию 1 раз в 3 месяца, а затем – 1 раз в полгода. Как объясняют в НИИ, при максимальной эффективности лечения и достижении стойкого регресса заболевания вакцинотерапию отменяют, пациенту «прописывают» ежегодные профилактические осмотры.
Такая методика применяется для пациентов НИИ как платно, так и бесплатно. К примеру, бесплатно аутологичными дендритно-клеточными вакцинами лечатся дети в рамках программы оказания высокотехнологичной медицинской помощи, а также взрослые с саркомой – в рамках протокола внутренних клинических исследований института. Раньше, до 2014 года, в рамках ВМП такое лечение бесплатно могли получить взрослые пациенты и с другими онкодиагнозами, но сейчас этот вид лечения не подпадает под ВМП и оплачивается россиянами из собственного кармана. Стоимость одного введения препарата – 35 или 55 тысяч рублей – в зависимости от вида вакцины. В итоге первый цикл введения вакцины (4 введения с промежутком 2-3 недели) может обойтись в 140 или 220 тысяч рублей. По данным специалистов, аналогичный курс введения клеточной вакцины в США стоит 93 тысячи долларов — то есть более 6 млн рублей.
Активное внедрение вакцинотерапии в клиническую практику началось в институте с 2014 года. За 2014 – 2015 годы пациенты получили около 400 введений препарата (примерно по 200 введений ежегодно). С начала этого года уже сделано 121 введение вакцины на основе дендритных клеток. В научном отделе онкоиммунологии НИИ в Песочном одновременно проходят разные этапы лечения около 30 человек, среди которых как взрослые, так и дети.
Как рассказывают в НИИ онкологии, клеточная терапия начала развиваться в институте с 1998 года, когда была организована лаборатория онкоиммунологии. Патент на первое детище лаборатории – способ иммунотерапии костно-мозговыми дендритными клетками пациентов с солидными опухолями был зарегистрирован НИИ в 2003 году, спустя 5 лет запатентована аутологичная вакцина на основе костномозговых дендритных клеток в сочетании с фотодинамической терапией, а в 2010 году получено разрешение на применение этой медицинской технологии в клинической практике.
Сегодня в институте говорят, что вакцинотерапия – приоритетное направление для НИИ, в развитие которого медучреждение вкладывает в том числе и внебюджетные средства. С 2001 по 2010 годы лаборатория онкоиммунологии развивалась за счет различных грантов и бюджетных средств, но сейчас денег нет. Сдерживало развитие направления также и отсутствие правового регулирования – использование вакцин на основе аллогенных (не собственных, а чужих) клеток должно регулироваться специальным законом. Поэтому, несмотря на то, что в портфеле научной лаборатории онкоиммунологии около 15 разработок, из которых 5 можно использовать в клинике, реально применяются только две. Остальные 10 – «заморожены».
Иммунотерапия при лечении злокачественных новообразований как перспективный метод лечения рака — станет одной из тем обсуждения на Втором петербургском онкологическом форуме «Белые ночи-2016», который проходит 22-24 июня. Сегодня, 23 июня, в рамках сессии по онкоиммунологии выступят мировые эксперты по клеточным технологиям и иммунотерапевтическим вакцинам. Участники форума примут меморандум о создании Ассоциации разработчиков и производителей биомедицинских клеточных продуктов.
© Доктор Питер
Источник
Раковые заболевания все еще остаются основной проблемой современной медицины. Несмотря на заметный прогресс в понимании механизмов развития опухолей, эта патология все еще остается тайной за семью печатями. Вместе с тем, отсутствие полного понимания тонких механизмов развития раковых патологий не мешает ученым и медикам создавать новые методики лечения этой болезни.
За последние 20 лет в практике врачей-онкологов появилось несколько инновационных методик, которые по сей день совершенствуются. Одной из таких методик является вакцинотерапия – использование специфических биопрепаратов из раковых клеток пациента для стимуляции иммунитета больного.
Вакцина против рака за рубежом: показания и противопоказания
Вакцина против рака применяется в отношении пациентов, которым уже было проведено противораковое лечение (хирургия и консервативная терапия). Введение противоопухолевой вакцины показано и при метастатическом раке в случае, если после основного лечение в организме не выявлено дополнительных очагов злокачественных новообразований.
Противопоказаний у таких противораковых вакцин практически нет, поскольку их изготовляют на основе клеток опухоли, взятой у самого пациента. Единственным противопоказанием к применению такой вакцины может служить аутоиммунное заболевание у пациента, поскольку вакцина оказывает стимулирующее действие на иммунитет, что может только усугубить течение аутоиммунного заболевания.
Что касается вакцин против некоторых штаммов вируса папилломы человека, то, как правило, их проводят девочкам в подростковом возрасте до начала половой жизни. Поскольку установлен факт, что рак шейки матки развивается из-за действия онкогенного вируса папилломы человека, то такая вакцина позволит в будущем предотвратить развитие данной патологии.
К сожалению, противораковая вакцина, работающая против вируса папилломы человека пока единственная в своем роде, поскольку вирусная этиология онкопатологии пока установлена только в отношении рака шейки матки. Как известно, и рак печени также может быть вызван действием вируса гепатита В, однако против этого вируса еще не придумано вакцины. Помимо этого, большинство раковых заболеваний вызываются не вирусами (по крайней мере, пока истинные причины их развития не установлены). Поэтому основной упор ученых и медиков делается в отношении вакцин, которые непосредственно борются с раковой опухолью.
Вакцинация против рака за границей: что это такое и как ее проводят
Противораковая вакцина отличается от обычных противовирусных вакцин тем, что она «показывает» иммунной системе, как нужно бороться с раковой опухолью. Вакцинотерапия – одна из разновидностей иммунотерапии, поскольку борьба со злокачественной опухолью проходит через иммунитет. Сразу оговоримся, что работают такие вакцины не всегда. Пока вакцинотерапия рака не универсализирована. Это методика совершенствуется; ученые в поиске универсальных методологий, которые бы отлично работали в отношении всех пациентов. В настоящее время вакцинотерапия рака у ряда пациентов может улучшить прогноз выживаемости и продолжительности жизни после основного лечения рака на 40-70%, что также неплохо.
Сегодня зарубежные клиники используют несколько стратегий вакцинации против рака:
- Вакцины с раковыми клетками. Это основной метод вакцинотерапии рака. В данном случае вакцину изготавливают на основе раковых клеток, которые извлекаются в ходе операции у самого пациента. Затем раковые клетки меняют в лабораторных условиях, после чего вновь вводят пациенту. Таким образом, иммунитет пациента начинает реагировать на антигены раковых клеток, а значит, что и на все похожие клетки, которые имеются в его организме. Вакцины с раковыми клетками могут быть аутологичными (когда клетки берутся у самого пациента) или аллогенными (готовятся на основе раковых клеток донора). В отношении таких вакцин было проведено несколько клинических испытаний, которые показали, что примерно 60% пациентов реагируют на такие вакцины. У остальных отсутствие иммунного ответа, возможно, вызвано предшествующими курсами химиотерапии, которые существенно ослабляют иммунитет.
- Вакцины с антигенами. В данном случае для стимулирования иммунной системы используются не целые раковые клетки, а лишь антигены. Такие вакцины делаются не для конкретного пациента, а против определенного типа рака. Так, если раковые клетки конкретной опухоли имеют специфические идентифицированные антигены, то их можно использовать для изготовления вакцины. Например, в 2014 году в США проводили клинические исследования вакцины против рака груди, которую изготовили на основе маммаглобина-А. Это белок, который синтезируется только в молочной железе. Исследования показывают, что у более чем 50% пациенток с метастатическим раком груди болезнь не прогрессировала после вакцинотерапии в течение года. При этом отмечается, что побочные эффекты от такого исследования были незначительны.
- Генные вакцины. Для создания таких вакцин используют векторы – специфические последовательности ДНК, которые вставляются в чужеродный геном. Таким образом, чужеродные клетки начинают производить нужный для медицинских потребностей белок. В качестве клеток, продуцирующих белковые компоненты таких вакцин, используют бактерии, реже дрожжи. После наработки нужного белка бактериальную массу очищают от бактерий и иных посторонних компонентов, получая лишь чистый белок-антиген, являющийся основным компонентом противораковой вакцины.
- Вакцины на основе дендритных клеток. Это один из наиболее успешных вариантов противоопухолевых вакцин. Основная проблема в лечении рака – отсутствие иммунологического надзора за опухолями. Злокачественным клеткам каким-то образом удается избежать контроля со стороны иммунной системы, когда они уже успевают сформироваться в целостную опухоль. Дендритные клетки позволяют иммунной системе «увидеть» раковую опухоль. Для этого они презентуют Т-лимфоцитам отдельные компоненты раковых клеток, побуждая развитие иммунного ответа. Вакцину на основе дендритных клеток уже используют в отношении рака предстательной железы. Клинические исследования и медицинские наблюдения показывают, что такая вакцина позволяет продлить жизнь пациентам с терминальной стадией рака предстательной железы на несколько месяцев. Используется она в случаях, когда гормональная терапия не дает желаемого эффекта.
В настоящее время сделать вакцину против рака за границей можно в специализированных онкологических центрах и отделениях, которые практикуют новаторские методики лечения злокачественных опухолей, такие как иммунотерапия, таргетная терапия и другие виды современного лечения рака. Часто это университетские клиники или же большие центры, являющиеся также базой для клинических исследований институтов, располагающихся при данном медучреждении. Таких клиник немало в Германии, США, Израиле и других развитых стран, где ученые и медики плечом к плечу работают над поиском альтернативных эффективных методов лечения злокачественных опухолей.
Стоимость вакцинации против рака за рубежом
На формирование стоимости вакцинотерапии раковых заболеваний влияет несколько факторов:
- Разновидность ракового заболевания и степень его тяжести.
- Состояние здоровья больного.
- Тип вакцины, которая необходима больному для стабилизации его состояния.
- Методология изготовления вакцины против рака.
- Количество инъекций и длительность лечения больного.
Как правило, стоимость вакцинотерапии при раковых заболеваниях колеблется в пределах нескольких тысяч долларов. Стоимость такого лечения также зависит от страны, где пациент проходит лечение. В США такое лечение будет существенно дороже, чем в Европе, а в Израиле – дешевле, чем в странах ЕС.
Источник
