Совместимы прививки с иммуномодуляторами
Сюжет Россия зарегистрировала вакцину от коронавируса
Болезней таких немало, и этот вопрос для них действительно крайне актуален. Ведь никому не хочется заразиться коронавирусной инфекцией, уже имея аутоиммунное заболевание. Хорошо известно, на фоне хронической патологии эта инфекция протекает тяжелее. Но с другой стороны, не приведет ли прививка против COVID-19 к обострению основного аутоиммунного заболевания, или вообще, сделает его течение более тяжелым?
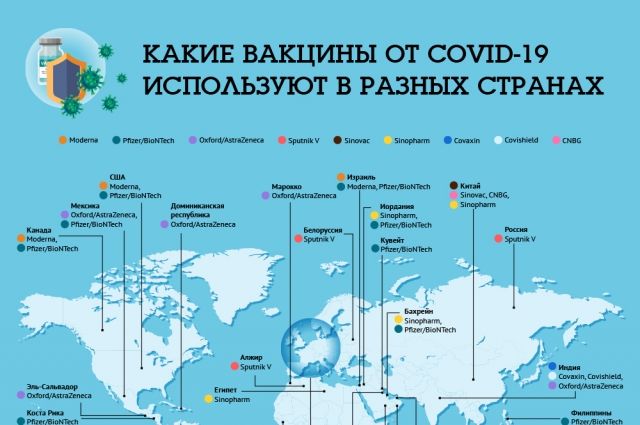
В инструкции к вакцине ЭпиВакКорона (её делают в новосибирском ГНЦ вирусологии и биотехнологии «Вектор») об этом сказано очень лаконично: при аутоиммунных заболеваниях вакцину нужно применять с осторожностью. В инструкции к «Спутнику V» (Гам-КОВИД-Вак) информация более развернутая. Там указано, что вследствие недостатка информации вакцинация может представлять риск для пациентов с аутоиммунными заболеваниями. Причина в том, что при вакцинации происходит стимуляция иммунной системы, и не исключено, что это может привести к обострению заболевания. Далее подчеркивается, что «особенно следует с осторожностью относиться к пациентам с аутоиммунной патологией имеющей тенденцию к развитию тяжёлых и жизнеугрожающих состояний».

На практике такие предупреждения означают, что решение вопроса о проведении вакцинации у пациентов с аутоиммунными заболеваниями фактически перекладывают на лечащих врачей. При этом не трудно догадаться, что у них достаточного опыта тоже нет. И в результате, многие доктора, не желая рисковать, советуют своим пациентам не прививаться. В результате, больные оказываются просто незащищенными против коронавируса.
Чтобы помочь людям с аутоимунными заболеваниями, мы попытались детальнее разобраться в этой проблеме, и обратились за консультацией к профессору Школы системной биологии Университета Джорджа Мейсона (США) Анче Барановой, она изучает взаимодействие организма человека с коронавирусом, и многие проблемы видит более глубоко:
– Не могу говорить категорически как врач, но мне кажется нужно учитывать, какое это аутоиммунное заболевание. Например, локализованное, как, например, поражающий щитовидную железу аутоиммунный тиреоидит, или генерализованное, к ним относятся системная красная волчанка, ревматоидный артрит, рассеянный склероз и т.п.. В последних случаях лучше не рисковать. А вот при аутоиммунном тиреоидите, если болезнь вне обострения, наверно лучше привиться. Риск при подобных локализованных заболеваниях меньше. Плюс, такое аутоиммунное воспаление щитовидной железы встречается у 4% людей, и оставлять столь большое количество пациентов без вакцинации вряд ли стоит.
Какими бывают аутоиммунные болезни
Это группа часто непохожих заболеваний, имеющих самые разные симптомы. Общим для них является агрессия собственной иммунной системы против организма человека. Такие заболевания бывают двух основных типов:
1. Системные, при которых поражаются разные ткани и структуры организма. Вот наиболее известные из таких болезней:
– Ревматоидный артрит -аутоиммунное воспаление соединительной ткани, с преимущественным поражением суставов. Обычно сначала поражаются мелкие, а потом и большие суставы. Типичный симптом – утренняя скованность в суставах. Могут развиваться и системные изменения – поражения мышц, сухожилий, внутренних органов, глаз, сосудов.
– Системная красная волчанка – распространенное поражение соединительной ткани, проявляющееся повреждением сосудов, кожи, суставов, почек, клеток крови, глаз и нервной системы. Симптоматика очень разнообразная. Типична сыпь на лице в виде бабочки.
– Системная склеродермия – заболевание соединительной ткани тоже с поражением кожи, сосудов, опорно-двигательного аппарата и почек, а также других внутренних органов (легкие, сердце, пищеварительная система). Болезнь приводит к развитию грубой соединительной ткани (фиброз) практически во всем организме. Снижается подвижность суставов, изменяется кожа, развивается недостаточность внутренних органов.
Дерматомиозит – тоже системное заболевание соединительной ткани. В первую очередь поражаются мускулатура и кожа, а также мелкие сосуды и внутренние органы.
– Рассеянный склероз – распространенное поражение головного и спинного мозга. Повреждается оболочка нервных волокон и по ним нарушается распространение нервного импульса.

2. Органоспецифические (локальные) заболевания, при которых иммунная система атакует лишь один орган. Чаще всего мишенью бывают различные эндокринные железы, некоторые ткани глаза, а иногда даже отдельные виды клеток (например, сперматозоиды). Вот типичные примеры таких болезней:
– Аутоиммунный тиреоидит (тиреоидит Хашимото) – воспалительное заболевание щитовидной железы, которое постепенно приводит к снижению выработки гормонов.
– Аддисонова болезнь (хроническая недостаточность коры надпочечников) – поражение надпочечников. Со временем приводит к недостаточной выработке гормонов, в первую очередь кортизола.
– Аутоиммунное бесплодие – вызывается антителами, вырабатываемыми против сперматозоидов.
Имеются противопоказания необходима консультация специалиста
Оставить комментарий (0)
Источник
Научный руководитель НИИ ревматологии им. В.А. Насоновой, главный внештатный специалист ‒ ревматолог России академик РАН Евгений Насонов и заведующий лабораторией изучения коморбидных инфекций и мониторинга безопасности лекарственной терапии Борис Белов в интервью «МВ» рассказали о сложностях вакцинации от COVID-19 людей с аутоиммунными заболеваниями.
– Каковы особенности иммунного реагирования при COVID-19?
‒ Евгений Насонов (Е.Н.): Сейчас все больше данных, что при тяжелом течении COVID-19 у половины пациентов выявляются аутоантитела, а нарушения в системе иммунитета очень напоминают картину аутоиммунных ревматических заболеваний, например, системной красной волчанки.

Иммунный ответ имеет колоссальное значение в развитии тяжелых осложнений коронавирусной инфекции. Нормальная реакция иммунной системы приводит к быстрому выздоровлению, это наблюдается у подавляющего большинства людей, несмотря на факторы риска тяжелого течения COVID-19.
У части пациентов развивается «гипериммунный ответ». Я бы назвал это «идеальным цитокиновым штормом» ‒ сложением большого числа не очень значительных обстоятельств, которые приводят к тяжелым последствиям. Это характерно для цитокинового шторма при COVID-19, в отличие от такового при противораковой терапии, трансплантации или сепсисе.
Получается: чем сильнее иммунный ответ на коронавирус, тем более неблагоприятный прогноз. Этот феномен характерен для аутоиммунных заболеваний, когда высокий уровень аутоантител коррелирует с тяжелой патологией органов.
– Какие факторы должен учесть врач для принятия решения о вакцинации против COVID-19 пациента с аутоиммунным заболеванием?
‒ Борис Белов (Б.Б.): Общепринятых рекомендаций пока не существует. Мы выступаем за вакцинацию, но до конца не знаем всех проблем, связанных с безопасностью и эффективностью вакцин. Есть моменты, которые необходимо учитывать: само заболевание, его активность, проводимую терапию. Влияние всех этих факторов на поствакцинальный ответ неизвестно и требует изучения.
В ближайшее время мы начнем клинические исследования, возможно, с привлечением других научно-клинических центров. Окончательные рекомендации представим после завершения клинического исследования на базе нашего института.

– При каких ревматических заболеваниях (или вариантах течения) противопоказана вакцинация против COVID-19?
‒ Б.Б.: Таких заболеваний нет. Главное – знать, когда, на какой стадии заболевания и терапии стоит применять вакцину.
В конце 2019 года Европейская антиревматическая лига выпустила рекомендации по вакцинации пациентов с аутоиммунными ревматическими воспалительными заболеваниями. В первую очередь они касаются вакцин против гриппа и пневмококковой инфекции, которые активно рекомендуются всем пациентам в период COVID-19. Единственным абсолютным противопоказанием может быть непереносимость каких-либо компонентов препарата.
При условии хорошего контроля наличие ревматического заболевания и проводимая терапия (с некоторыми оговорками) существенной роли не играют. С другой стороны, неконтролируемая активность заболевания ‒ один из важнейших факторов риска коморбидных инфекций. Принципиально важно сохранять защиту пациента, в то же время проводить активную терапию ревматического заболевания.
‒ Е.Н.: Хочу подчеркнуть один важный момент. Инфекционные осложнения, включая оппортунистические инфекции, являются специфическим побочным эффектом даже инновационных «таргетных» противовоспалительных препаратов. Но риск инфицирования не так высок, как при применении обычно назначаемых иммуносупрессивных препаратов.
Миллионы пациентов в мире и нашей стране длительно получают таргетную терапию, например, ингибиторы ФНО-альфа или ингибиторы интерлейкина-6. Можно длительно лечить новыми противовоспалительными препаратами, не увеличивая до критического уровня риск инфекционных осложнений, как это было при длительной терапии циклофосфаном или некоторыми другими препаратами.
Мы считаем, что проблема инфекций настолько важна для ревматологии, что тут все средства хороши. Самое лучшее из них – это вакцинация.
– Врач должен учитывать технологию, которая использована в вакцине: векторная, пептидная, инактивированная?
‒ Б.Б.: Для наших пациентов принципиально важно одно обстоятельство – вакцина должна быть инактивированная. Основную ставку мы делаем на «КовиВак», где представлен антигенный набор самого вируса, а не только S-белок.
Ведь до конца непонятно, каким образом иммунитет здорового человека и пациента, получающего иммуносупрессивную терапию, будет реагировать на те или иные наборы антигенов.
Подчеркиваю, мы также заинтересованы в исследовании препарата «Спутник V» на когорте пациентов с ревматологическими заболеваниями. Интерес научный очень большой, не говоря уже о практической значимости.
– Может ли вакцинация дать толчок к дебюту аутоиммунного заболевания?
‒ Е.Н.: Вне всяких сомнений. Очень важно соотношение риска и пользы. В данном случае польза от вакцинации превосходит риск.
В идеале хорошо было бы иметь биомаркеры для оценки и минимизации риска.
– Требуются ли дополнительные исследования больных с аутоиммунными ревматическими заболеваниями после введения вакцины?
‒ Е.Н.: Интересно посмотреть уровень нейтрализующих антител различных изотипов, клеточный иммунный ответ и, конечно, аутоантитела.
Мы должны понять, насколько аутоиммунный фон влияет на механизмы иммунизации, ведь это модель инфекции, только специальным образом измененная. Скорее всего пациенты будут защищены, но вопрос в том, не приведет ли это к каким-то последствиям.
При этом за научными проблемами ни в коем случае нельзя упускать важнейшую практическую составляющую: если пациенты все-таки заболевают, они переносят инфекцию легче. Поэтому мы сторонники вакцинации и обязаны давать только обоснованные рекомендации.
– Требуется ли дополнительный скрининг пациентов с отягощенным анамнезом (родственники первой или второй степени родства с аутоиммунной патологией) перед вакцинацией?
‒ Б.Б.: Есть термин «наследственная предрасположенность к аутоиммунным заболеваниям». Это не значит, что эта предрасположенность реализуется в течение жизни. Но при определенных факторах развитие аутоиммунной патологии возможно.
Нам интересно проследить родственников первой степени родства пациентов с аутоиммунными воспалительными ревматическими заболеваниями и их реакцию на вакцинацию против COVID-19. Это мы запланировали как следующий этап нашего исследования.
– Давайте сформулируем, что должен знать врач о пациенте, какие исследования провести, чтобы рекомендовать вакцинацию?
‒ Е.Н.: Самый простой вопрос: «Были ли в анамнезе какие-либо проблемы с вакцинацией?». Если были, это само по себе ограничение. Необходимо разобраться, о чем идет речь.
Следует обратить внимание на активность воспалительного процесса. Если у пациента СОЭ 40‒50 или 100 мм/ч или С-реактивный белок выше 20 мг/л, то есть признаки инфекции или неконтролируемой активности заболевания, в этой ситуации не следует рекомендовать вакцинацию. Это опасно, и мы даже не знаем, насколько.
Надо принимать во внимание, какое у пациента заболевание. В упрощенном виде ревматические заболевания можно разделить на две категории: иммуновоспалительные – это ревматоидный артрит и анкилозирующий спондилит, где центральную роль играет воспаление, и более редкие аутоиммунные – системная красная волчанка, например.
Следует принять во внимание терапию, которую получает пациент. Например, ритуксимаб занимает одно из центральных мест в лечении аутоиммунных заболеваний. Это единственный препарат, который способен подавлять активность B-клеток и, вне всяких сомнений, снижать противовирусный иммунный ответ. Это не значит, что пациенты чаще болеют или тяжелее переносят вирусные инфекции, что, кстати, парадоксально. Есть другие механизмы противовирусной защиты, не только антитела. Тем не менее у получающих ритуксимаб титры антител ниже, поэтому есть жесткие рекомендации: полгода между введениями вакцины.
В этом отношении удобными кажутся ингибиторы янус-киназы. Это таблетированные препараты очень короткого действия. Интуитивно (хотя это надо еще доказать) этот способ терапии представляется удобным. Препарат перестает действовать примерно через полтора-два дня после отмены. Это позволяет лучше гармонизировать терапию с вакцинацией. Это пока гипотеза, но, на мой взгляд, она имеет право на существование.
Источник
Как правильно укрепить иммунную систему, рассказывает врач Белгородской областной больницы
Во времена тревожных сводок по коронавирусу и отсутствия эффективного лекарства вся надежда на иммунитет. И, чтобы уберечься от коварной болезни, многие решают ему помочь, а для этого отправляются в аптеку.
Не трогайте иммунитет
«В последнее время резко увеличилось число пациентов, которые без врачебного назначения принимают иммуномодуляторы, надеясь встретить болезнь во всеоружии. Но ничего, кроме вреда, это не приносит», – предупреждает врач-терапевт областной клинической больницы святителя Иоасафа Лена Кубаева.
Наш иммунитет – мощная защитная система, и как только в организм попадают вирусы, бактерии, микробы, опасно перерождаются наши собственные клетки, он включает внутренние резервы. Линия обороны сложна и разнообразна: на страже здоровья стоит костный мозг, вилочковая железа, селезёнка, лимфоидная ткань.
«Необоснованный приём иммуномодуляторов нарушает слаженную систему, клеточный иммунитет трогать категорически нельзя. Организм, например, должен сам решать, сколько клеток-киллеров, направленных против вируса, образовать, – говорит Лена Алексеевна. – Если вы заболели, это не означает, что снизился иммунитет. Снизились защитные силы организма, и вот с этим надо разбираться».
Лена Кубаева / Фото: Владимир Юрченко
О проблемах с иммунитетом скажет только врач-иммунолог на основе специального обследования – иммунограммы. Доктор увидит, в каком звене системы произошёл сбой, который проявляет себя повторными тяжёлыми инфекциями. Лечение направлено на устранение конкретной проблемы, а не на весь иммунитет в целом. Поэтому иммуномодуляторы, так же как и антибиотики, подбираются специально под каждого пациента. Но если необоснованный приём антибиотиков организм чаще всего худо-бедно переживает, то последствия приёма ненужных иммуномодуляторов крайне тяжелы.
«Каждый месяц в организме образуются мутантные клетки, но иммунная система убивает их до того, как они начинают размножаться. Если она напряжена, так как борется или только закончила бороться с инфекцией, но её активно стимулируют извне, то нарушается противоопухолевая защита, что приводит к развитию онкологии. Либо ставшие чрезмерно активными иммунные клетки разрушают клетки собственного организма, и как следствие – аутоиммунные заболевания», – предупреждает Лена Кубаева.
Не лечитесь сами
В разгар коронавирусной инфекции многие пьют иммуномодуляторы для профилактики. Они, конечно, поднимают иммунитет, но ненадолго.
«Если вы начали принимать эти средства и дня через три заразились, то защита от чужеродных агентов сработает. Но если вы здоровы, то поднятая в атаку армия напрасно ищет противника, тратя на это немерено энергии. А вот когда он появляется на горизонте, оказывается, что линия обороны сломлена, сил бороться не осталось», – говорит врач.
Тот же коронавирус на ранней стадии размножается без явных симптомов, пока не активизируется иммунитет. Температуру, мышечные боли, усталость вызывают наши собственные интерфероны. Но если вы начинаете пить иммуномодуляторы при ярко выраженных признаках болезни, а это, как правило, четвёртый-пятый день от её начала, то дополнительно нагружаете иммунную систему. А при коронавирусе это вызывает цитокиновый шторм – неконтролируемый всплеск иммунных клеток, приводящий к летальному исходу. Вот почему лекарства, стимулирующие нашу защитную систему, категорически запрещены при коронавирусе, в тяжёлых случаях врачи, наоборот, назначают препараты, которые её угнетают.
«Иммунная система является одной из самых малоизученных в организме, поэтому надо очень осторожно вмешиваться в её работу, – предупреждает врач. – И помните: создать иммунитет против конкретной инфекции может только вакцинация. Часто звучащие лозунги маркетологов о его подъёме с помощью таблеток стали ловушкой для доверчивых людей, которые хотят с минимумом усилий быть здоровыми».
Фото: Владимир Юрченко (архив)
Слушайте организм
Но если иммунитет человека не нуждается во вмешательстве извне, чем мы можем помочь нашему организму? Первым делом прислушайтесь к нему.
«Многие мои пациенты утверждают, что, заболев, они полностью меняют пищевые привычки. Человек, не переносящий кислого, ест лимоны, пьёт смородиновый морс. Или съедает за раз полбанки мёда, который терпеть не может. Организм часто сам подсказывает, что ему нужно», – рассказывает врач.
Лимон, смородина – это ударная доза витамина С, который, как считают специалисты, отлично помогает нашей иммунной системе.
«В очень старых медицинских книгах есть такой совет: при начавшейся ангине съесть за два часа три лимона. У меня есть пациент, который 15 лет не болеет ОРЗ, так как при первых признаках простуды съедает пару лимонов с мёдом. Но этот совет доступен людям со здоровым желудочно-кишечным трактом, остальным лучше принимать ударные дозы витамина С в аптечных формах», – советует Лена Кубаева.
Клюква, смородина, брусника, та же хрусткая квашеная капуста, настой шиповника – природные источники витамина С – в сезон простуд не должны сходить с нашего стола. А также лук и чеснок с их природными фитонцидами и мощным антибактериальным действием.
«Пользу чеснока подтверждает недавнее интервью академика Рошаля. Он утверждает: работоспособность в 80 лет и отсутствие простудных заболеваний ему обеспечивает пара зубчиков чеснока, проглоченных с утра», – говорит Лена Алексеевна.
Мощной биологической активностью обладают мёд и иные продукты пчеловодства: перга, прополис, цветочная пыльца. Эти природные стимуляторы помогают нашим иммунным клеткам вовремя созреть. Хорошими природными иммуномодуляторами зарекомендовали себя имбирь, куркума. Доступны и недорогие настойки женьшеня и элеутерококка. Не забывайте добавлять в чай лист смородины, мелиссу, иван-чай. И, конечно же, более тщательно подходите к питанию.
«Забудьте во время респираторных инфекций о диетах, если они не связаны с заболеванием. Пища должна быть полноценной по количеству питательных веществ, витаминов и микроэлементов с акцентом на белок, который является основным строительным материалом иммунных клеток», – советует врач.
Фото: pixabay.com
Спите дольше
Многие воспринимают частые ОРВИ как нарушение работы иммунной системы.
«Начинаешь разбираться и понимаешь, что у пациента многолетняя недолеченная инфекция в носоглотке, к снижению защитных сил организма ведёт даже кариес, – говорит Лена Алексеевна. – Или человек, чихнув, сразу принимает антибиотики и уничтожает полезную микрофлору кишечника. А ведь четверть его слизистой оболочки составляет иммунологически активная ткань».
Поэтому крайне важно полностью вылечить любое инфекционное заболевание. А заодно обратить внимание на то, достаточно ли вы спите, ведь именно во сне идёт максимальная выработка иммунных клеток.
«К снижению сопротивляемости организма, и с этим сталкиваются многие, приводит сильный стресс. Где он – там далее следует и болезнь, ведь наши иммунная и нервная системы работают в непрерывном взаимодействии», – заключает врач.
Восприимчивы к вирусам люди, страдающие гиподинамией. Прогулки на свежем воздухе, корректная физическая нагрузка мобилизуют защитные силы нашего организма. А вот спорт на износ может, наоборот, привести к синдрому хронической усталости. А там и до болезни недалеко.
Елена Мирошниченко
Все материалы «БелПрессы» о коронавирусе COVID-19 собраны здесь.
Источник
