Сравнение календаря прививок россии с другими странами

Понятие «календарь прививок» появилось в России более полувека назад. Связано это было с тем, что в стране разработали достаточно большое количество вакцин, и процесс вакцинации должен был быть систематизирован. Подобные календари есть и в других странах. Чем наш план отличается от зарубежных?
В первую очередь важно понимать, что в России, Европе и США за составление этого плана отвечают абсолютно разные инстанции. В России это делает Министерство здравоохранения, в Европе — экспертные советы, а в США календарь разрабатывают сразу несколько организаций.
Та или иная инстанция, занимающаяся вакцинацией, создаёт свою комиссию: это могут быть разные врачи, например, акушеры-гинекологи, эпидемиологи, педиатры. Специалисты создают свои рекомендации, после они поступают в центральную комиссию, где их анализируют, и одобренные рекомендации добавляют в так называемые «Красные книги», которые выпускаются два раза в год.
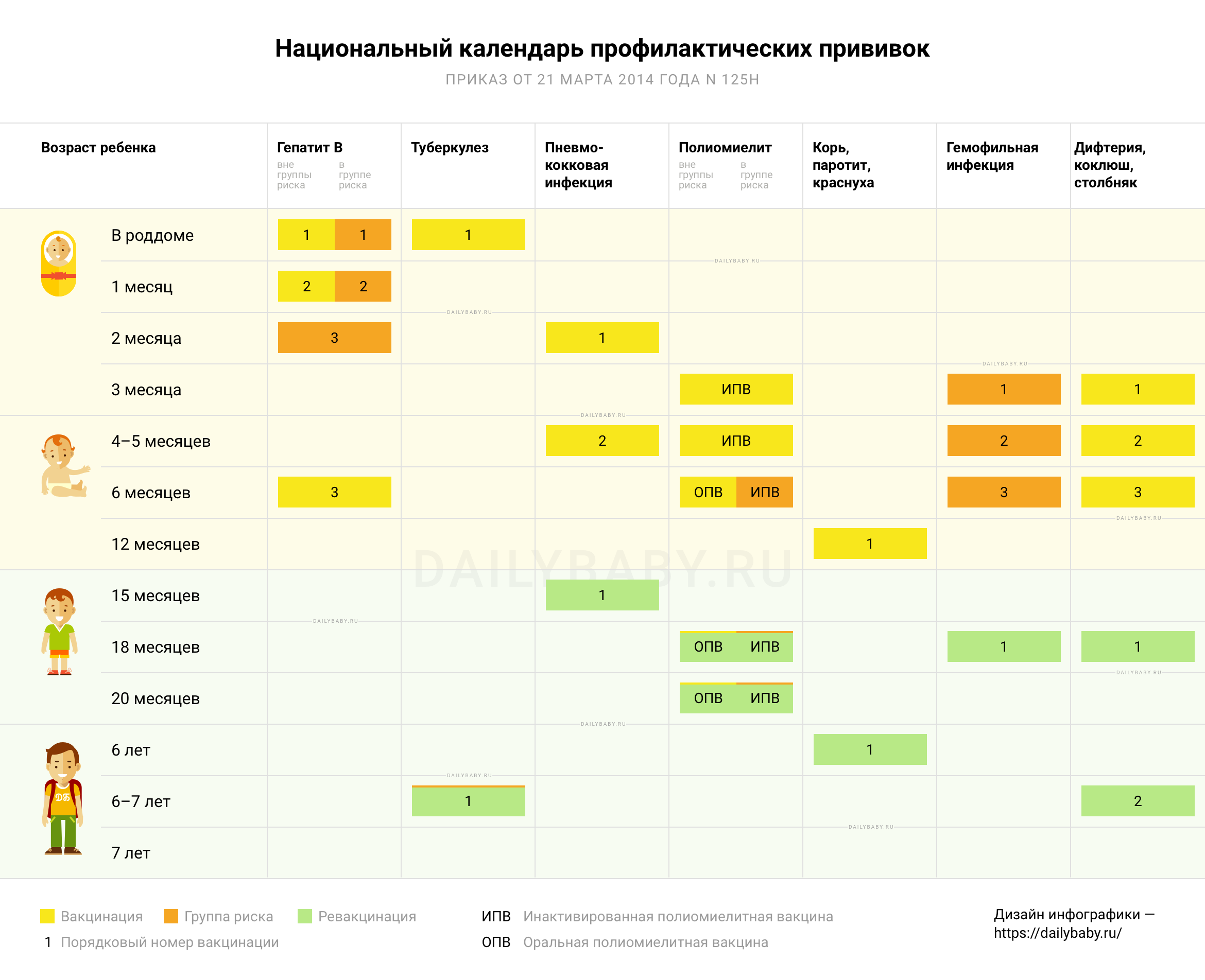
© Дэйли Бэби. Национальный календарь профилактических прививок, 2017 год.
Важно понимать также и то, что несмотря на многие различия, большинство прививок интернациональны и рекомендованы Всемирной организацией здравоохранения. Однако есть прививки, подход к которым в нашей стране и странах Запада разный. О них ниже и пойдет речь.
Гепатит B
Прививку от Гепатита B делают практически везде — и в большинстве стран сразу после рождения ребёнка. В том числе и в России, потому как в результате проведённых у нас исследований было выявлено, что даже отсутствие антигена у беременной (что проверяется во время вынашивания ребёнка дважды) не даёт 100%-й гарантии, что мать не является носителем вируса.
Однако врачи из Великобритании думают иначе и вакцинируют от гепатита B только тех, кто находится в группе риска.
Туберкулёз (БЦЖ)
Во Франции и Великобритании прививку от туберкулёза делают селективно, а в США её вообще нет в календаре.
Однако в России обязательна не только вакцинация, но и ревакцинация из-за не самой благоприятной обстановки по туберкулёзу. Благодаря этой прививке в России практически ликвидирован тяжёлый детский генерализованный туберкулез. Но у всего есть две стороны медали. Сама вакцина БЦЖ — тема спорная. С одной стороны — она необходима, но с другой — вакцина часто вызывает осложнения и требует доработок, что может занять немало времени.
Гемофильная инфекция
Прививка делается во всех странах, однако в России её делают лишь тем, кто находится в группе риска. Тем не менее, и тут есть свои сложности. Порой выявить отношение ребёнка к группе риска — непросто, ведь вакцинация проходит в первые три месяца жизни, когда предрасположенность выявляется слабо.
Грипп
В России вакцина против гриппа входит в календарь прививок, в то время как в Великобритании, Германии, Франции, Нидерландах ее делают лишь людям старше 60-ти лет. Они чаще всего умирают от гриппозной инфекции. В России можно делать прививку ребёнку начиная с шести месяцев.
В США вакцина от гриппа тоже входит в календарь, особое внимание уделяется детям, больным и беременным.
Папилломавирусная инфекция
Обязательной прививки от ВПЧ в России пока нет, однако те немногие страны, где её ввели, могут похвастаться весьма хорошими результатами. Прививку делают школьницам, ещё не вступавшим в половую связь. ВПЧ опасен тем, что некоторые из его разновидностей могут приводить к развитию рака шейки матки.
Ветрянка
Вакцина от ветрянки не включена в календарь прививок, но в России она довольно широко распространена.
В США её долго не вводили, так как считали экономически невыгодной, однако после эпидемии в армии начали делать вакцину от ветрянки. А с 1992 году она включена в календарь прививок, и в стране вакцинируют всех детей.
Коклюш, дифтерия, столбняк
(адсорбированная коклюшно-дифтерийно-столбнячная вакцина)
Практически все западные страны уже делают бесклеточную вакцину, однако в России пока делают одноклеточную. В то же время бесклеточная вакцина, которая делается в первые три месяца после рождения, защищает ребёнка лишь в течение пяти лет с момента вакцинации, после чего иммунитет к болезням снижается.
В нашей стране детей, как правило, вакцинируют по следующей схеме: АКДС трижды на первом году жизни, затем — ревакцинация через год. В возрасте 6-ти лет происходит повторная ревакцинация АДС–м (Адсорбированная Дифтерийно–Столбнячная в Малых дозах), из состава которой исключен компонент против коклюша.
На Западе используется аналог вакцины — Пентаксим, преимущество которого мы подробно описываем здесь. Импортная вакцина, в отличие от АКДС, защищает от пяти заболеваний (к списку добавляются полиомиелит и гемофильная инфекция), при этом количество вакцинаций остается неизменным.
Гепатит А
В России пока не всем делают прививку от гепатита А, аргументируя это тем, что сейчас очень низкая заболеваемость. Однако у нас в стране она выше, чем в Европе в 10-15 раз. Многие взрослые никогда не болели гепатитом А, следовательно, у них нет антител, поэтому риск для жизни в случае заболевания очень высок.
Несколько лет назад в Израиле провели массовую вакцинацию — и остались ей очень довольны.
Менингококковая инфекция
Планово в России никогда не делали прививку от этой инфекции, только в периоды эпидемий.
10-15 лет назад в Европе была вспышка заболевания, поэтому там создали вакцину, которая в дальнейшем успешно применялась и в Канаде. В США уже 15 лет прививаются подростки, а сейчас можно поставить прививку ребёнку, начиная с 9 месяцев, если он находится в группе риска или просто по желанию.
Редакция Дэйли Бэби обратилась за комментарием к врачу-педиатру, научному сотруднику Научно-исследовательского клинического института педиатрии, соавтору многочисленных публикаций в отечественных и зарубежных журналах по педиатрии и физиологии детей Оксане Цышковой:

— Как здравомыслящий человек, врач и мама, я отношусь к прививкам положительно. Но не всё в нашей современной жизни может вписаться в графики, верно? Поэтому наилучшим вариантом вакцинации является индивидуальный график. Его составление зависит от множества факторов. Например, от сезона, количества детей в семье, их возраста, планов на начало социализации ребёнка, графика путешествий.
Из своего личного опыта я могу сказать, что жителям мегаполиса очень сложно выбрать время, когда дети не болеют: частые острые респираторные инфекции у детей — больше правило, чем исключение. И это может сдвинуть даты в календаре прививок, ничего страшного в этом нет. Кроме того, сами по себе походы в поликлинику в сезон простуд приводят к тому, что ребёнок подхватывает респираторную инфекцию на месте, что приводит к худшей переносимости прививок.
Поэтому при составлении индивидуального графика, на мой взгляд, наилучшим сезоном плановых вакцинаций стоит выбирать апрель-сентябрь. Но, повторюсь, все индивидуально. Не стоит вакцинировать детей перед поездками, нужно понимать, что для выработки защитных антител необходимо минимум 10-14 дней.
Изготовление прививок — дело крайне тонкое, нанотехнологичное, требующее немалых финансовых вложений и работы высококлассных специалистов.
В России есть «традиционные» вакцины со стабильным качеством, но, к сожалению, это далеко не полный список необходимых вакцин. Если есть финансовая возможность привить ребёнка более очищенной вакциной с расширенной антигенной составляющей, думаю, есть смысл это сделать.
К сожалению, в России пока нет ацеллюлярных (бесклеточных) антикоклюшевых вакцин, поэтому мы рекомендуем заменять отечественные вакцины на многокомпонентные и более удобные импортные, например, такие как «Пентаксим» и «Инфанрикс».
В целом, мировая наука стремится к созданию многокомпонентных вакцин, так как по многочисленным данным иммунный ответ получается более стойким, кроме того, это очень удобно. Однократная инъекция может привить ребёнка сразу от шести инфекций, например, так работает вакцина «Инфанрикс гекса». Для своего ребёнка я выбрала именно эту вакцину и схему вакцинации с шестимесячного возраста, трижды с интервалом каждой ревакцинации через два месяца.
Часто и длительно болеющие дети обязательно должны быть вакцинированы от пневмококка, менингококка, ХИБ-инфекции, так как именно такие дети больше склонны к развитию грозных осложнений, таких как менингит, пневмония, эпиглоттит.
Есть смысл привить маловесного или недоношенного ребёнка от ротавирусной инфекции в первом полугодии. Такие дети склонны к быстрому обезвоживанию и развитию тяжёлых осложнений. Также стоит это сделать, если в семье старшие дети или сами родители тяжело переносили кишечную инфекцию.
Незаслужено замалчивают о такой великолепной вакцине, как Синагис. Это специально разработанная вакцина от РС (респираторно-синцитиального вируса). Вакцина очень дорогостоящая, но крайне необходимая для недоношенных детей с бронхо-лёгочной дисплазией, а также для детей с врождёнными пороками сердца. Получить её бесплатно можно в федеральных учреждениях, например, в Научно-исследовательском клиническом институте педиатрии мы вакцинируем таких детей многократно до двухлетнего возраста и совершенно бесплатно.
Разработка вакцин — процесс, не прекращающийся не на минуту. В связи с чем и мировые календари прививок довольно часто меняются и корректируются. Но несмотря на все новые открытия и изменения, самое главное — чтобы информация была доступна и понятна всем категориями населения, особенно родителям маленьких детей, которые несут ответственность за жизнь и здоровье своего ребёнка.
Спецпроект «Вакцинация: последняя битва»
- Прививки: за или против? Мнения врачей и мам
- «Не надо недооценивать риск детских инфекций, жить в коконе в XXI веке не получится». Интервью с педиатром
- АКДС или Пентаксим: какую вакцину выбрать?
- «В вопросе вакцинации не может быть общего для всех знаменателя». Интервью с педиатром-неонатологом
- Первые прививки: стоит ли вакцинировать новорожденных?
Все материалы спецпроекта
Источник
Сегодня во всем мире успешно
используются вакцины для предотвращения более 30 болезней, разрабатывается
около 500 новых вакцин.
В каждой стране – участнице ВОЗ
есть собственный календарь прививок. Национальный календарь прививок России не
имеет принципиального отличия от национальных календарей прививок развитых
стран. Правда, в некоторых из них предусмотрено проведение прививок против
гепатита А, менингококковой инфекцией, вируса папилломы человека, ротавирусной
инфекцией (например, в США), таким образом, например, нацкалендарь прививок США
более насыщен, чем календарь РФ. Календарь прививок и в нашей стране
расширяется, так с 2015 в него включена прививка против ветряной оспы.
С другой стороны, в некоторых
странах не предусмотрена в рамках Национального календаря вакцинация против
туберкулеза, сохранять которую в нашей стране заставляет высокий уровень
заболеваемости этой инфекцией. И до сих пор вакцинация против туберкулеза
включена в календарь прививок более чем 100 стран, при этом во многих
предусмотрено проведение ее в первые дни после рождения, как это рекомендовано
Календарем прививок ВОЗ.
Национальный календарь прививок – документ, утверждаемый приказом
Минздрава РФ, который определяет сроки и типы вакцинаций (профилактических
прививок), проводимых бесплатно и в массовом порядке в соответствии с
программой обязательного медицинского страхования (ОМС).
Прививочный календарь
разрабатывается с учетом всех возрастных особенностей, в том числе и наиболее
опасных инфекционных заболеваний у детей первого года жизни. Прививки, которые
делаются в рамках Национального календаря, позволяют значительно снизить риск заболевания
у детей. А если ребенок все же заболеет, то сделанная прививка будет
способствовать протеканию болезни в более легкой форме и избавит от тяжелых
осложнений , многие из которых крайне опасны для жизни.
Национальный календарь прививок – это система наиболее
рационального применения вакцин, обеспечивающая развитие напряженного
иммунитета в самом раннем (ранимом) возрасте в максимально короткие сроки.
Календарь прививок можно разделить на две части.
Первая часть – Национальный
календарь профилактических прививок, предусматривающий вакцинацию против
повсеместно распространенных инфекций, которыми переболевает практически вся
человеческая популяция (воздушно-капельные инфекции – корь, краснуха,
эпидемический паротит, коклюш, ветряная оспа, дифтерия, грипп), а также
инфекций, которые характеризуются тяжелым течением с высокой летальностью
(туберкулез, гепатит В, дифтерия, столбняк, полиомиелит, гемофильная инфекция
типа b).
Вторая часть – прививки по эпидемическим
показаниям – против природно-очаговых инфекций (клещевой энцефалит, лептоспироз
и др.) и зоонозных инфекций (бруцеллез, туляремия, сибирская язва). К этой же
категории могут быть отнесены прививки, проводимые в группах риска – лицам как
с высокой возможностью заражения, так и с высокой опасностью для окружающих в
случае их заболевания (к таким заболеваниям относятся гепатит А, брюшной тиф,
холера).
НАЦИОНАЛЬНЫЕ КАЛЕНДАРИ ПРИВИВОК РАЗНЫХ СТРАН
ИНФЕКЦИИ | РОССИЯ | США | ВЕЛИКОБРИТАНИЯ | ГЕРМАНИЯ** | КОЛ-ВО СТРАН, ИСПОЛЬЗУЮЩИХ ВАКЦИНУ В НК |
Туберкулез | + | более 100 | |||
Дифтерия | + | + | + | + | 194 |
Столбняк | + | + | + | + | 194 |
Коклюш | + | + | + | + | 194 |
Корь | + | + | + | + | 111 |
Грипп | + | + | + | + | |
Гемофильная инфекция | + | + | + | + | 189 |
Краснуха | + | + | + | + | 137 |
Гепатит А | + | ||||
Гепатит В | + | + | + | 183 | |
Полиомиелит | + | + | + | + | все страны |
Паротит | + | + | + | + | 120 |
Ветряная оспа | С 2015 г. | + | + | ||
Пневмококк | С 2015 г. | + | + | + | 153 |
Вирус папилломы | + | + | + | 62 | |
Ротавирусная инфекция | + | 75 | |||
Менингококковая | + | + | + | ||
ВСЕГО ИНФЕКЦИЙ | 12 | 16 | 12 | 14 | |
Кол-во инъекций, | 14 | 13 | 11 |
Текст: Новости Колпинского района Санкт-Петербурга
Фото: Новости Колпинского района Санкт-Петербурга
Источник
Среди различных сфер ответственности государства одна из наиболее пострадавших за последние минимум 10 лет — общественное здравоохранение. Значимый маркер этого явления — охват профилактическими прививками, который, помимо прочего, отражает и физическую доступность вакцин в стране. Поэтому, хотя в соседних странах и взялись за планомерное расширение «базового календаря», наша задача — увеличивать охват уже «прописанными» в нем прививками. Активная, требовательная позиция медиков, руководителей здравоохранения и родителей, отношение которых к вакцинации сильно изменилось в последнее время, — залог того, что ситуация будет меняться в положительном ключе.
Украина
Статья, посвященная Европейской неделе иммунизации, должна была начинаться с общеевропейской проблематики и переходить к ее украинскому преломлению. Но оказалось, что это невозможно! Никак не получается вписать в одно смысловое поле их «пробелы в вакцинации», касающиеся только отдельных, очень малых групп населения, и наше поистине бедственное положение. Подобного ему не встретишь нигде в Европейском регионе ВОЗ, при том что туда входят и центрально-азиатские страны (см. Global Health Observatory). Роковым для отечественной вакцинопрофилактики стали 2009–2010 гг., когда с вполне приличных показателей охвата (70–90, а то и 100%) мы скатились до уровня 50% и менее по абсолютному большинству профилактируемых инфекций (рисунок).
Рисунок
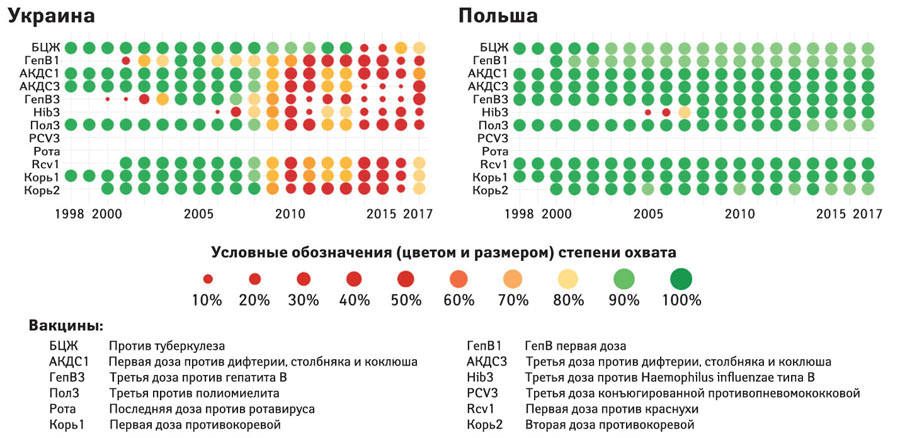
Охват иммунизацией населения Украины/Польши (%) с 1998 по 2017 г. (Global Health Observatory visualizations — скриншот)
В Европейском регионе нигде и близко нет подобной ситуации. Только в 2017 г. у нас наметились позитивные тенденции: существенно (с 20–30 до 70%) увеличился охват противокоревыми прививками, улучшилась ситуация с иммунизацией БЦЖ и первой дозой противодифтерийной вакцины.
А насколько отличаются обязательства по иммунизации, взятые на себя нашей страной по сравнению с другими в Европе? Чем отличаются календари прививок? Неплохая база данных, с возможностью как просматривать данные по отдельным странам, так и сравнивать их между собой, представлена на сайте Европейского центра по профилактике и контролю заболеваний (European Centre for Disease Prevention and Control — ECDC). Правда, следует иметь в виду, что некоторые данные на этом портале все же устарели, и при необходимости обращаться к первоисточникам.
Польша
С охватом вакцинацией в Польше все в порядке (см. рисунок), а вот с календарем стоит познакомиться подробнее1. Еще в 2016 г. перечень обязательных прививок выглядел примерно, как наш, но тогда полякам пришлось выбирать: дополнить его вакцинацией против ротавирусной или пневмококковой инфекции. Выбор остановили на последней, и в обязательном порядке вакцинируют родившихся после 31 декабря 2016 г. На очереди — обеспечение бесплатными противогриппозными прививками лиц в возрасте старше 75 лет и расширение государственного финансирования на те инфекции, вакцинация против которых в настоящее время необязательна (на нее не выделяют средства из центрального бюджета), — ротавирусная, менингококковая, грипп и ветряная оспа (опоясывающий лишай). Рассматривают также возможность обязательной вакцинации против коклюша для лиц в возрасте 19 лет и краснухи — для молодых мужчин. Прививки против ветряной оспы за бюджетные средства в настоящее время проводят только детям из группы риска. Отдельные контингенты пациентов имеют право и на другие виды бесплатных прививок, например, против пневмококковой инфекции, вирусного гепатита А и В (в том числе медики, включая студентов).
Страны побогаче могут позволить себе включение в календарь бóльшего количества вакцинаций. Например, в Чехии набор обязательных прививок — примерно такой же, как в Великобритании и Германии. Сводные данные по календарям 4 зарубежных стран и Украине представлены в таблице.
Таблица. Календари вакцинации Англии, Германии, Чехии, Польши и Украины
| Вакцинация против | Украина | Англия | Германия | Чехия | Польша |
| Туберкулеза (БЦЖ) | На 3–5-е сутки жизни | В регионах с распространенностью туберкулеза ≥40/100 000 | – | Только детям из групп риска | В течение 24 ч после рождения |
| Гепатита В | В 1-е полугодие | 2–4 мес | 2–14 мес | 2–10 мес | 0–7 мес |
| Ротавируса2 | – | + | + | Необязательная | |
| DTP-IPV-Hib3 (вакцинация) | 2–6 мес4 | 2–4 мес | 2–4 мес | 2–4 мес | 2–6 мес |
| DTaP-IPV-Hib (1-я ревакцинация) | 18 мес5 | 3 года | 12 мес | 10 мес | 16–18 мес |
| Кори, паротита, краснухи (КПК) | 12 мес | 12 мес | 12 мес | 15 мес | 13–14 мес |
| Ветряной оспы | – | С 1 года в группах риска | 12 мес | С 15 мес до 5 лет | С 9 мес в группах риска |
| КПК (ревакцинация) | 6 лет | 3 года | До 2 лет | До 5 лет | 10 лет |
| DTP-IPV-Hib (2-я ревакцинация) | 6 лет, только против столбняка и дифтерии | 14 лет, только против столбняка и дифтерии6 | До 5–6 лет | 5–6 лет (без IPV и Hib) | 6 лет (без Hib и IPV, но с ОПВ) |
| DTaP-IPV-Hib (3-я ревакцинация) | 16 лет, только DT | – | 9–18 лет | 10–11 лет (без D) | 14 лет, только DT |
| Пневмококка | – | Одновременно с DTaP-IPV-Hib7 | |||
| Менингококка | – | Одновременно с DTaP-IPV-Hib | С 1 года | С 2 мес до 6 лет | С 2 мес (необязательная) |
| Вируса папилломы человека (девочки) | – | 12–13 лет | 9–14 лет | 13–14 лет (необязательная) | – |
| Гриппа | – | Дважды до 8-летнего возраста | Ежегодно лицам ≥60 лет | Ежегодно лицам ≥65 лет | Рекомендовано детям и пожилым |
| Опоясывающего лишая | – | ≥70 лет | – | – | – |
Проблемы и перспективы
Таким образом, перспективы расширения отечественного календаря прививок можно проследить на примере Польши: вначале — включение вакцинации против пневмокококковой, затем — менингококковой, возможно, — и ротавирусной инфекции. В перспективе — против вируса папилломы человека, инфекции Herpes zoster (ветрянки, опоясывающего лишая). Хорошо бы как можно скорее предоставить вакцинацию против гепатита В и гриппа лицам из групп риска и проводить догоняющую (catch-up) иммунизацию тех, кто пропустил требуемую по возрасту.
Так, анализ ECDC свидетельствует, что даже в странах с высоким общим уровнем охвата вакцинацией могут быть непривитые группы населения, и именно для них свойственен повышенный риск заражения. Так, до 80% подростков и молодых людей, которые заболели корью в Европе в 2017 г., не были вакцинированы. Поэтому так важно, чтобы подростки и молодые взрослые проверили свой статус вакцинации.
В последнее время много писали о риске возникновения в нашей стране вспышек дифтерии, подобных пережитым в 1990-х и начале 2000-х годов. В то время уровень заболеваемости доходил до 10 на 100 тыс. населения, а частота летальных исходов среди заболевших — до 4–6% (Mokhort H. et al., 2018). Однако в некоторых возрастных группах ситуация обычно более тяжелая. Так, по данным исследователей из Латвии, в период 1994–2014 гг. при общей частоте летальных исходов, равной 7,3%, в возрастной группе ≥60 лет этот показатель составил 14,6%, 50–59 лет — 13,3%, до 5 лет — 13,1% (Kantsone I. et al., 2016). При этом только один из умерших был полностью вакцинирован. Терять каждого восьмого из заболевших детей — это очень страшно.
Ситуация с охватом вакцинацией против полиомиелита у нас также неблагоприятная (см. рисунок). ECDC считает, что существует постоянный риск ввоза этой болезни в европейские страны, о чем свидетельствуют вспышки заболевания, вызванные циркулирующим полиовирусом вакцинного происхождения (цПВВП). В случае завоза ДПВ-1 с последующим восстановлением его циркуляции общий риск для жителей ЕС будет:
- очень низким в вакцинированных оральной полиовакциной (ОПВ) популяциях как в отношении инфицирования, так и развития заболевания;
- умеренным в отношении инфицирования в когортах, вакцинированных только инактивированной вакциной, и очень низким — развития заболевания;
- высоким в отношении инфицирования в слабо- или вообще не вакцинированных популяциях и умеренным — развития болезни.
Вместо заключения
Современный мир, где мало рожают и продлевают жизнь людям с тяжелыми, ранее смертельными заболеваниями, не может обойтись без иммунизации. Прогресс в этой области так же, как и во многих других (репродуктивные технологии, трансплантация, паллиативная терапия) вызывает массу трудноразрешимых медицинских и морально-этических проблем, которые имеют совершенно разное преломление в жизни общества и отдельных его членов. Такими же многокомпонентными, тонкими и избирательными, как эти технологии, должны быть и способы их практического внедрения.
Дарья Полякова
по материалам ecdc.europa.eu; www.who.int;
gis.gov.pl; pulsmedycyny.pl; moz.gov.ua
Источник
