Все за и против прививок против гриппа
Принцип работы прививок
Прививка – это безопасный способ встречи организма с вирусом или бактерией.
Патогенные микроорганизмы и вирусы, попадая в организм человека, начинают размножаться, и возникает заражение (инфекция). За борьбу с инфекцией отвечает иммунная система. С какими-то патогенами система справляется, но другие – слишком сильны и опасны.
Чтобы не допустить поражения организма, разрабатывают вакцины. Вакцина – это препарат, который содержит либо убитый патоген или его отдельные части, либо ослабленный в лаборатории живой возбудитель заболевания.
Какими бывают вакцины против гриппа
Все вакцины против гриппа многокомпонентные. Они могут защищать от трех или от четырех серотипов вирусов гриппа А и В. Наибольшее распространение на рынке получили инактивированные, субъединичные гриппозные вакцины. Они содержат два главных антигена каждого из серотипов вируса (гемагглютинин и нейраминидазу), против которых они направлены. Популярностью пользуются также сплит-вакцины, в состав которых входят кусочки разрушенных вирусов гриппа. Подробнее о составе противогриппозных вакцин читайте в статьях «Прививки от гриппа в 2020-2021 году» и «Прививки от гриппа».
После введения вакцины болезнь не развивается, но иммунная система узнает чужеродные бактериальные или вирусные метки – антигены, и в качестве ответной реакции запускает выработку специфических защитных иммунных клеток (Т-клеток или «клеток памяти») и антител (за их создание отвечают иммунные В-клетки).
Таким образом, получая в лице вакцины слабого соперника, иммунная система активируется и накапливает вооружение (антитела), чтобы при встрече с диким патогеном в будущем иметь достаточную защиту.
По мнению врачей-инфекционистов, вакцинация – это метод управления заболеваниями и максимально безопасный способ защитить себя от инфекций. Учёные максимально точно определяют антигены, которые провоцируют выработку антител, способных противостоять болезни. Их называют защитными антигенами и включают в состав вакцины. В вакцину также входит консервант, который предотвращает развитие микробов в упаковках, и вещества-адъюванты, которые стимулируют ответ иммунной системы на антигены.
Важно! Несмотря на то, что современные технологии позволяют производить упаковки, которые не требуют добавления консервантов в вакцины, их наличие обязательно для сорбированных вакцин и препаратов, которые отпускаются в многодозовых флаконах. В качестве консервантов в составе вакцин используют тиомерсал, фенол и 2-феноксиэтанол. Требования к наличию консервирующих агентов в российских вакцинах и их концентрации можно найти в Государственной фармакопее Российской Федерации.
Прививка от гриппа: эффективна или нет?
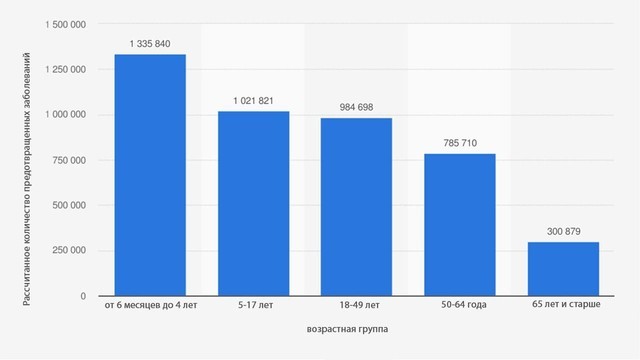
Сомнений в том, что вакцины снижают заболеваемость гриппом, нет (рис. 1). Тем не менее, прививка не дает гарантии того, что человек не заболеет. Реакция каждой иммунной системы индивидуальна, и иммунитет просто может не сформироваться. Врачи-инфекционисты считают, что прививка эффективна, так как максимально снижает риски того, что заболевание пройдет в тяжелой форме, и, соответственно, что болезнь закончится летальным исходом.
 Рисунок 1. Количество заболеваний, связанных с вирусами гриппа, которых удалось избежать благодаря вакцинации в 2018-2019 гг в США, по возрастам. Источник: CDC
Рисунок 1. Количество заболеваний, связанных с вирусами гриппа, которых удалось избежать благодаря вакцинации в 2018-2019 гг в США, по возрастам. Источник: CDC
Уникальность вирусов гриппа А и В в том, что они очень быстро мутируют, а потому нашей иммунной системе каждый год приходится противостоять новому, незнакомому врагу. Именно поэтому ученые ежегодно меняют состав противогриппозных вакцин, а люди проходят вакцинацию снова и снова. Прививка от гриппа – это процедура, за которой стоит работа большого количества людей. Эпидемиологи изучают цикличность появления гриппа и собирают о нем основную информацию. Грипп подразделяют не только на типы, но и на штаммы. Название каждого штамма содержит информацию о типе гриппа, месте его возникновения, характере (какое животное послужило переносчиком вируса) и годе возникновения. Так как эпидемии происходят циклично, ученые заранее определяют, какой штамм наиболее опасен и будет атаковать людей в этом сезоне. Этот штамм и включают в вакцину от гриппа. При этом элемент неожиданности остается: можно заразиться не тем штаммом вируса, против которого делалась прививка.
Кто собирает данные о вирусе в России
В России данные о распространении вирусов гриппа собирают Федеральный центр по гриппу и ОРЗ и Национальный центр по гриппу ВОЗ, которые работают на базе ФГБУ «НИИ гриппа им. А.А. Смородинцева» Минздрава России и Центра экологии и эпидемиологии гриппа при Институте вирусологии им. Д. И. Ивановского ФГБУ «НИЦЭМ им. Н.Ф. Гамалеи» Минздрава России. Данные об эпидемиологической ситуации в стране, штамме гриппа и заболеваемости можно найти на сайте НИИ гриппа.
Чтобы оценить эффективность прививки, нужно принять во внимание несколько факторов. Во-первых, необходимо убедиться, что человек болеет именно гриппом и узнать его штамм. Во-вторых, нужно удостовериться, что в вакцину входит выявленный штамм. Вакцинация не гарантирует, что человек не заболеет. Эффект от сделанной прививки – это уверенность в том, что организм справится сам без тяжелых побочных эффектов и реанимации.
Возможен ли вред от этой прививки? Если да, то какой и как часто?
Каждая вакцина имеет свои побочные действия. Вероятность их возникновения такая же, как и при принятии любого медицинского препарата. Во-первых, это аллергическая реакция (анафилактическая реакция). При разработке многих вакцин против гриппа используют куриные эмбрионы. Вирусные белки в процессе производства проходят тщательную очистку, прежде чем попасть в препарат, но у людей с аллергией на яичный белок вакцинация крайне редко может вызвать немедленную нежелательную реакцию. Поэтому после любой прививки следует минимум 30 минут посидеть возле прививочного кабинета на случай, если понадобится экстренная помощь врача.
Другие побочные эффекты общие. Они возникают в первые несколько дней после вакцинации. С вакциной в организм вводят чужеродное вещество (антиген), происходит иммунный ответ. То есть организм борется с инфекцией, вырабатывает антитела. В это время пациент может испытывать слабость, у него может незначительно повыситься температура тела. Такая общая реакция возможна в первые несколько дней, но проходит без лечения. Врачи рекомендуют обильное питье и покой, чтобы помочь организму. Если состояние ухудшается, назначают нестероидные противовоспалительные препараты.
Есть еще человеческий фактор, когда при введении вакцины нарушают правила профилактики попадания микроорганизмов в рану (меры асептики и антисептики).
Вакцина действует таким образом, что с каждым днем человеку становится лучше. Поствакцинальная реакция проявляется в первый день. Дальше состояние организма только улучшается. Из-за частых случаев психосоматических состояний (чересчур сильное эмоциональное переживание) врачи выделили отдельную группу поствакцинальных реакций – психологическую. Сюда относят наблюдения, когда побочный эффект от вакцины происходит из-за нервного перенапряжения организма и постоянного ожидания вреда, который якобы был нанесен вакцинацией.
Важно! Врачи не требуют проходить особую подготовку к вакцинации. Нужно быть здоровым, без заболеваний в острой форме. Людям с хроническими заболеваниями следует дождаться периода ремиссии. Это же правило относится к аллергикам: нельзя делать прививку в момент обострения. Можно посетить аллерголога, и, если врач посчитает нужным, он пропишет антигистаминный препарат на период после вакцинации.
Доводы против вакцинации
Вирусы и бактерии могут привести к серьезным заболеваниям, но споры об обязательности вакцинации не теряют своей остроты. К доводам против прививок относят:
- антигенный импринтинг – особенность иммунной системы предпочтительно использовать уже имеющуюся иммунную память в ответ на мутировавший штамм вируса, даже если эта память не эффективна против данного штамма;
- неэффективность прививок против гриппа, так как из-за большого разнообразия штаммов вируса вакцинация не дает гарантии, что человек не заболеет;
- наличие побочных эффектов, таких как аллергическая (анафилактическая) реакция, уплотнение или болезненность в месте введения вакцины;
- человеческий фактор: несоблюдение специалистом правил вакцинации, пренебрежение мерами антисептики и асептики, что может привести к проникновению побочной инфекции в организм через место инъекции.
Доводы за вакцинацию
Доводы за прививки приводят и сами врачи-инфекционисты. К ним относят:
- значительное снижение вероятности тяжелых осложнений и летального исхода в случае последующего заражения диким вирусом;
- максимально низкий риск тяжелого течения болезни;
- организм ребенка, как и организм взрослого человека, постоянно вырабатывает антитела. Прививка – это самый безопасный способ приобрести иммунную защиту от инфекции;
- защиту окружающих, так как непривитый человек является переносчиком инфекции. Некоторые люди по определенным показателям не могут быть привиты (беременные в первом триместре, младенцы до шести месяцев, люди с онкологическими заболеваниями). Находясь в окружении вакцинированного человека, эти люди более защищены.
Заключение
Делать прививку от гриппа или нет, каждый человек решает самостоятельно. Врачи-инфекционисты, которые сталкиваются с самыми тяжелыми случаями болезни и летальными исходами, однозначно выступают за вакцинацию.
Прививки, представляя собой введение инактивированного (убитого) возбудителя болезни в организм человека, помогают ему подготовиться к атаке дикого вируса. Вакцина не дает стопроцентную гарантию того, что человек не заболеет. Но она эффективна, так как позволяет организму справиться самому без тяжелых побочных эффектов и летального исхода.
Источники
- Супотницкий М.В. «Забытая» иммунология эпидемических, инфекционных и поствакцинальных процессов // Новости медицины и фармации. – 2014. – № 9-10. – С. 19-23; № 11-12. – С. 16-20.
- U.S. Food & Drug Administration. Thimerosal and Vaccines.
- Barberis I, Myles P, Ault SK, Bragazzi NL, Martini M. History and evolution of influenza control through vaccination: from the first monovalent vaccine to universal vaccines. J Prev Med Hyg. 2016;57(3):E115-E120.
Источник
Основные сведения
Острые респираторные заболевания рассматриваются как распространенные инфекционные процессы имеющие сезонность. Болезнь ОРВ и грипп достигают своего пика в период с ноября по апрель.
В последние годы вопросам профилактики заражения гриппом уделяется особое внимание. В первую очередь медики рекомендуют проведение ежегодной иммунизации детям и взрослым, относящимся к группам риска. С целью профилактики часто применять инактивированные вакцины, содержащие отдельные штаммы вирусов.
Рассматривая подробно процессы создания вакцин можно сделать заключение о том, что их разделяют на три поколения:
· расщепленные – содержат поверхностные и внутренние антигены;
· цельновирионные – состоят из инактивированных цельных вирионов вируса гриппа и нуклеокапсид в виде балласта;
· субъединичные – содержат поверхностные протективные антигены.
Подобные вещества различаются по серологии и реактогенности.
Что такое грипп и в чем его опасность?
Разные вирусы гриппа способны атаковать организм человека с различной силой, провоцируя легкое течение или стремительный прогресс болезни с яркой клинической картиной. Нельзя исключать риски летального исхода и забывать о случае эпидемии свиного гриппа несколько лет назад – болезнь унесла тысячи жизней.
Внимание! Вопрос о целесообразности вакцинации разворачивается вокруг возможной ежегодной мутации вируса. Понятно, что в составе вакцины содержится всего 3 штамма вируса и в случае их перерождения возможно эпидемия, тогда вакцинация неэффективна и может стать причиной болезни.
В последние годы новые штаммы заражаются реже, часто их появление обусловлено перекрестным обменом генного материала микроорганизмов животного и человека.
Существует три основных штамма – А, В, С. Вирус гриппа типа С циркулирует постоянно и поражает организм человека круглогодично – течение болезни при этом неосложненное, последствия возникают редко. Для агентов А и В присуща сезонность – их активность становится причиной эпидемий осенью или зимой.
Вирус А довольно заразен и быстро распространяется в закрытых помещениях. Именно поэтому к группе лиц. Подлежащих вакцинации относят детей, учителей и медработников. Эпидемии этого типа присуща цикличность – вспышки фиксируют каждые 2-3 года.
Поскольку тип вирусов ежегодно изменяется, разработчики вакцины вынуждены ежегодно пересматривать ее состав и перерабатывать агенты на основании имеющихся прогнозов специалистов.
Вторжение патогенных штаммов в организм человека происходит через поверхности слизистых оболочек дыхательных путей. В такой среде бактерии быстро и активно размножаются. Этот процесс становится причиной разрушения некоторых клеток. Грипп всегда сопровождается интенсивным чиханием – это условие обеспечивает достижение высокого эпидемиологического уровня и приводит к инфицированию воздушно-капельным путем.
Грипп никогда не спит, потому его симптомы проявляются у зараженного в течение нескольких часов после контакта с заболевшим. Характерна высокая температура, активное сле6зотечение и появление симптомов интоксикации.
Продолжительность острого течения составляет не менее 7 дней. Человек может быть заразным для окружающих после собственного выздоровления. Вирус присутствует в крови длительное время, но не активируется из-за приобретенного человеком кратковременного иммунитета.
Что скажет доктор?
Прививка – единственное средство, обеспечивающее самую эффективную защиту от гриппа – редко можно услышать от терапевта или педиатра другой ответ. Действительно, такое утверждение имеет свой здравый смысл, потому что ежегодно в России около 40% школьников и детей дошкольного возраста переносят вирусное заболевание и часто его течение сопровождается осложнениями в виде болезней отоларингологических органов и дыхательных путей.
Внимание! Не следует верить в 100% защиту от гриппа. Вакцинация позволяет перенести болезнь проще и без серьезных осложнений.
Вакцинация обеспечивает профилактику эпидемии гриппа среди населения, но обеспечить это условие вакцина может только, если вирус не переродился.
Основные сведения, подтверждающие эффективность вакцины:
· вакцина обеспечивает выработку антител, обеспечивающих защиту организма от распространенного типа вируса;
· эффективность вакцинации составляет около 85%, при этом оставшиеся 15% скорее всего перенесут болезнь в легкой форме;
· риск развития осложнений на фоне болезни снижается на 70% для привитых.
Описанная статистическая информация актуальна в условиях соблюдения правил вакцинации.
Чем вредит вакцина?
Сказать в утвердительно форме, что прививка от гриппа безопасна и эффективна – нельзя. Спорное мнение связано с тем, что вакцину нужно вводить ежегодно, в противном случае реакции не будет. В итоге организм взрослого или ребенка несколько лет получает вакцину и при этом утрачивает иммунные показатели. На 4,5 или 10 год с момента начала вакцинации, вирус мутирует и человек заболевает в острой форме – вакцина не эффективна, потому прогрессируют опасные осложнения.
Несмотря на введение вещества заболеть гриппом можно. Особенно опасна вакцинация в период снижения иммунитета. Введение живой вакцины может вовсе спровоцировать болезнь.
Внимание! Основная масса «отказников» от прививки от гриппа мотивирует свой ответ тем, что вакцина должна давать стабильный иммунитет, а при гриппе это невозможно. Перенести один и тот же вирус 2 раза за сезон возможно, если иммунитет слабый.
Не менее распространенная причина отказа от введения вакцины среди населения – высокая вероятность аллергических реакций и сомнительный состав препаратов. В составе вещества содержится соль ртути, которая в больших дозах представляет угрозу для жизни пациента. Ежегодное введение компонента в объеме кратному 1 дозе в течение 10 лет становится причиной последствий со стороны сердечнососудистой системы.
Решать вопрос о целесообразности проведения иммунизации и введения вакцины от гриппа нужно индивидуально. Четко соизмерить ожидаемую пользу и возможный вед от введения вакцины – невозможно, потому что споры на это счет активно идут в течение двух десятилетий. Нужно осознать, что искусственное введение ослабленного вируса гриппа не гарантирует полноценную защиту от болезни, а лишь снижает риски осложнений и оказывает отрицательное действие на работу иммунной системы.
Источник
На сегодняшний день существует множество инфекций, борьба с которыми протекает с переменным успехом. Находят новые методы их уничтожения, и тут же вирусы приобретают иные свойства и перестраиваются. Помогает в этой борьбе вакцина, и на каждый вид инфекции предполагается свой вариант. Открытые этого метода определило новый путь развития науки в борьбе с болезнями.
Что представляет собой вакцина?
С первых дней жизни малышей прививают. В состав вакцины входят микроорганизмы или их части. Их искусственно ослабляют, и они выступают в роли муляжа, с помощью которого иммунная система учится правильно реагировать на атаки вирусов.
Итак, вакцина представляет собой препарат, в составе которого находится минимальное количество ослабленных возбудителей инфекции. Заболеть в полной мере после прививки невозможно, но этот метод позволяет организму зафиксировать характерные признаки микроорганизмов. Если он столкнется в будущем с подобной инфекцией, то, определив угрозу, ее устранит.
Уже в течение века в широком смысле используют вакцинацию для обезвреживания бактерий и вирусов. Аттенуация – ослабление возбудителей инфекции.
Предупреждение инфекции: методы борьбы
Все препараты для иммунизации делят на классы, и их насчитывают три:
- живые вакцины;
- инактивированные;
- анатоксины.
Живые вакцины применяют против инфекций таких, как:
- полиомиелит;
- корь;
- ветрянка;
- туберкулез;
- краснуха;
- грипп;
- ротавирусная инфекция.
Специальным способом ослабленные возбудители болезни входят в состав препарата.
Такие серьезные и опасные заболевания, как тиф, в том числе и брюшной, бешенство, гепатит А и другие, нейтрализуют с помощью вакцин инактивированных, в состав которых включены нежизнеспособные микроорганизмы либо их фрагменты.
В третьем варианте с применением анатоксинов обрабатывают токсины бактерий, и делают это по специальной технологии. Так получают вакцину против столбняка, коклюша и др.
Новым веяньем в этой сфере стали молекулярные вакцины, содержащие в своем составе вещества, полученные с применением методов генной инженерии. Виросомальные вакцины способны усилить иммунный статус и имеют побочный эффект встречается реже.
Температура и слабость после прививки
Грипп знаком каждому из нас, и нет, пожалуй, человека, хоть однажды не испытавшего на себе действия вирусной инфекции. Предотвратить эпидемию помогают прививки и, как утверждают специалисты, шанс заболеть существенно снижается.
Распространяется инфекция молниеносно, поражая практически всех, кто попадает в радиус воздействия вируса. Но все по-разному реагируют на нее, так как иммунный статус отличается.
Вирус внедряется в слизистую оболочку, а зачастую это органы где предполагается распространение инфекции воздушно-капельным путем. Клетки разрушаются, а отторгнутые заражают окружающих при кашле и чихании.
Плюсы и минусы вакцинации
Существует много мнений за и против данного мероприятия. У некоторых сразу после прививки поднимается температура, человек начинает чувствовать недомогание. Но в любом случае заболевание протекает в более легкой форме.
Правда, есть и большая ложка дегтя в этом бочонке со сладкими увещеваниями о защите от вирусов. Коварство состоит в том, что он мутирует и меняется год от года, а в новом сезоне есть вероятность столкнуться с той его разновидностью, которая плохо реагирует на все профилактические меры.
Организм способен самостоятельно выработать иммунитет против вируса гриппа, но он постоянно изменяется, и появляются все более устойчивые к лекарственным препаратам типы.
Существует инактивированные и живые типы вакцин, но вторые уже практически не применяют по той причине, что вирус гриппа постоянно совершенствуется. Проводится анализ вируса, и подбирается состав вакцины.
Невозможно предсказать точно, что в этом году будет активным определенный тип вируса, поэтому дать 100% гарантию того, что привитый человек не заболеет, нельзя. Но в любом случае риск заражения у привитых людей гораздо ниже чем у тех, кто не проходит вакцинацию.
Несмотря ни на что прививка – лучший вариант для защиты от инфекций, особенно в период эпидемий. Когда в 90-е годы многие отказывались от вакцинации резко поползла вверх кривая многих заболеваний. В любом случае прививка в разы безопаснее реальной болезни.
Существуют и серьезные аргументы против:
- аллергическая реакция на вакцину;
- некачественный материал;
- возможный риск при воздействии на иммунную систему, особенно ребенка;
- эффективность не 100%.
По мнению некоторых врачей, приобретенный иммунодефицит возникает у детей из-за неграмотно составленной схемы прививок и плохо контролируемого применения лекарственных средств из группы антибиотиков.
После прививки появляются не только температура, слабость и головная боль, могут наблюдаться и другие симптомы. Место укола иногда воспаляется и возникает нагноение.
Легкое недомогание вполне объяснимо и допустимо, так как организм борется с инфекцией. Температура должна войти в норму в течение трех дней без какого-либо лечения.
Можно ли отказаться от прививок? На основании закона – да, и отказ приема в детский сад или школу без них безоснователен. Только в случае эпидемии могут временно отложить прием документов.
Осложнения
Возможны и побочные эффекты. Среди них: резкое снижение показаний артериального давления, сбои в работе сердечной мышцы, судороги, анафилактический шок. Важно соблюдать все меры предосторожности, а в случае, если здоровье подорвано после вакцинации, выплачивается компенсация.
Противопоказания
Хотя нет иной защиты от болезней, существует часть населения, для которых вакцинация может нанести вред серьезней, чем возможная болезнь. Особенно это касается детей, если это:
- новорожденные с малым весом или недоношенные;
- при их внутриутробном инфицировании;
- наличие гемолитической болезни;
- иммунодефицитные состояния;
- наличие гнойных поражениий кожного покрова;
- наличие заболеваний в острой форме.
Для взрослых людей также есть противопоказания, но с каждым годом этот список уменьшается. Связано такое положение дел с тем, что, как показала практика, при инфицировании корью, краснухой, туберкулезом, заболевания у взрослых протекают в очень тяжелой форме.
Противопоказания подразделяются на:
- Истинные. Описанные в инструкции к вакцине и прилагаемых документах;
- Ложные. Как таковые, пациенты не нуждаются в отводе, так как состояние определяется врачами или самими людьми по личным ощущениям и исходя из ложного чувства жалости;
- Абсолютные. В этом случае никакие другие варианты, кроме отказа от прививки не рассматриваются;
- Относительные. В случаях, когда врач на основании факторов может решать, как лучше поступить: прививать или это нанесет больший вред;
- Временные. При определенных условиях делать прививку не рекомендуют, но при прошествии определенного периода вакцинация вполне допустима;
- Постоянные. Ряд заболеваний, при которых не будет возможности снять запрет;
- Общие. Они касаются всех прививок и отвергаются при остром течении болезни, и если обострилось и хроническое заболевание;
- Частные. В определенный период некоторые прививки нельзя делать, например, беременным. В этом случае требуется внимательно подходить к вакцинации.
Так как современные методы совершенствуются, появляются новые вакцины, в которых соблюдается концентрация балластных веществ. Это позволяет постепенно сокращать список причин, на основании которых рекомендуют отказ от прививок.
Источник
