Взрослым надо прививка от полиомиелита
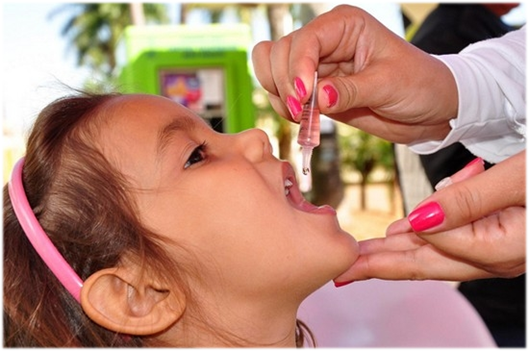
Иммунопрофилактика в России проходит по утвержденному Минздравом графику. Первая вакцинация против полиомиелита делается детям в трехмесячном возрасте. Используется два вида препаратов для прививок: инактивированная вакцина и живые штаммы вируса. Иммунизация взрослого населения происходит только по эпидемиологическим показаниям.
Обязательно ли проводить
В России вакцинация полиомиелита для детей до 14 лет является обязательной, согласно постановлению Минздрава.
Вирус полиомиелита опасен в основном для детей младшего возраста – до 5 лет. Больше всего страдают нижние конечности, и, переболев, ребенок может стать инвалидом. Более чем в 5% случаев паралич поражает дыхательные мышцы, что может привести к летальному исходу.
Полиомиелит распространяется воздушно-капельным и бытовым путями. Человек может быть пассивным вирусоносителем, являясь источником инфекции для окружающих. Лекарств для лечения полиомиелита не существует, и единственным эффективным методом защиты является прививка.
Календарь вакцинации
График иммунизации населения для профилактики полиомиелита установлен Приказом Минздрава РФ от 2011 года. Для прививок используется два типа вакцин:
- ИПВ – инактивированная полиомиелитная вакцина, которая вводится путем инъекции;
- ОПВ – оральная полиовакцина из живых штаммов вируса.
Препараты содержат 3 типа вируса полиомиелита, введение которых становится надежной защитой человека от любых форм заболевания. Также существуют комплексные вакцины, такие как Пентаксим, Инфанрикс Пента, которые включают сразу несколько вирусов.
Проведение первой вакцинации против полиомиелита происходит на 3 месяц от рождения. Важно делать ее своевременно, поскольку к этому сроку у малыша уже нет материнского иммунитета.
Таблица. Порядок вакцинации детей от полиомиелита.
Этап прививки | Возраст | Вакцина | Форма |
Вакцинация происходит трехкратно с интервалом в 45 дней: | |||
1-я | 3 месяца | ИПВ | Инъекция |
2-я | 4,5 месяцев | ИПВ | Инъекция |
3-я | 6 месяцев | ОПВ | Оральные капли |
Ревакцинация происходит в три этапа по следующей схеме: | |||
1-я | 18 месяцев | ОПВ | Оральные капли |
2-я | 20 месяцев | ОПВ | Оральные капли |
3-я | 14 лет | ОПВ | Оральные капли |
Считается, что устойчивый иммунитет формируется после полного комплекса вакцинации. Вакцинация делается бесплатно на базе государственных поликлиник. Прививка от полиомиелита делается в одно время с АКДС.
Вакцинацию можно осуществить также в частных клиниках. Для получения консультации и прививки нужно записаться на прием.
Прививки для взрослых
Если речь идет об иммунизации взрослых, то она производится по такому графику:
- 1-я прививка ИПВ;
- через 1-2 месяца повторное введение ИПВ;
- через 6-12 месяцев осуществляется 3-я прививка.
Взрослым прививаться нужно только в исключительных случаях:
- если человек не был привит в детстве;
- при планировании поездки в страны, где зарегистрированы вспышки полиомиелита;
- при работе с инфицированными людьми;
- после контакта с больным человеком.
Подготовка к прививке
Как подготовить ребенка к прививке:
- за несколько дней исключить общение с больными детьми;
- сдать ОАК и ОАМ;
- не допускать переохлаждения и стрессов;
- не давать аллергенных продуктов (цитрусы, шоколад, яйца, мед).
Перед прививкой врач делает общий осмотр ребенка. Для введения вакцины нужно письменное соглашение одного из родителей.
Есть ли ограничения
В некоторых случаях прививку делать нельзя. Противопоказания к иммунизации от полиомиелита:
- беременность;
- иммунодефициты различного генеза;
- аллергия на компоненты препарата (неомицин, стрептомицин);
- тяжелая реакция на предыдущую прививку;
- простуда, ОРЗ;
- обострение хронических заболеваний.
В двух последних случаях нужно отложить вакцинацию до полного выздоровления. В состоянии пониженного иммунитета прививка может спровоцировать появление негативных последствий.
Детям с иммунодефицитом нельзя использовать вакцину на основе живых штаммов вируса (ОПВ). В этом случае обсуждается возможность прививать их инактивированной вакциной (ИПВ).
Как проводится вакцинация
Инактивированная вакцина (ИПВ) ставится двумя путями – подкожно или в плечо (бедро). Способ введения зависит от производителя препарата.
Живые вакцины (ОПВ) вводятся перорально – на лимфоидную ткань глотки или небные миндалины. Ребенка просят запрокинуть голову и открыть рот, куда капают 2 и 4 капли в зависимости от дозировки препарата. В течение часа после введения вакцины нельзя есть и пить, в том числе воду.
Сутки после прививки нельзя употреблять аллергенные продукты, переохлаждаться и общаться с больными людьми.
Что делать, если пропущены установленные сроки
Если нарушен график проведения вакцинации, то не нужно делать всю серию заново. При несвоевременном введении первой прививки или пропущенных дозах весь график сдвигают по определенному алгоритму.
Врач определит, какие прививки были пропущены и назначит их введение с соблюдением минимальных интервалов между ними:
- между 1-й и 2-й – 30 дней;
- между 2-й и 3-й – 30 дней;
- между 3-й и 4-й и далее – 6 месяцев.
Таким образом, если был пропущен срок первой прививки в 3 месяца, то ее сделают в 4 месяца. Делать вторую в установленный срок (4,5 мес.) слишком рано, нужно выдержать промежуток в 1 месяц. Таким образом, вторая прививка ставится в 5 месяцев.
Доза, которая введена ранее, чем истек минимальный промежуток, не засчитывается. Таким образом, нужно провести всю серию иммунизации до 14 лет. После этого возраста вакцинация осуществляется только по эпидемиологическим показателям.
Если информация о прививках утеряна, то ребенок считается непривитым, и нужна полная серия вакцинаций от полиомиелита.
Возможные побочные реакции от прививки
Зачастую прививка переносится хорошо, не вызывая никаких последствий для организма. Иногда могут возникать некоторые побочные эффекты:
- Легкое расстройство кишечника, которое длится около 2-3 дней. При более длительном сроке ослабленного стула и сопутствующих подозрительных симптомах (плохой аппетит, вялость) нужно обратиться к врачу. Подобное состояние может быть спровоцировано кишечной инфекцией, не связанной с введением вакцины.
- Аллергическая реакция в виде сыпи или крапивницы. Любое подобное явление требует врачебной консультации для исключения тяжелых последствий, например, отек Квинке. Доктор назначит противоаллергические лекарства (Зодак, Фенистил, Лоратадин). При склонности к аллергии антигистаминные препараты начинают пить за несколько дней до прививки.
- ВАПП (вакциноассоциированный полиомиелит) встречается в одном из миллиона случаев. Чаще всего наблюдается абортивная форма (без паралича), сопровождающаяся симптомами ОРЗ, подергиванием мышц, болями в спине и конечностях. Выздоровление наступает через месяц. Тяжелые паралитические формы встречаются крайне редко.
Чтобы избежать осложнений, необходимо соблюдать правила подготовки и поведения после вакцинации. Однако зачастую побочные эффекты наблюдаются по причине некачественного материала или несоблюдения техники его введения.
Источник
Полиомиелит (детский спинномозговой паралич) – инфекционное заболевание, вызываемое вирусами полиомиелита 1,2 и 3 типов. В основном заболевание поражает детей в возрасте до 5 лет.
Полиомиелит – тяжелое заболевание, вызывающее параличи мышц, может стать причиной развития дыхательной и сердечно-сосудистой недостаточности из-за паралича межреберных и диафрагмальных мышц. Паралич дыхательных мышц нередко становится причиной летального исхода.
Передается полиомиелит фекально-оральным путем, реже – воздушно-капельным.
Профилактика полиомиелита заключается во введении вакцины.
В России прививки против полиомиелита обязательны и входят в Национальный календарь профилактических прививок, утвержденный приказом Министерства здравоохранения Российской Федерации от 21 марта 2014 г. № 125н., согласно которому всем детям первого года жизни необходимо сделать три прививки от полиомиелита. Детей начинают вакцинировать с 3х месяцев с интервалом в 6 недель (далее в 4.5 и 6 месяцев).
Существует 2 типа вакцин против полиомиелита:
Живая (ОПВ – оральная полиомиелитная вакцина) – содержит живые ослабленные вирусы 1,2,3 типов.
Инактивированная (ИПВ) – содержит убитые вирусы 1,2,3 типов.
Все дети первого года жизни вакцинируются инактивированной вакциной, которая вводится с помощью инъекции. Последующие прививки (ревакцинации) проводятся в 18, 20 месяцев и в 14 лет. Для ревакцинации используется живая вакцина, которая закапывается в рот.
Живая полиомиелитная вакцина имеет принципиальное отличие от инактивированной, которое заключается в том, что попадая в желудочно-кишечный тракт, видоизменяется, выделяясь с калом в течение 6 недель после вакцинации. Это может привести к вакциноассоциированному полиомиелиту (ВАП) как у самого привитого (в случае иммунодефицитного состояния), так среди не привитых контактных лиц.
Частота развития вакциноассоциированного полиомиелита невелика, по статистике около 10 случаев в год по стране. Приходится в основном на детей с выраженными нарушениями иммунитета и с тяжелыми хроническими заболеваниями.
В связи с тем, что дети, привитые живой полиомиелитной вакциной, выделяют вирус в окружающую среду, в организованных детских коллективах предусмотрено разобщение непривитых детей от привитых сроком на 60 дней.
Вирус, выделяясь из кишечника и носоглотки, попадает на руки, одежду, игрушки и другие предметы.
Живая полиомиелитная вакцина не применяется у детей из групп риска ( с иммунодефицитными состояниями, кишечными аномалиями), а также в случае, если в семье есть ребенок непривитый против полиомиелита.
Противопоказания к проведению вакцинации определяет только врач.
Если взрослый никогда не был привит против полиомиелита,то выезжая в страны, неблагополучные по полиомиелиту он может пройти трехкратную иммунизацию против полиомиелита. Всемирная организация здравоохранения (ВОЗ) рекомендует путешественникам в страны, эндемичные по полиомиелиту, иметь полную вакцинацию против полиомиелита.
Возможны ли побочные эффекты вакцинации?
Реакция на вакцинацию практически отсутствует. В крайне редких случаях возможно временное повышение температуры тела на 5-14 день после прививки.
Риск, связанный с побочным действием вакцины, в десятки тысяч раз меньше риска заболевания полиомиелитом.
Источник
Полиомиелит является вирусным инфекционным заболеванием, которое в своей наиболее тяжелой форме вызывает паралич, затруднение дыхания, а иногда даже приводит к смерти.
На сегодняшний день, благодаря всемирной кампании по ликвидации полиомиелита на планете, в развитых странах это заболевание является чрезвычайно редким. Однако, в ряде развивающихся стран с жарким климатом – таких, как Афганистан, Пакистан, Таджикистан и некоторых африканских странах, люди до сих пор страдают и умирают от этой инфекционной болезни.
Вирус полиомиелита относится к роду энтеровирусов и передается фекально-оральным или оральным путем. После начала Глобальной инициативы по ликвидации полиомиелита (Global Polio Eradication Initiative, GPEI) в 1988 году полиомиелит в 1991 году был ликвидирован в Северной и Южной Америке. Две страны, которые еще не достигли статуса ликвидации, – это Пакистан и Афганистан. Вспышки дикого полиовируса были зарегистрированы в Африке и на Ближнем Востоке, с последующим контролем к 2015 году. Несмотря на эту глобальную кампанию, угроза заражения путешественников по-прежнему сохраняется, в основном в Южной Азии и Западной Африке.
Центр по контролю и профилактике заболеваний (CDC) настоятельно рекомендует принимать меры профилактики, если Вам предстоит путешествие в страну, неблагополучную по полиомиелиту.
Если Вы ранее прошли полный курс вакцинации против полиомиелита, то перед поездкой в страну, неблагополучную по полиомиелиту, Вам следует получить одну бустерную дозу вакцины.
Симптомы полиомиелита
Хотя полиомиелит может приводить к параличу и смерти, подавляющее большинство людей, которые заражены вирусом полиомиелита, не имеют никаких симптомов болезни и никогда не узнают, что они были инфицированы. У пациентов с симптомами будет легкое лихорадочное заболевание с последующим острым вялым параличом одной или нескольких конечностей, или менингитом. Возможна дыхательная недостаточность. Считается, что постполиомиелитический синдром представляет собой ухудшение существующей мышечной слабости, утомляемости и боли, для которых другие этиологии были исключены. Это состояние, причина которого является спорной, развивается у 20 – 85% пациентов и может манифестировать спустя десятилетия после первичной инфекции.
Непаралитический полиомиелит
Не все штаммы полиовирусов вызывают паралич. Такие штаммы называются непаралитическими полиовирусами и обычно проявляются гриппоподобными симптомами, характерными для других вирусных болезней.
Симптомы длятся от одного до 10 дней и включают в себя:
- Лихорадку
- Боль в горле
- Головную боль
- Рвоту
- Слабость
- Боль, скованность или тугоподвижность в спине, шее, руках или ногах
- Менингит
Паралитический полиомиелит
В редких случаях инфекция полиомиелита приводит к паралитическому полиомиелиту – наиболее тяжелой форме заболевания. Различают несколько типов паралитического полиомиелита в зависимости от локализации поражений: спинной мозг (спинальная форма полиомиелита), ствол головного мозга (бульбарная форма полиомиелита) или оба этих образования (бульбоспинальная форма полиомиелита).
Начальные симптомы паралитического полиомиелита – такие, как лихорадка и головная боль, часто напоминают непаралитический полиомиелит. Однако, уже в течение первой недели болезни начинают появляться характерные симптомы паралитического полиомиелита:
- Утрата рефлексов
- Сильные мышечные боли и мышечная слабость
- Снижение силы мышц конечностей (периферический паралич), который нередко более выражен с одной стороны
Будет интересно: Колорадо. Вспышка острого вялого паралича у детей
Постполиомиелитный синдром
После перенесенного полиомиелита у некоторых пациентов на долгие годы (в среднем 35 лет) сохраняются ограниченные возможности и ряд проявлений, наиболее частые из которых:
- Прогрессирующая мышечная слабость и боль
- Общая разбитость и усталость после минимальных нагрузок
- Атрофия мышц
- Нарушения дыхания и глотания
- Нарушения дыхания во сне, особенно ночное апноэ
- Плохая переносимость низких температур
- Когнитивные нарушения – такие, как снижение концентрации внимания и трудности с запоминанием
- Депрессия или перепады настроения
Когда обращаться к врачу
Обязательно посетите своего врача перед поездкой в страну, неблагополучную по полиомиелиту.
Кроме того, обратитесь к врачу, если:
- Вашему ребенку еще не закончен полный курс вакцинации против полиомиелита
- Ваш ребенок развил аллергическую реакцию на вакцину против полиомиелита
- Ваш ребенок страдает от тяжелых местных или общих поствакцинальных реакций после применения вакцины против полиомиелита
- У Вас есть вопросы о вакцинации взрослых людей или другие опасения по поводу иммунизации против полиомиелита
- Вы болели полиомиелитом ранее, а сейчас испытываете необъяснимую слабость и усталость
Пути заражения полиомиелитом
Полиовирус поражает только людей и попадает в окружающую среду с фекалиями зараженных людей. Вирус полиомиелита распространяется, в основном, фекально-оральным путем, особенно – в районах с неблагоприятными санитарными условиями.
Вирус полиомиелита может передаваться через зараженную воду, пищу или через прямой контакт с инфицированным человеком. Полиомиелит является чрезвычайно заразным, и все, кто проживает в доме с недавно инфицированным человеком, могут заразиться. Люди, инфицированные вирусом полиомиелита, могут выделять вирус в окружающую среду в течение нескольких недель с фекалиями…
Полиовирус – это безоболочечный одноцепочечный РНК-содержащий вирус трех типов (1, 2 и 3). Вирус обычно проникает в организм через ротоглотку и размножается в лимфатической ткани. В очень небольшом проценте случаев вирус проникнет в ЦНС.
Факторы риска
Наибольшему риску заражения полиомиелитом подвержены люди, невакцинированные против этой болезни. В районах с плохими санитарными условиями и нерегулярной вакцинацией заражаются полиовирусом все слои населения, но наиболее уязвимыми перед этой болезнью оказываются беременные женщины, дети и люди с ослабленной иммунной системой. Именно у них чаще всего после инфицирования полиомиелитом развиваются параличи.
При отсутствии прививок следующие факторы увеличивают риск болезни:
- Путешествие в район, где встречается полиомиелит, или где в последнее время отмечается вспышка полиомиелита
- Совместное проживание или уход за больным полиомиелитом
- Нарушения иммунной системы, например ВИЧ-инфекция
- Тонзиллэктомия в анамнезе (удаление миндалин)
Тяжелый стресс или напряженная физическая активность во время инфицирования вирусом полиомиелита; эти факторы могут подавлять иммунную систему и способствовать развитию болезни.
Осложнения полиомиелита
Паралитический полиомиелит может привести к временным или постоянным параличам мышц, инвалидности, деформациям бедра, лодыжки и стопы. Хотя многие из этих дефектов могут быть исправлены с помощью современной хирургии и физиотерапии, эти методы лечения обычно недоступны детям в развивающихся странах. В результате этого дети, которые выживают после перенесенного полиомиелита, нередко проводят остаток жизни с тяжелой степенью инвалидности.
Диагностика
Нередко врачу достаточно физикального осмотра и сбора анамнеза для уверенной постановки диагноза полиомиелит. Такие симптомы, как тугоподвижность шеи и спины, патологические рефлексы, затруднения глотания и дыхания, недвусмысленно указывают на перенесенный полиомиелит.
Для подтверждения диагноза врачу может потребоваться мазок из носоглотки, кал или спинномозговая жидкость – он отправит эти материалы на вирусологическое исследование с целью выявить наличие в них вируса полиомиелита.
Полиовирус может быть выделен из секрета ротоглотки через 1 неделю после появления симптомов или из кала до 4 недель после появления симптомов. Исследования спинно-мозговой жидкости при попытках выделения вируса или идентификации ПЦР редко бывают положительными.
Лечение полиомиелита
Никакого специфического лечения полиомиелита не существует, поэтому терапия сфокусирована на симптоматическом лечении, повышении комфорта, ускорении восстановления и профилактике осложнений. Поддерживающая терапия включает в себя:
- Постельный режим
- Обезболивающие препараты
- Искусственная вентиляция легких
- Посильные физические упражнения (физиотерапия, лечебная гимнастика), для профилактики деформации и потери мышечных функций
- Лечебная диета
Профилактика полиомиелита
Несмотря на определенную эффективность санитарных условий и личной гигиены, наиболее эффективным способом предотвращения распространения полиомиелита является вакцинация.
В настоящее время дети в Российской Федерации, согласно Национальному календарю прививок, получают две дозы инактивированной полиомиелитной вакцины (ИПВ) (V1 в 3 месяца, V2 в 4,5 месяца) и четыре дозы живой полиомиелитной вакцины (ОПВ) (V3 в 6 месяцев, R1 в 18 месяцев, R2 в 20 месяцев и R3 в 14 лет) или 4 дозы ИПВ (в 3, 4-4,5, 5-6 и 18 мес.) + 2 дозы ОПВ (в 20 мес. и 14 лет). Помимо этого могут применяться туровые (дополнительные) дозы вакцины при ухудшении эпидемической обстановки или снижении процента охвата вакцинацией.
Доступны две эффективные вакцины: инактивированная полиомиелитная вакцина (ИПВ) была введена в практику в 1955 году и живая пероральная полиомиелитная вакцина (ОПВ) появилась в 1960-х годах. ОПВ может вызывать вакциноассоциированный паралитический полиомиелит. ОПВ по-прежнему используется в странах, где циркулирует дикий полиовирус, в целях ликвидации полиомиелита.
Аллергическая реакция на вакцину
ИПВ/ОПВ может вызывать аллергическую реакцию у некоторых людей. Это связано с тем, что препарат (ИПВ) содержит следовые количества антибиотиков (стрептомицина, полимиксина B и неомицина). Поэтому вакцина не должна вводиться людям, имеющим аллергию на эти лекарства.
Симптомы аллергической реакции, как правило, развиваются в течение от нескольких минут до нескольких часов после введения прививки и могут включать в себя:
- Затрудненное дыхание
- Слабость
- Осиплость голоса, или свистящее дыхание
- Сердцебиение
- Крапивницу
- Головокружение
- Чрезвычайную бледность
- Отек гортани
Если у Вас или Вашего ребенока возникла аллергическая реакция после введения вакцины, следует незамедлительно обратиться за медицинской помощью.
Уменьшение количества инъекций, необходимых ребенку
Для уменьшения количества болезненных инъекций, в настоящее время все чаще создаются и применяются многокомпонентные вакцины. К примеру, Пентаксим (АаКДС + ИПВ + ХИБ) или Инфанрикс Гекса ( АаКДС + ИПВ + гепатит В + ХИБ). Эти вакцины не всегда доступны по полису ОМС, и получить их можно в частном медицинском центре.
Частота побочных реакций при введении комбинированных вакцин практически не отличается от таковой при введении аналогичных раздельных вакцин. Об этом подробнее можно прочесть здесь
Дополнительная информация:
- Внутримышечные инъекции: боль во спасение или неприкрытый садизм.
- Внутримышечные инъекции в амбулаторной практике
Вакцинация взрослых от полиомиелита
В Российской Федерации практически все взрослые были привиты против полиомиелита в детстве. Поэтому при планировании поездки в неблагополучный по полиомиелиту район взрослому человеку, получившему в детстве полный курс вацинации от полиомиелита, следует ввести лишь одну дозу ИПВ или ОПВ, гарантирующую пожизненный иммунитет.
Однако, тем взрослым, которые не были полностью привиты в детстве, показана трехкратная иммунизация против полиомиелита, по схеме 0 – 1(2) – 14 месяцев.
Автор: Бутрий Сергей Александрович
Источник
