Зачем прививки делают несколько раз

Ревакцинация – термин, который люди часто слышат. Особенно часто с ним сталкиваются молодые родители, которые проходят со своими детьми полный курс постановки прививок. При этом не всегда и всем понятно, что имеется в виду под постановкой прививки в первый раз, а что считается ревакцинацией. Ведь некоторые препараты требуют введения с периодичностью раз в несколько лет – немудрено тут запутаться.
О том, что собой представляет ревакцинация, зачем она нужна, какие есть рекомендуемые промежутки при разных инфекциях, АиФ.ru рассказала врач-терапевт, эндокринолог, кардиолог Татьяна Романенко.
Азы вакцинации
Сегодня про вакцинацию говорить и легко, и сложно одновременно, отмечает Татьяна Романенко.
«Это метод индивидуальной или массовой защиты населения от инфекционных заболеваний путем создания или усиления искусственного иммунитета при помощи вакцин. Вакцинация – это самое эффективное и экономически выгодное средство защиты против инфекционных болезней, известное современной медицине», – отмечает терапевт.

Основной принцип ее, отмечает Татьяна Романенко, это введение в организм вакцинированного «ослабленного или убитого» возбудителя (вирусного или бактериального агента) или искусственно синтезированного белка/антигена, который идентичен белку/антигену инфекционного агента с целью стимуляции продукции антител для борьбы с возбудителем заболевания. При этом вакцинация может быть как однократной, так и многократной. Кратность указывает на то, сколько раз необходимо человеку получить вакцину для формирования стойкого иммунитета.
Прививки ставят от разных возбудителей. К их числу относят разнообразные вирусы – COVID, возбудители кори, краснухи, паротита, полиомиелита, гепатита В; бактерии – возбудители туберкулеха, дифтерии, коклюша, столбняка, гемофильной инфекции. «По итогам образуются антитела, значит, защита сформирована. И возникает другой вопрос – что дальше? Тут стоит понимать, что со временем “патроны” (антитела) заканчиваются. И это никого не должно удивлять. А для решения данной проблемы как раз и существует ревакцинация», – говорит Татьяна Романенко.
И стоит полностью соблюдать все графики, так как чем больше людей имеют иммунитет к той или иной болезни, тем меньше вероятность у остальных, кто не иммунизирован, заболеть, тем меньше и риск развития эпидемии. А значит, соблюдение графика вакцинации и ревакцинации – это забота о близких. «Для сохранения эпидемического благополучия требуется охват прививками не менее 95% населения», – подчеркивает терапевт.
Суть ревакцинации
«Ревакцинация – это повторное введение вакцины, чтобы иммунитет лучше “запомнил” инфекцию и обеспечил эффективную защиту от заболевания. Поэтому нужна повторная прививка, которая позволит обновить и усилить защитные свойства организма», – отмечает Татьяна Романенко.

Если говорить научно, поясняет Татьяна Романенко, то под ревакцинацией понимают мероприятие, направленное на поддержание поствакицнального иммунитета, выработанного предыдущими вакцинациями. Обычно она проводится через несколько лет после основной вакцинации.
«Существует календарь прививок, который определяет сроки. Взрослым делают прививки, которые входят в утвержденный Министерством здравоохранения календарь вакцинации (от столбняка и дифтерии), пропущенные в детстве или те, которые не входят в список обязательных прививок, но рекомендованы организациями здравоохранения (например, вакцинация от гепатита A после контакта с инфицированным пациентом или перед поездкой в другую страну)», – отмечает Татьяна Романенко.
Ревакцинация и вакцинация от разных инфекций
Против дифтерии и столбняка. Для иммунизации взрослых, так же как и детей старшего возраста, применяется ослабленный дифтерийно-столбнячный анатоксин – АДС-м. Чтобы сохранить иммунитет, прививки взрослым должны проводиться каждые десять лет (без ограничения возраста), говорит Татьяна Романенко.
Прививки против гепатита В проводят непривитым взрослым до 55 лет. Массовая иммунизация населения (детей и взрослых) против гепатита В началась с 2006 года, и многие взрослые до сих пор остаются непривитыми. Особенно актуальны прививки против гепатита В для лиц отдельных профессий, прежде всего медицинских работников, имеющих контакт с кровью, подчеркивает терапевт.
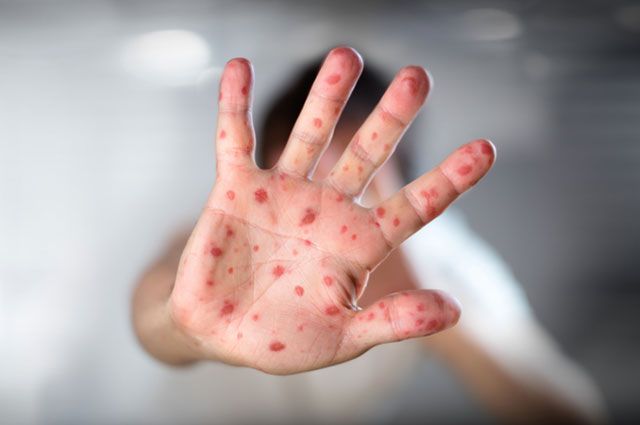
Прививки против кори. Они сегодня имеют особую актуальность из-за возникающих по миру вспышек инфекции. Взрослых, не болевших корью ранее, не привитых или привитых против кори однократно, прививают в возрасте до 35 лет. До 55 лет включительно прививают взрослых, относящихся к группам риска (медицинские работники, работники образовательных организаций и пр.). После двукратного введения вакцины, так же как и после переболевания корью, формируется стойкий длительный иммунитет к этой инфекции, говорит Татьяна Романенко.
«Иммунизация по эпидемическим показаниям проводится лицам, имевшим контакт с больным корью (или при подозрении на заболевание), не болевшим корью ранее, непривитым, привитым однократно, без ограничения возраста. Иммунизация против кори по эпидемическим показаниям проводится как можно быстрее – в первые 72 часа с момента контакта с больным», – подчеркивает терапевт.
Прививки против краснухи. Взрослых (только девушек или женщин до 25 лет включительно), не болевших краснухой ранее, не привитых или привитых однократно, иммунизируют против краснухи двукратно.
Прививки против пневмококковой инфекции также имеют особую важность и актуальность сегодня. Они показаны взрослым, особенно пожилым (после 65 лет), имеющим любые хронические заболевания, особенно угнетающие иммунитет (сахарный диабет, заболевания крови, болезни печени, ВИЧ-инфекция и др.). Для лиц более молодого возраста эта прививка также актуальна, особенно для лиц определенных профессий (медицинских работников, работников образования, торговли, транспорта), то есть тех, чья профессия связана с широким кругом общения, отмечает Татьяна Романенко.
Прививки против гепатита А. Такие вакцины рекомендованы лицам, проживающим в регионах, неблагополучных по заболеваемости гепатитом А, а также лицам, подверженным профессиональному риску заражения (медицинским работникам, работникам сферы обслуживания населения, занятым на предприятиях пищевой промышленности, а также обслуживающим водопроводные и канализационные сооружения), путешественникам, отбывающим в страны с высокой заболеваемостью и низким уровнем гигиены, военнослужащим, беженцам. Прививки проводятся двукратно с интервалом 6-12 месяцев.
Прививки по эпидпоказаниям
Прививки против клещевого энцефалита. Проводят населению, проживающему на эндемичных по этому заболеванию.
Прививки против менингококковой инфекции, эпидемического паротита, ветряной оспы, брюшного тифа, холеры.
На эндемичных территориях населению или отдельным группам риска также могут проводиться прививки против туляремии, лептоспироза, чумы, бруцеллеза, бешенства, сибирской язвы, лихорадки Ку, желтой лихорадки (при выезде в страны, где эта инфекция регистрируется), говорит терапевт.
Можно ли ставить вместе?
Возникает и вопрос, можно ли ставить несколько прививок одновременно. «Одновременное введение нескольких вакцин в большинстве случаев является безопасным, эффективным и регламентировано Национальным календарем прививок. В настоящее время нет каких-либо противопоказаний к одновременному введению нескольких вакцин. Исключение составляет вакцинация против туберкулеза вакциной БЦЖ – одновременно с ней другие прививки не проводятся», – говорит Татьяна Романенко.
Источник
https://ria.ru/20210505/vaktsina-1731161498.html
Эпидемиолог объяснил, зачем нужна вторая доза вакцины от COVID-19
Эпидемиолог объяснил, зачем нужна вторая доза вакцины от COVID-19 – РИА Новости, 05.05.2021
Эпидемиолог объяснил, зачем нужна вторая доза вакцины от COVID-19
Вторая доза вакцины от коронавируса нужна, чтобы закрепить эффект и сформировать более стойкий иммунитет, делать её обязательно, иначе человек ставит под удар… РИА Новости, 05.05.2021
2021-05-05T08:27
2021-05-05T08:27
2021-05-05T08:27
распространение коронавируса
вакцинация россиян от covid-19
александр горелов
коронавирус в россии
коронавирус covid-19
россия
здоровье – общество
российская академия наук
федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека (роспотребнадзор)
/html//[@name=’og:title’]/@content
/html//[@name=’og:description’]/@content
https://cdn23.img.ria.ru/images/07e5/04/1c/1730279867_0:151:3105:1898_1920x0_80_0_0_2f70b78e3a55d772312e2416c9e50a8e.jpg
МОСКВА, 5 мая – РИА Новости. Вторая доза вакцины от коронавируса нужна, чтобы закрепить эффект и сформировать более стойкий иммунитет, делать её обязательно, иначе человек ставит под удар свое здоровье и фактически сводит на нет эффективность первой дозы, заявил РИА Новости заместитель директора по научной работе ЦНИИ Эпидемиологии Роспотребнадзора, член-корреспондент РАН Александр Горелов.”После первой дозы начинают вырабатываться антитела, которые формируют гуморальный иммунитет. Тот самый, который определяется наличием иммуноглобулинов IgM и IgG. Гуморальный иммунитет нестойкий и непродолжительный, его хватает на 2-3 месяца. Поэтому для закрепления успеха необходима вторая доза вакцины, благодаря которой формируется уже Т-клеточный иммунитет, или так называемые клетки памяти. Именно они обеспечивают надежную защиту от инфекции”, – сказал Горелов.Он уточнил, что оптимальным интервалом между дозами вакцины, как правило, считается период в 30-45 дней, но в условиях пандемии полтора месяца – слишком большой срок. Важно, чтобы полноценный иммунитет сформировался как можно быстрее, поэтому в настоящий момент этот интервал сокращен до 21 дня, пояснил Горелов.По словам эксперта, введение нескольких доз вакцинного препарата – распространенная практика при иммунизации от большинства инфекций. Например, при прививке от вируса папилломы человека и гепатита В необходимы три инъекции, от клещевого энцефалита – две дозы с интервалом от нескольких месяцев до нескольких недель.Вакцинация от коронавируса проводится во всех регионах РФ. Минздрав России в августе 2020 года зарегистрировал первую в мире вакцину для профилактики COVID-19, разработанную НИЦЭМ имени Гамалеи. Она получила название “Спутник V”. Также в России созданы еще две вакцины от COVID-19 – “ЭпиВакКорона” от центра “Вектор” Роспотребнадзора и “КовиВак”, разработанная Центром имени Чумакова РАН.
https://ria.ru/20210505/epivakkorona-1731160593.html
россия
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs//copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn21.img.ria.ru/images/07e5/04/1c/1730279867_108:0:2839:2048_1920x0_80_0_0_1ff331da0b0c763efe2d28aa31ffc187.jpg
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
вакцинация россиян от covid-19, александр горелов, коронавирус в россии, коронавирус covid-19, россия, здоровье – общество, российская академия наук, федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека (роспотребнадзор), общество
МОСКВА, 5 мая – РИА Новости. Вторая доза вакцины от коронавируса нужна, чтобы закрепить эффект и сформировать более стойкий иммунитет, делать её обязательно, иначе человек ставит под удар свое здоровье и фактически сводит на нет эффективность первой дозы, заявил РИА Новости заместитель директора по научной работе ЦНИИ Эпидемиологии Роспотребнадзора, член-корреспондент РАН Александр Горелов.
“После первой дозы начинают вырабатываться антитела, которые формируют гуморальный иммунитет. Тот самый, который определяется наличием иммуноглобулинов IgM и IgG. Гуморальный иммунитет нестойкий и непродолжительный, его хватает на 2-3 месяца. Поэтому для закрепления успеха необходима вторая доза вакцины, благодаря которой формируется уже Т-клеточный иммунитет, или так называемые клетки памяти. Именно они обеспечивают надежную защиту от инфекции”, – сказал Горелов.
Он уточнил, что оптимальным интервалом между дозами вакцины, как правило, считается период в 30-45 дней, но в условиях пандемии полтора месяца – слишком большой срок. Важно, чтобы полноценный иммунитет сформировался как можно быстрее, поэтому в настоящий момент этот интервал сокращен до 21 дня, пояснил Горелов.
“Отказываясь от второй дозы вакцины, человек ставит под удар свое здоровье и фактически сводит на нет эффективность первой дозы. Ведь через пару месяцев он снова станет уязвим для инфекции. Поэтому для достижения иммунологического эффекта крайне важно пройти полный курс вакцинации и получить обе дозы вакцины против коронавируса”,- подчеркнул Горелов.
По словам эксперта, введение нескольких доз вакцинного препарата – распространенная практика при иммунизации от большинства инфекций. Например, при прививке от вируса папилломы человека и гепатита В необходимы три инъекции, от клещевого энцефалита – две дозы с интервалом от нескольких месяцев до нескольких недель.
Вакцинация от коронавируса проводится во всех регионах РФ. Минздрав России в августе 2020 года зарегистрировал первую в мире вакцину для профилактики COVID-19, разработанную НИЦЭМ имени Гамалеи. Она получила название “Спутник V”. Также в России созданы еще две вакцины от COVID-19 – “ЭпиВакКорона” от центра “Вектор” Роспотребнадзора и “КовиВак”, разработанная Центром имени Чумакова РАН.
Источник
Какие компоненты могут содержаться в современных вакцинах?
Существуют различные классификации препаратов для активной иммунизации:
Живые с искусственно ослабленным возбудителем
Иммунная система видит возбудитель почти также, как настоящий вирус или бактерию. Разница в том, что вызвать заболевание он не может, ведь производители его «ослабили» до степени, когда он перестал быть патогенным. К такому типу «живых» вакцин относятся препараты против следующих инфекций: полиомиелит (оральная вакцина), туберкулез (вакцина БЦЖ), краснухи, кори, свинки, ветрянки, бруцеллеза, лихорадки Ку и т.п.
Убитые (инактивированные)
Этот случай отличается от первого лишь тем, что инфекционный агент уже не живой, содержит убитые целые микроорганизмы (бактерии и вирусы) или их части.
Прим.: В случае, когда речь идет о вирусах, некорректно говорить о «живом» или «мертвом» вирусе, ведь, с точки зрения науки, вирусы не являются чем-то живым. Правильнее говорить о вирулентных, т.е. способных заражать и вызывать полноценное заболевание, и инактивированных – не способных вызвать болезнь, но достаточных для выработки иммунного ответа. Для удобства мы будем называть их живыми/убитыми, тем более, что это выражение уже прочно вошло в обиход.
Примеры инактивированных вакцин: против коклюша (цельноклеточная), против полиомиелита (ИПВ) и др.
Анатоксины
Эти препараты содержат обезвреженные (инактивированные) токсины бактерий, обладающие иммуногенностью и лишенные токсигенности. Для организма они уже не являются ядом, но всё ещё способны вызывать иммунный ответ.
На основе анатоксинов делают вакцины, например, от дифтерии, столбняка, коклюша (вакцина с бесклеточным коклюшным компонентом).
Прим.: Интересен факт, что при естественном заражении столбняком, иммунитет к нему не формируется. Потому как содержание токсина в крови не достаточно для формирования иммунной памяти, а бо́льшая концентрация приводит к летальному исходу. В данном случае инактивированный токсин – это единственная возможность получить иммунитет и не бояться данной инфекции.
Искусственные антигены
Материалом для создания искусственных антигенов служат рекомбинантные белки или их фрагменты, синтезированные в лабораториях путем применения методов генной инженерии. В данном случае разработчик вакцины выступает инженером той конструкции, которую будут вводить пациенту.
Для создания такой вакцины необходимо пройти несколько этапов разработки:
– вначале выбирают какой-то из белков возбудителя, на который иммунная система хорошо реагирует;
– в лаборатории создают специально «обученную» клеточную культуру, которая этот белок будет по заданию производить (производят генную модификацию, встраивая в геном клеток-продуцентов последовательность, кодирующую нужный белок);
– обеспечивают эту культуру всем необходимым, чтобы видоизмененная клетка активно размножалась и производила антигены для вакцины;
– спустя какое-то время «собирают урожай», выделяя из раствора искомый белок.
Можно провести аналогию с процессом обычного брожения. То есть, «дрожжи» будут выступать в роли той самой специально обученной культурой клеток, а «спирт» – в роли искомого вещества, которое мы хотим получить от этих клеток. Фрукты или сахар являются пищей для дрожжей. Разница в том, что дрожжи «умеют» производить спирт, а антигены, например, для вакцины от вирусного гепатита В – нет.
Особенность вакцин с искусственными антигенами в том, что настоящего возбудителя инфекции в них нет совсем. Условно говоря, производители просто «срисовали» часть вируса и распечатали его множество раз на 3D-принтере, т.е. клонировали.
Примеры таких вакцин: против вируса гепатита В, против вируса папилломы человека (ВПЧ).
Сравним вакцины с собаками?
Для ещё большей наглядности предлагаем вам еще одну занимательную аналогию.
Дикий вирус – это волк:
Ослабленный вирус – это домашняя собака:
Инактивированный вирус – это мертвый волк:
Искусственный антиген – это лапа от плюшевой игрушки собачки:
Подведем итоги и вернемся к вопросу сочетаемости вакцин
Все вакцины можно разделить на 2 больших блока: живые и инактивированные (неживые).
Живые включают в себя живые, но ослабленные микроорганизмы (бактерии и вирусы). Неживые содержат убитые целые микроорганизмы или их искусственно созданные части.
В России зарегистрированы следующие варианты:
НЕЖИВЫЕ ВАКЦИНЫ от следующих инфекций:
- Вирусный Гепатит В (Регевак, Вакцина рекомбинантная дрожжевая, Комбиотех)
- Вирусный Гепатит А (Хаврикс, Аваксим, Альгавак)
- Полиомиелит ИПВ (Полимилекс, Полиорикс, Имовакс Полио, в составе комплексных вакцин)
- Грипп (инфлювак, ваксигрип, ультрикс, грипполы, совигрипп).
- Клещевой энцефалит (Энцевир, ФСМЕ-иммун, Клещ-Э-Вак, Энцепур)
- Вирус Папилломы Человека (Гардасил, Церварикс)
- Коклюш, дифтерия, столбняк (в составе комплексных вакцин: АКДС, Бубо-Кокк, Бубо-М, Пентаксим, Тетраксим, Инфанриксы, Адасель)
- Гемофильная инфекция тип b (Акт-хиб, Хиберикс, в составе комплексных вакцин)
- Пневмококк (Превенар 13, Синфлорикс, Пневмо 23, Пневмовакс 23)
- Менингококк (Менактра, Менвео, Менцевакс и другие)
и ЖИВЫЕ ВАКЦИНЫ:
- Вакцина от туберкулеза (БЦЖ, БЦЖ-М)
- Коревая вакцина (моновакцина без фирменного наименования)
- Краснушная вакцина (моновакцина без фирменного наименования)
- Паротитная вакцина (моновакцина без фирменного наименования)
- Корь+Паротит (дивакцина без фирменного наименования)
- Вакцина от кори, краснухи, паротита (Приорикс, MMR-II)
- Оральная Полиомиелитная Вакцина (Бивак полио)
- Вакцина оральная от Ротавируса (Ротатек)
- Вакцина от Ветряной оспа (Варилрикс)
Сочетаемость вакцин
Можно ли проводить вакцинацию препаратами из этих двух списков в один день? Да, можно, причем в любых сочетаниях!
Мнение CDC (Федеральное агентство министерства здравоохранения США):
«Although there is no exact limit on the number of injections, with a little flexibility, a provider can ensure that the primary series doses are given without administering too many injections at each visit.»
Перевод: «Не существует определенного лимита на число одновременно вводимых доз, однако следует подходить к вопросу гибко и не вводить слишком много доз за один раз.»
В России строгое ограничение есть только для БЦЖ, ее делают отдельно, но не из-за того, что она как-то взаимодействует с другими вакцинами, а потому, что есть риск, что по невнимательности медсестра введет ее не внутрикожно, как положено, а подкожно или внутримышечно, перепутав шприц с БЦЖ с другой вакциной. Это приведет к холодному абсцессу (осложнению). И этот риск минимизируют тем, что БЦЖ всегда делают отдельно от других вакцин (по крайней мере в России).
Также, по разным причинам, в инструкции к некоторым вакцинам могут быть указаны иные рекомендации. Например, в инструкции к вакцине «Клещ-Э-Вак» написано, что она разрешена к введению с другими инактивированными вакцинами:
«Допускается проводить вакцинацию против клещевого энцефалита одновременно (в один день) с другими инактивированными вакцинами Национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям (за исключением антирабических).»
В то время как аналогичная по составу вакцина «Энцепур» разрешается к введению с любыми вакцинами:
«Вакцину Энцепур можно вводить одновременно со всеми препаратами из национального календаря профилактических прививок в один день, в разные участки тела. Применение вакцины Энцепур совместно с другими прививками не влияет на их иммуногенность (способность выработки иммунитета).
Переносимость вакцин не ухудшается, количество побочных реакций не возрастает».
Почти всегда такой запрет связан с тем, что просто не были проведены исследования совместного применения вакцин в той конкретной стране, где в инструкции есть такое указание.
Плохая новость в том, что если медик, который проводит вакцинацию, внимательно читает инструкцию, то для него это основание вам отказать в одномоментном введении вакцин. Если вы планируете сделать прививки от нескольких инфекций в один день, лучше заранее изучите инструкции на предмет такой неприятности.
«Менактра» и «Превенар»
У людей с ВИЧ и аспленией CDC и IAC не рекомендуют делать в один день Менактру и Превенар13, так как это приводит к снижению иммунного ответа на некоторые антигены пневмококковой вакцины.
Для здоровых людей единого мнения на этот счёт нет, но по возможности желательно разносить эти вакцины на разные приемы.
ИНТЕРВАЛЫ МЕЖДУ ПРИВИВКАМИ, с точки зрения здравого смысла, если НЕ СДЕЛАЛИ В ОДИН ДЕНЬ, то:
Обе вакцины НЕживые = любой интервал
Одна вакцина живая, вторая нет = любой интервал
Обе вакцины живые = Ждать месяц
Исключение:
Если прививаемому показана и 13-валентная и 23-валентная вакцины от пневмококковой инфекции, то они не должны вводиться одновременно, и 13-валентная вакцина должна вводиться первой.
In patients ed to receive both PCV13 and PPSV23, the 2 vaccines should not be administered simultaneously. PCV13 should be administered first.
Если 23-валентная вакцина была введена первой, то 13-валентная не должна вводиться ранее, чем через 8 недель у лиц в возрасте 6-18 лет, и не ранее, чем через год у лиц 19 лет и старше .
If PPSV23 has been administered first, PCV13 should be administered no earlier than 8 weeks later in children 6-18 years, and one year later in adults 19 years and older.
Однако, с учетом действующего законодательства в России, месяц придется ждать между любыми вакцинами, если они не были сделаны в один день.
ООО «АСКО-МЕД-ПЛЮС» благодарит Антонину Обласову за предоставление материалов.
Читайте также
Отменили вакцинацию, что делать?
Вековая война с гриппом: про вакцины от начала до наших дней
Защищает ли вакцинация ВПЧ от рака шейки матки?
Источник
