Аутоимунные заболевания от прививок

Болезней таких немало, и этот вопрос для них действительно крайне актуален. Ведь никому не хочется заразиться коронавирусной инфекцией, уже имея аутоиммунное заболевание. Хорошо известно, на фоне хронической патологии эта инфекция протекает тяжелее. Но с другой стороны, не приведет ли прививка против COVID-19 к обострению основного аутоиммунного заболевания, или вообще, сделает его течение более тяжелым?
В инструкции к вакцине ЭпиВакКорона (её делают в новосибирском ГНЦ вирусологии и биотехнологии «Вектор») об этом сказано очень лаконично: при аутоиммунных заболеваниях вакцину нужно применять с осторожностью. В инструкции к «Спутнику V» (Гам-КОВИД-Вак) информация более развернутая. Там указано, что вследствие недостатка информации вакцинация может представлять риск для пациентов с аутоиммунными заболеваниями. Причина в том, что при вакцинации происходит стимуляция иммунной системы, и не исключено, что это может привести к обострению заболевания. Далее подчеркивается, что «особенно следует с осторожностью относиться к пациентам с аутоиммунной патологией имеющей тенденцию к развитию тяжёлых и жизнеугрожающих состояний».
На практике такие предупреждения означают, что решение вопроса о проведении вакцинации у пациентов с аутоиммунными заболеваниями фактически перекладывают на лечащих врачей. При этом не трудно догадаться, что у них достаточного опыта тоже нет. И в результате, многие доктора, не желая рисковать, советуют своим пациентам не прививаться. В результате, больные оказываются просто незащищенными против коронавируса.
Чтобы помочь людям с аутоимунными заболеваниями, мы попытались детальнее разобраться в этой проблеме, и обратились за консультацией к профессору Школы системной биологии Университета Джорджа Мейсона (США) Анче Барановой, она изучает взаимодействие организма человека с коронавирусом, и многие проблемы видит более глубоко:
— Не могу говорить категорически как врач, но мне кажется нужно учитывать, какое это аутоиммунное заболевание. Например, локализованное, как, например, поражающий щитовидную железу аутоиммунный тиреоидит, или генерализованное, к ним относятся системная красная волчанка, ревматоидный артрит, рассеянный склероз и т.п.. В последних случаях лучше не рисковать. А вот при аутоиммунном тиреоидите, если болезнь вне обострения, наверно лучше привиться. Риск при подобных локализованных заболеваниях меньше. Плюс, такое аутоиммунное воспаление щитовидной железы встречается у 4% людей, и оставлять столь большое количество пациентов без вакцинации вряд ли стоит.
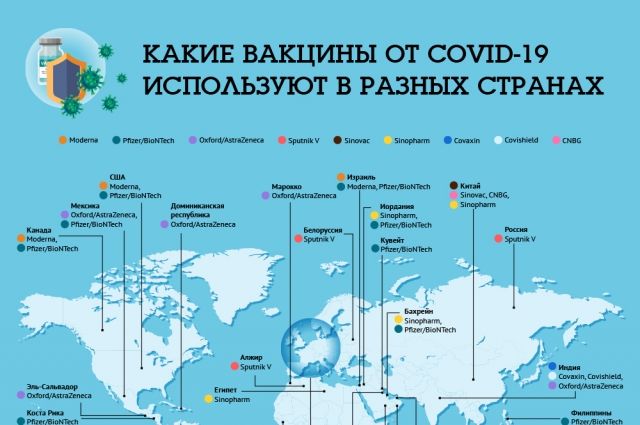
Какими бывают аутоиммунные болезни
Это группа часто непохожих заболеваний, имеющих самые разные симптомы. Общим для них является агрессия собственной иммунной системы против организма человека. Такие заболевания бывают двух основных типов:
1. Системные, при которых поражаются разные ткани и структуры организма. Вот наиболее известные из таких болезней:
— Ревматоидный артрит —аутоиммунное воспаление соединительной ткани, с преимущественным поражением суставов. Обычно сначала поражаются мелкие, а потом и большие суставы. Типичный симптом — утренняя скованность в суставах. Могут развиваться и системные изменения — поражения мышц, сухожилий, внутренних органов, глаз, сосудов.
— Системная красная волчанка — распространенное поражение соединительной ткани, проявляющееся повреждением сосудов, кожи, суставов, почек, клеток крови, глаз и нервной системы. Симптоматика очень разнообразная. Типична сыпь на лице в виде бабочки.
— Системная склеродермия — заболевание соединительной ткани тоже с поражением кожи, сосудов, опорно-двигательного аппарата и почек, а также других внутренних органов (легкие, сердце, пищеварительная система). Болезнь приводит к развитию грубой соединительной ткани (фиброз) практически во всем организме. Снижается подвижность суставов, изменяется кожа, развивается недостаточность внутренних органов.
Дерматомиозит — тоже системное заболевание соединительной ткани. В первую очередь поражаются мускулатура и кожа, а также мелкие сосуды и внутренние органы.
— Рассеянный склероз — распространенное поражение головного и спинного мозга. Повреждается оболочка нервных волокон и по ним нарушается распространение нервного импульса.

2. Органоспецифические (локальные) заболевания, при которых иммунная система атакует лишь один орган. Чаще всего мишенью бывают различные эндокринные железы, некоторые ткани глаза, а иногда даже отдельные виды клеток (например, сперматозоиды). Вот типичные примеры таких болезней:
— Аутоиммунный тиреоидит (тиреоидит Хашимото) — воспалительное заболевание щитовидной железы, которое постепенно приводит к снижению выработки гормонов.
— Аддисонова болезнь (хроническая недостаточность коры надпочечников) — поражение надпочечников. Со временем приводит к недостаточной выработке гормонов, в первую очередь кортизола.
— Аутоиммунное бесплодие — вызывается антителами, вырабатываемыми против сперматозоидов.
Имеются противопоказания необходима консультация специалиста
Оставитькомментарий (0)
Источник
Поскольку во всем мире сохраняются разногласия относительно эффективности и безопасности вакцин, а также продолжаются дискуссии о полезности вакцинации в целом, или у конкретных групп населения, в конце декабря 2016г. на сайте Medscape была размещена статья, посвященная разбору пяти наиболее частых заблуждений и страхов относительно вакцин.
Миф 1: Вакцинация больше не нужна
Убеждение о том, что вакцинация больше не является необходимой, опирается на ошибочное суждение о том, что большинство болезней, от которых нам делают прививки, исчезло. Действительно, правда, что многие болезни, которые в прошлом были очень распространены (а некоторые из них, например, дифтерия и полиомиелит,
ассоциировались со значительным уровнем смертности или долгосрочной инвалидизации заболевших), теперь в развитых странах встречаются редко, настолько редко, что обычные люди и даже некоторые медицинские работники могут верить, что их больше не существует. Тем не менее, это неправда. На самом деле, единственное заболевание, от которого человечеству официально удалось избавиться, это натуральная оспа, последний случай которой был зарегистрирован в Сомали в 1977г. Разумеется, с помощью вакцинации удалось достичь существенного снижения заболеваемости несколькими инфекционными заболеваниями, такими как столбняк, дифтерия, коклюш, корь, свинка, полиомиелит и врожденные формы краснухи.
Тем не менее, на примере кори можно очень наглядно показать важность массовой вакцинации для предотвращения тяжелых заболеваний. Корь – это высокозаразное вирусное заболевание, которое может сопровождаться тяжелыми осложнениями. Она очень часто встречалась в Соединенных Штатах до тех пор, пока в 1963г. не была начата вакцинация: тогда ежегодно регистрировалось порядка 4 миллионов случаев кори, с которой было связано примерно 450 смертей в годy. В 2000г. было объявлено, что в США больше нет эндемической кори, но все еще регистрировались завозные случаи у путешественников и мигрантов. В 2015г. в США было зарегистрировано в общей сложности 159 случаев кори. Большинство из этих пациентов или не получили вакцину (45%), или их прививочный статус был неизвестен (38%).
Растущее число людей, которые делают свой выбор в пользу отказа от вакцинации, может создавать проблемы и для остальной популяции, поскольку приводит к ослаблению «коллективного иммунитета». Этот факт часто недооценивается и общественностью, и учеными, однако коллективный иммунитет защищает уязвимые категории населения, которые не могут получить полную вакцинацию (например, пациентов с иммунодефицитными состояниями), от потенциально тяжелых и жизнеугрожающих заболеваний за счет снижения вероятности передачи им возбудителей инфекций от остальных членов общества.
Миф 2: Вакцины вызывают аутизм
Этот миф является очень распространенным аргументом против вакцинации. В его основе, главным образом, лежит опубликованная в 1998г. в журнале Lancet статья Эндрю Уэйкфилда и соавторов. В этой публикации Уэйкфилд предположил на основании восьми клинических случаев наличие ассоциации между введением вакцины кори, краснухи и паротита и аутизмом, и это вызвало существенные опасения в отношении безопасности вакцин.
Тем не менее, в ходе подробного расследования у этой работы был обнаружен ряд важных недостатков, включающих значительные методологические недочеты и конфликт интересов. Это проблемы привели к тому, что Lancet отозвал эту публикацию – частично в 2004г. и полностью в 2010г. Более того, основной автор статьи был лишен лицензии на практическую медицинскую деятельность Генеральным медицинским советом Великобритании, поскольку его профессиональное поведение было признано недобросовестным.
Тем не менее, эти подозрения были вначале очень серьезно приняты медицинским сообществом и впоследствии было выполнено несколько эпидемиологических исследований с высоким методологическим уровнем, которые были призваны оценить возможную ассоциацию между введением вакцин и аутизмом. Более того, в дальнейшем был опубликован мета-анализ данных пяти когортных исследований (который в общей сложности охватывал 1 256 407 детей) и пяти исследований типа «случай-контроль» (включающих 9920 детей), посвященных ассоциации между вакцинами и развитием аутизма или расстройств аутического спектра. Никаких ассоциаций между вакцинацией от кори, паротита и краснухи (КПК) и аутизмом обнаружено не было (отношение шансов [ОШ], 0,84; 95% доверительный интервал [ДИ], 0,70-1,01).
Отдельно изучалось влияние двух компонентов вакцин (тимеросала и ртути), которые обвинялись в том, что они вызывают аутизм. Ни каких ассоциаций с аутизмом не было обнаружено ни для тимеросала (ОШ,1,00; 95% ДИ, 0,77-1,31), ни для ртути (ОШ,1,00; 95% ДИ, 0,93-1,07).
Помимо того, что ассоциацию между вакциной КПК и аутизмом можно уверенно считать опровергнутой, следует держать в голове, что значительное бремя заболеваемости и смертности от потенциально предотвратимых инфекционных заболеваний является вполне доказанным и реальным, в том числе и случаи смертей в развитых странах: например, в 2015г. в Испании от дифтерии умер 6-летний мальчик, а в 2016г. в Бельгии – 3-хлетняя девочка, и оба этих ребенка не были вакцинированы.
Миф 3: Вакцины вызывают аутоиммунные заболевания
Роль вакцин в патогенезе аутоиммунных заболеваний (предположительно, в качестве триггерных факторов, запускающих аутоиммунный процесс) обсуждается уже довольно давно. Хотя причина этих заболеваний до сих пор остается неясной, очевидно, что здесь могут играть определенную роль несколько факторов, в том числе генетическая предрасположенность, определенные характеристики окружающей среди и инфекционные заболевания.
Взаимосвязь между вакцинами и аутоиммунными заболеваниями все еще изучается; тем не менее, на данный момент не было получена никаких достаточно убедительных доказательств существования между ними причинно-следственной взаимосвязи.
Большая часть данных о связи между вакцинами и аутоиммунными заболеваниями была получена в результате описания отдельных случаев, что считается очень низким уровнем доказательности. Пока что крупных эпидемиологических исследований, которые могли бы быть нам убедительную клиническую информацию по этому вопросу, проведено не было. Учитывая особенности аутоиммунных заболеваний и их разнообразие, проведение таких исследований очень затруднительно.
Недавно была выдвинута концепция аутоиммунного/аутовоспалительного синдрома, вызванного адьювантами (autoimmune/autoinflammatory syndrome induced by adjuvants, ASIA). В эту категорию было предложено относить несколько новых аутоиммунных состояний с потенциальной связь с адьювантами (веществами, которые используются для повышения иммуногенности вакцины). Синдром ASIA привлек значительно внимание научного сообщества, и на эту тему было опубликовано много статей. Тем не менее, пока что он остается скорее теоретической концепцией, имеющей очень общие критерии и недостаточно четкие доказательства.
Существуют клинические исследования, в которых сравнивалась заболеваемость аутоиммунными заболеваниями в вакцинированных или невакцинированных группах. Ни в одном из них не было показано увеличения заболеваемости каким-либо аутоиммунным заболеванием в случае вакцинации. Авторы статьи на Medscape придерживаются точки зрения о том, что, учитывая неоспоримые преимущества вакцинации, этот теоретический риск не должен быть для нее препятствие.
Миф 4: Грипп – безобидное заболевание, так что вакцинация необязательна
Несмотря на то, что грипп обычно считается нетяжелой болезнью, это справедливо далеко не для всех случаев.
Грипп создает значительную угрозу для общественного здоровья. За один только XX век произошли три пандемии, и от гриппа умерли миллионы людей. В течение последней пандемии, вызванной вирусом H1N1 (с 11 июня 2009 по 1 августа 2010г.), по данным ВОЗ с лабораторно подтвержденным гриппом были связаны18 449 смертей, при том что общая частота смертности была, разумеется, выше.
Грипп может вызывать серьезные осложнения, включая тяжелую пневмонию, а также последствия для других органов, например, энцефалопатию и миокардит. Кроме того, за эпидемиями гриппа всегда следует значительное число смертей от его кардиологических и пульмонологических осложнений. Риск осложнений гриппа особенно высок у пожилых, лиц с хроническими заболеваниями и беременных женщин, так что им настоятельно рекомендуется вакцинация от гриппа.
Миф 5: Вакцины нельзя вводить беременным женщинам
Большинство вакцин не просто безопасны во время беременности, они рекомендованы в этот период. Для беременных женщин особенно важны две вакцины: комбинированная вакцина Tdap от столбняка, дифтерии и коклюша (бесклеточная вакцина), которая должна вводиться предпочтительно между 27 и 36 неделями беременности, и вакцина от гриппа. Столбняк, коклюш и грипп являются заболеваниями с потенциально тяжелыми последствиями для ребенка и/или матери, и они могут быть предотвращены с помощью вакцинации. Доказано, что вакцинация беременной женщины от коклюша создает существенную защиту от этой инфекции для новорожденного.
Анализ доступных данных позволяет считать, что вакцины на основе инактивированных микроорганизмов могут безопасно использоваться на любых сроках беременности. Особенно это справедливо для гриппа, который у беременных может протекать очень тяжело, в связи с чем беременным женщинам рекомендуется сезонная вакцинация от гриппа. Безопасность вакцинации беременных от гриппа изучалась в целом ряде исследований, и по данным мета-анализа не было обнаружено ассоциаций между вакцинацией от гриппа в любом триместре и врожденными пороками и аномалиями развития (ОШ, 0,96; 95% ДИ, 0,86-1,07). Также результаты исследований, подтверждающих безопасность применения во время беременности, имеются для вакцин для профилактики гепатита B, пневмококковой полисахаридной вакцины и менингококковой полисахаридной вакцины.
Наоборот, вакцины на основе живых вирусов, например, вакцина для профилактики ветряной оспы или опоясывающего герпеса, а также КПК, не рекомендуется вводить в течение 1 месяца до предполагаемого зачатия, а также в течение всего периода беременности, в связи с потенциальным риском передачи вируса плоду. При этом имеются данные ретроспективных исследований с участием женщин, которые получили во время беременности вакцинные препараты, содержащие живые вирусы, и эти работы не показали повышения риска врожденных инфекций. Тем не менее, период беременности остается противопоказанием для применения таких вакцин.
Основные выводы
В настоящее время вакцинация остается предметом для ряда мифов и спекуляций. Даже несмотря на то, что научное обоснование этих опасений выглядит довольно сомнительно, они стали реальной угрозой для программ массовой вакцинации. К сожалению, в результате этих страхов и ложных сведений достаточно много людей отказываются от прививок как самих себя, так и для своих детей. Несмотря на то, что в области вакцинации необходимо продолжение научного поиска, направленного как на получение в будущем более эффективных вакцинных препаратов (например, для профилактики гриппа), так и на изучение иммуногенности вакцин, очень важно, чтобы все медицинское сообщество уже сейчас поддерживало вакцинацию и помогало поддерживать приверженность к программам иммунизации.
Источник
Научный руководитель НИИ ревматологии им. В.А. Насоновой, главный внештатный специалист ‒ ревматолог России академик РАН Евгений Насонов и заведующий лабораторией изучения коморбидных инфекций и мониторинга безопасности лекарственной терапии Борис Белов в интервью «МВ» рассказали о сложностях вакцинации от COVID-19 людей с аутоиммунными заболеваниями.
– Каковы особенности иммунного реагирования при COVID-19?
‒ Евгений Насонов (Е.Н.):Сейчас все больше данных, что при тяжелом течении COVID-19 у половины пациентов выявляются аутоантитела, а нарушения в системе иммунитета очень напоминают картину аутоиммунных ревматических заболеваний, например, системной красной волчанки.

Иммунный ответ имеет колоссальное значение в развитии тяжелых осложнений коронавирусной инфекции. Нормальная реакция иммунной системы приводит к быстрому выздоровлению, это наблюдается у подавляющего большинства людей, несмотря на факторы риска тяжелого течения COVID-19.
У части пациентов развивается «гипериммунный ответ». Я бы назвал это «идеальным цитокиновым штормом» ‒ сложением большого числа не очень значительных обстоятельств, которые приводят к тяжелым последствиям. Это характерно для цитокинового шторма при COVID-19, в отличие от такового при противораковой терапии, трансплантации или сепсисе.
Получается: чем сильнее иммунный ответ на коронавирус, тем более неблагоприятный прогноз. Этот феномен характерен для аутоиммунных заболеваний, когда высокий уровень аутоантител коррелирует с тяжелой патологией органов.
– Какие факторы должен учесть врач для принятия решения о вакцинации против COVID-19 пациента с аутоиммунным заболеванием?
‒ Борис Белов (Б.Б.): Общепринятых рекомендаций пока не существует. Мы выступаем за вакцинацию, но до конца не знаем всех проблем, связанных с безопасностью и эффективностью вакцин. Есть моменты, которые необходимо учитывать: само заболевание, его активность, проводимую терапию. Влияние всех этих факторов на поствакцинальный ответ неизвестно и требует изучения.
В ближайшее время мы начнем клинические исследования, возможно, с привлечением других научно-клинических центров. Окончательные рекомендации представим после завершения клинического исследования на базе нашего института.

– При каких ревматических заболеваниях (или вариантах течения) противопоказана вакцинация против COVID-19?
‒ Б.Б.:Таких заболеваний нет. Главное – знать, когда, на какой стадии заболевания и терапии стоит применять вакцину.
В конце 2019 года Европейская антиревматическая лига выпустила рекомендации по вакцинации пациентов с аутоиммунными ревматическими воспалительными заболеваниями. В первую очередь они касаются вакцин против гриппа и пневмококковой инфекции, которые активно рекомендуются всем пациентам в период COVID-19. Единственным абсолютным противопоказанием может быть непереносимость каких-либо компонентов препарата.
При условии хорошего контроля наличие ревматического заболевания и проводимая терапия (с некоторыми оговорками) существенной роли не играют. С другой стороны, неконтролируемая активность заболевания ‒ один из важнейших факторов риска коморбидных инфекций. Принципиально важно сохранять защиту пациента, в то же время проводить активную терапию ревматического заболевания.
‒ Е.Н.: Хочу подчеркнуть один важный момент. Инфекционные осложнения, включая оппортунистические инфекции, являются специфическим побочным эффектом даже инновационных «таргетных» противовоспалительных препаратов. Но риск инфицирования не так высок, как при применении обычно назначаемых иммуносупрессивных препаратов.
Миллионы пациентов в мире и нашей стране длительно получают таргетную терапию, например, ингибиторы ФНО-альфа или ингибиторы интерлейкина-6. Можно длительно лечить новыми противовоспалительными препаратами, не увеличивая до критического уровня риск инфекционных осложнений, как это было при длительной терапии циклофосфаном или некоторыми другими препаратами.
Мы считаем, что проблема инфекций настолько важна для ревматологии, что тут все средства хороши. Самое лучшее из них – это вакцинация.
– Врач должен учитывать технологию, которая использована в вакцине: векторная, пептидная, инактивированная?
‒ Б.Б.: Для наших пациентов принципиально важно одно обстоятельство – вакцина должна быть инактивированная. Основную ставку мы делаем на «КовиВак», где представлен антигенный набор самого вируса, а не только S-белок.
Ведь до конца непонятно, каким образом иммунитет здорового человека и пациента, получающего иммуносупрессивную терапию, будет реагировать на те или иные наборы антигенов.
Подчеркиваю, мы также заинтересованы в исследовании препарата «Спутник V» на когорте пациентов с ревматологическими заболеваниями. Интерес научный очень большой, не говоря уже о практической значимости.
– Может ли вакцинация дать толчок к дебюту аутоиммунного заболевания?
‒ Е.Н.:Вне всяких сомнений. Очень важно соотношение риска и пользы. В данном случае польза от вакцинации превосходит риск.
В идеале хорошо было бы иметь биомаркеры для оценки и минимизации риска.
– Требуются ли дополнительные исследования больных с аутоиммунными ревматическими заболеваниями после введения вакцины?
‒ Е.Н.:Интересно посмотреть уровень нейтрализующих антител различных изотипов, клеточный иммунный ответ и, конечно, аутоантитела.
Мы должны понять, насколько аутоиммунный фон влияет на механизмы иммунизации, ведь это модель инфекции, только специальным образом измененная. Скорее всего пациенты будут защищены, но вопрос в том, не приведет ли это к каким-то последствиям.
При этом за научными проблемами ни в коем случае нельзя упускать важнейшую практическую составляющую: если пациенты все-таки заболевают, они переносят инфекцию легче. Поэтому мы сторонники вакцинации и обязаны давать только обоснованные рекомендации.
– Требуется ли дополнительный скрининг пациентов с отягощенным анамнезом (родственники первой или второй степени родства с аутоиммунной патологией) перед вакцинацией?
‒ Б.Б.:Есть термин «наследственная предрасположенность к аутоиммунным заболеваниям». Это не значит, что эта предрасположенность реализуется в течение жизни. Но при определенных факторах развитие аутоиммунной патологии возможно.
Нам интересно проследить родственников первой степени родства пациентов с аутоиммунными воспалительными ревматическими заболеваниями и их реакцию на вакцинацию против COVID-19. Это мы запланировали как следующий этап нашего исследования.
– Давайте сформулируем, что должен знать врач о пациенте, какие исследования провести, чтобы рекомендовать вакцинацию?
‒ Е.Н.:Самый простой вопрос: «Были ли в анамнезе какие-либо проблемы с вакцинацией?». Если были, это само по себе ограничение. Необходимо разобраться, о чем идет речь.
Следует обратить внимание на активность воспалительного процесса. Если у пациента СОЭ 40‒50 или 100 мм/ч или С-реактивный белок выше 20 мг/л, то есть признаки инфекции или неконтролируемой активности заболевания, в этой ситуации не следует рекомендовать вакцинацию. Это опасно, и мы даже не знаем, насколько.
Надо принимать во внимание, какое у пациента заболевание. В упрощенном виде ревматические заболевания можно разделить на две категории: иммуновоспалительные – это ревматоидный артрит и анкилозирующий спондилит, где центральную роль играет воспаление, и более редкие аутоиммунные – системная красная волчанка, например.
Следует принять во внимание терапию, которую получает пациент. Например, ритуксимаб занимает одно из центральных мест в лечении аутоиммунных заболеваний. Это единственный препарат, который способен подавлять активность B-клеток и, вне всяких сомнений, снижать противовирусный иммунный ответ. Это не значит, что пациенты чаще болеют или тяжелее переносят вирусные инфекции, что, кстати, парадоксально. Есть другие механизмы противовирусной защиты, не только антитела. Тем не менее у получающих ритуксимаб титры антител ниже, поэтому есть жесткие рекомендации: полгода между введениями вакцины.
В этом отношении удобными кажутся ингибиторы янус-киназы. Это таблетированные препараты очень короткого действия. Интуитивно (хотя это надо еще доказать) этот способ терапии представляется удобным. Препарат перестает действовать примерно через полтора-два дня после отмены. Это позволяет лучше гармонизировать терапию с вакцинацией. Это пока гипотеза, но, на мой взгляд, она имеет право на существование.
Источник
