Боязнь прививок и связанных с ними неврологических осложнений

Масштабная вакцинация от коронавируса началась в России. Минздрав составил график распределения вакцин в регионах, они уже начали доставляться по адресу, и в декабре, как сообщает ТАСС, регионы получат 480 тыс. доз.
Прививки давно стали привычной частью жизни всего человечества, но только если это не прививка от неизвестной болезни, которая парализовала жизнь на целый год. Отважиться на вакцинацию сложно, и это легко понять. Наблюдение за участниками пострегистрационных испытаний первой в мире зарегистрированной вакцины «Гам-КОВИД-Вак» (она же – «Спутник V»), разработанной Национальным исследовательским центром эпидемиологии и микробиологии имени Н. Ф. Гамалеи Минздрава РФ, еще продолжается. Именно поэтому одному из участников испытаний – автору материала – хочется рассказать о том, как вакцинация происходит на практике.
Андрей Васильев/ТАСС
О том, что такое вакцинация и каков ее принцип, все знают с детства. Но пытаться представить себе работу вакцины, предназначенной для борьбы с еще недавно неизвестным вирусом, – это все равно что впервые садиться за руль, только-только прочитав в словаре о принципе работы двигателя внутреннего сгорания. Ты знаешь, что произойдет, если завести мотор, но совершенно не представляешь, как будет выглядеть его работа и как определить, исправен ли он.
Это ощущение сложно назвать страхом, скорее волнением, которое испытываешь перед важным экзаменом или в очереди к стоматологу. Но именно его, положившись на веру в медицину, придется преодолеть первым. В конце концов, это не вирусы живут на планете, населенной людьми, а люди живут на планете, населенной вирусами; их известно несколько тысяч, и с многими человечество научилось бороться.
Андрей Васильев/ТАСС
Получая информацию из СМИ, все мы привыкли к тому, что все, связанное с коронавирусом, происходит в декорациях из тайвеков – одноразовых стерильных комбинезонов из одноименного полиэтилена высокой плотности, – санитарных кордонов, дистанционного измерения температуры – словом, в экстренной ситуации. Вакцинация же – важнейший этап борьбы с пандемией – даже во время испытаний препаратов выглядела для ее участников удивительно буднично. Отличие от ежегодной прививки от гриппа заключалось, пожалуй, только в том, что испытуемым нужно было сдать несколько анализов и несколько раз ответить на множество вопросов: от наличия хронических заболеваний до боязни белых халатов и того, есть ли на плечах татуировки. Но и они меркли перед теми, которые все задавали друг другу в очереди на первый укол: кто крайний? вы за кем?
Такая обстановка – точнее, разительный контраст между ней и атмосферой, в которой мы прожили последний год, – поначалу добавляет скепсиса в отношении вакцинации. Но только поначалу, потому что затягивающая рутинность процедуры снимает волнение, переводя его в раздражение от долгого стояния в очереди. Ее в случае прививки «Гам-КОВИД-Вак» придется выстоять дважды: вакцина двухкомпонентная, и вторая доза, отличающаяся составом, вводится через 21 день после первой. Вирус SARS-CoV-2 не используется ни в одной из них: вакцина основана на специально созданных в лаборатории аденовирусных векторах, доставляющих действующее вещество в организм человека. Многие опасаются заболевания коронавирусом в результате вакцинации, но вызвать болезнь эта вакцина не может.
Андрей Васильев/ТАСС
Тем не менее, вакцинация может привести к неприятным последствиям. На меня первый укол практически не подействовал, а вот на следующий день после второго укола появились симптомы, о которых врачи предупреждали перед началом исследования: слабость, температура и головная боль. Как испытуемый, я воспринял их как хороший знак: раз ощущения соответствуют описанию, значит, препарат работает, а организм начал вырабатывать антитела.
В некотором смысле теперь я даже завидую тем, кто может привиться от коронавируса сейчас. Мне еще не довелось проверить наличие антител в крови после второго укола, зато я мог оказаться в контрольной группе испытуемых, получивших не вакцину, а плацебо; таких четверть от общего количества. Исследование продолжается 180 дней, а значит, узнать наверняка, были ли уколы настоящими, удастся лишь в следующем году.
Наконец, для того, кто не болел сам, вакцинация – это, скорее всего, самый близкий контакт с болезнью. Но о том, как она выглядит на самом деле, он представления практически не дает. Мое закончило формироваться после того, как работа занесла меня в «красную зону» одного из московских коронавирусных госпиталей, которая одновременно походила на все стереотипы из фильмов про смертельные пандемии и ни на один из них. Строгие меры безопасности, пластиковые завесы, маски, щитки для лица и комбинезоны скрывают больничную обыденность: усталых медсестер и медбратьев, измученных беспомощностью людей. Прививка – это самый действенный способ сделать так, чтобы среди них не оказались родные и близкие, и их здоровье и безопасность стоят того, чтобы перебороть опасения и скептицизм.
Павел Скрыльников
Источник
Поствакцинальные осложнения – различные стойкие или тяжелые нарушения здоровья, развившиеся вследствие проведения профилактической вакцинации. Поствакцинальные осложнения могут быть местными (абсцесс в месте инъекции, гнойный лимфаденит, келоидный рубец и др.) или общими (анафилактический шок, БЦЖ-инфекция, энцефалит, менингит, сепсис, вакцино-ассоциированный полиомиелит и др.). Диагностика поствакцинальных осложнений основана на анализе клинических данных и их связи с недавно проведенной прививкой. Лечение поствакцинальных осложнений должно включать этиотропную, патогенетическую и симптоматическую общую и местную терапию.
Общие сведения
Поствакцинальные осложнения – патологические состояния, имеющие причинную связь с профилактической прививкой, нарушающие состояние здоровья и развитие ребенка. Проведение профилактической вакцинации в педиатрии направлено на формирование протективного иммунитета, не позволяющего развиться инфекционному процессу при повторном контакте ребенка с патогенном. Кроме индивидуального типоспецифического иммунитета, массовая вакцинация детей преследует цель создания коллективного (популяционного) иммунитета, призванного прекратить циркуляцию возбудителя и развитие эпидемий в обществе. С этой целью в России принят Национальный календарь профилактических прививок, регламентирующий перечень, сроки и порядок проведения обязательной и дополнительной вакцинации детей от рождения и до совершеннолетия.
В некоторых случаях у ребенка возникает неожидаемый, патологический ответ организма на вакцинацию, который расценивается как поствакцинальное осложнение. Частота поствакцинальных осложнений сильно варьируется в зависимости от вида прививки, используемых вакцин и их реактогенности. Согласно имеющимся в литературе данным, «лидером» по развитию поствакцинальных осложнений является прививка против коклюша, дифтерии и столбняка – частота осложнений составляет 0,2-0,6 случаев на 100 тыс. привитых. При вакцинации против полиомиелита, против кори, против паротита нежелательные последствия наступают в 1 и менее случае на 1 млн. вакцинированных.
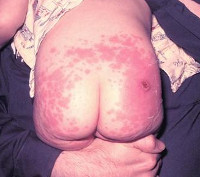
Поствакцинальные осложнения
Причины поствакцинальных осложнений
Возникновение поствакцинальных осложнений может быть связано с реактогенностью препарата, индивидуальными особенностями организма ребенка, ятрогенными факторами (техническими погрешностями и ошибками при проведении иммунизации).
Реактогенные свойства той или иной вакцины, т. е способность при введении в организм вызывать поствакцинальные реакции и осложнения, зависят от ее компонентов (бактериальных токсинов, консервантов, стабилизаторов, растворителей, адъювантов, антибиотиков и др.); иммунологической активности препарата; тропности вакцинных штаммов к тканям организма; возможного изменения (реверсии) свойств вакцинного штамма; контаминации (загрязнения) вакцины посторонними веществами. Различные вакцины значительно отличаются по количеству и тяжести побочных реакций; наиболее ректогенными из них считаются БЦЖ и АКДС-вакцины, наименее «тяжелыми» – препараты для прививок против полиомиелита, против гепатита В, против паротита, против краснухи и др.
Индивидуальные особенности организма ребенка, обусловливающие частоту и тяжесть поствакцинальных осложнений, могут включать фоновую патологию, обостряющуюся в постпрививочном периоде; сенсибилизацию и изменение иммунной реактивности; генетическую предрасположенность к аллергическим реакциям, аутоиммунной патологии, судорожному синдрому и пр.
Как показывает практика, частой причиной поствакцинальных осложнений выступают ошибки медицинского персонала, нарушающего технику прививки. К их числу может относиться подкожное (вместо внутрикожного) введение вакцины и наоборот, неправильное разведение и дозировка препарата, нарушение асептики и антисептики при проведении инъекции, ошибочное использование в качестве растворителей других лекарственных веществ и т. д.
Классификация поствакцинальных осложнений
К числу патологических состояний, сопровождающих вакцинальный процесс, относятся:
- интеркуррентные инфекции или хронические заболевания, присоединившиеся либо обострившиеся в поствакцинальном периоде;
- вакцинальные реакции;
- поствакцинальные осложнения.
Повышенная инфекционная заболеваемость в поствакцинальном периоде может быть обусловлена совпадением болезни и прививки во времени либо транзиторным иммунодефицитом, развивающимся после вакцинации. В этот период у ребенка может возникать ОРВИ, обструктивный бронхит, пневмония, инфекции мочевыводящих путей и др.
К вакцинальным реакциям относятся различные нестойкие расстройства, возникающие после прививки, сохраняющиеся кратковременно и не нарушающие жизнедеятельность организма. Поствакцинальные реакции однотипны по клиническим проявлениям, обычно не нарушают общего состояния ребенка и проходят самостоятельно.
Местные вакцинальные реакции могут включать гиперемию, отек, инфильтрат в месте инъекции и пр. Общие вакцинальные реакции могут сопровождаться повышением температуры, миалгией, катаральными симптомами, кореподобной сыпью (после вакцинации против кори), увеличением слюнных желез (после вакцинации против паротита), лимфаденитом (после вакцинации против краснухи).
Поствакцинальные осложнения делятся на специфические (вакциноассоциированные заболевания) и неспецифические (чрезмерно сильные токсические, аллергические, аутоиммунные, иммунокомплексные). По выраженности патологического процесса поствакцинальные осложнения бывают местными и общими.
Характеристика поствакцинальных осложнений
Чрезмерные по силе токсические реакции расцениваются как поствакцинальные осложнения, если развиваются в первые трое суток после вакцинации, характеризуются выраженным нарушением состояния ребенка (подъемом температуры выше 39,5°С, ознобами, вялостью, нарушением сна, анорексией, возможно – рвотой, носовыми кровотечениями и др.) и сохраняются в течение 1-3 суток. Обычно такие поствакцинальные осложнения развиваются после введения АКДС, Тетракока, живой коревой вакцины, противогриппозных сплит-вакцин и др. В отдельных случаях гипертермия может сопровождаться кратковременными фебрильными судорогами и галлюцинаторным синдромом.
Поствакцинальные осложнения, протекающие в форме аллергических реакций, делятся на местные и общие. Критериями локального поствакцинального осложнения выступает гиперемия и отек тканей, которые распространяются за область ближайшего сустава либо на площадь более 1/2 анатомической зоны в месте введения вакцины, а также гиперемия, отек и болезненность, сохраняющиеся свыше 3-х дней не зависимо от размеров. Наиболее часто местные аллергические реакции развиваются после введения вакцин, содержащих сорбент гидроксид алюминия (АКДС, Тетракок, анатокисны).
Среди поствакцинальных осложнений также встречаются общие аллергические реакции: анафилактический шок, крапивница, отек Квинке, синдром Лайелла, синдром Стивенса-Джонсона, многоморфная экссудативная эритема, манифестация и обострение бронхиальной астмы и атопического дерматита у детей. Иммунизация может вызвать инициацию иммунокомплексных поствакцинальных осложнений – сывороточной болезни, геморрагического васкулита, узелкового периартериита, гломерулонефрита, тромбоцитопенической пурпуры и др.
К поствакцинальным осложнениям с аутоиммунным механизмом развития относятся поражения центральной и периферической нервной системы (поствакцинальный энцефалит, энцефаломиелит, полиневрит, синдром Гийена-Барре), миокардит, ювенильный ревматоидный артрит, аутоиммунная гемолитическая анемия, системная красная волчанка, дерматомиозит, склеродермия и др.
Своеобразным посвакцинальным осложнением у детей первого полугодия жизни является пронзительный крик, имеющий упорный (от 3 до 5 часов) и монотонный характер. Обычно пронзительный крик развивается после введения коклюшной вакцины и обусловлен связанным с этим изменением микроциркуляции в головном мозге и острым приступом внутричерепной гипертензии.
Наиболее тяжелые по своему течению и последствиям поствакцинальные осложнения представляют так называемые вакциноассоциированные заболевания – паралитический полиомиелит, менингит, энцефалит, клиническая симптоматика которых не отличается от таковых заболеваний с другим механизмом возникновения. Вакциноассоциированные энцефалиты могут развиваться после вакцинации против кори, против краснухи, АКДС. Доказана вероятность заболевания вакциноассоциированным менингитом после получения прививки против эпидемического паротита.
Поствакцинальные осложнения после введения вакцины БЦЖ включают локальные поражения, персистирующую и диссеминированную БЦЖ-инфекцию. В числе локальных осложнений наиболее часто встречаются подмышечный и шейный лимфадениты, поверхностные или глубокие язвы, холодные абсцессы, келоидные рубцы. Среди диссеминированных форм БЦЖ-инфекции описаны остеиты (оститы, остеомиелиты), фликтенулезные конъюнктивиты, иридоциклиты, кератиты. Тяжелые генерализованные поствакцинальные осложнения обычно возникают у детей с иммунодефицитом и нередко заканчиваются летальным исходом.
Диагностика поствакцинальных осложнений
Поствакцинальное осложнение может быть заподозрено педиатром на основании появления в разгар вакцинального процесса тех или иных типичных клинических признаков.
Обязательным для дифференциальной диагностики поствакцинальных осложнений и осложненного течения вакцинального периода является лабораторное обследование ребенка: общий анализ мочи и крови, вирусологические и бактериологические исследования крови, мочи, кала. Для исключения внутриутробных инфекций (цитомегалии, герпеса, хламидиоза, токсоплазмоза, микоплазмоза, краснухи и др.) у детей первого года жизни используются методы ИФА, ПЦР, РНГА, РСК и др. Биохимический анализ крови позволяет исключить судорожные состояния, обусловленные снижением уровня кальция при рахите и спазмофилии; гипогликемией при сахарном диабете.
По показаниям (при признаках поражения ЦНС) назначается люмбальная пункция с исследованием ликвора, проводится электроэнцефалография и электромиография, нейросонография, МРТ головного мозга. Дифференциальная диагностика поствакцинальных осложнений в этих случаях осуществляется с эпилепсией, гидроцефалией, опухолями мозга и пр.
Диагноз поствакцинального осложнения устанавливается только после того, как исключаются все другие возможные причины нарушения состояния ребенка.
Лечение поствакцинальных осложнений
В рамках комплексной терапии поствакцинальных осложнений проводится этиотропное и патогенетическое лечение; организуется щадящий режим, тщательный уход и рациональная диета. С целью лечения локальных инфильтратов назначаются местные мазевые повязки и физиотерапия (УВЧ, ультразвуковая терапия).
При выраженной гипертермии показано обильное питье, физическое охлаждение (обтирания, лед на голову), жаропонижающие препараты (ибупрофен, парацематол), парентеральное введение глюкозо-солевых растворов. При аллергических поствакцинальных осложнениях объем помощи диктуется тяжестью аллергической реакции (введение антигистаминных препаратов, кортикостероидов, адреномиметиков, сердечных гликозидов и пр.).
В случае поствакцинальных осложнений со стороны нервной системы назначается посиндромная терапия (противосудорожная, дегидратационная, противовоспалительная и т. п.). Лечение поствакцинальных БЦЖ-осложнений проводится с участием детского фтизиатра.
Профилактика поствакцинальных осложнений
Профилактика поствакцинальных осложнений предусматривает комплекс мероприятий, среди которых первое место занимает правильный отбор детей, подлежащих вакцинации, и выявление противопоказаний. С этой целью проводится предвакцинальный осмотр ребенка педиатром, при необходимости – консультации детских специалистов, наблюдающих ребенка по основному заболеванию (детского аллерголога-иммунолога, детского невролога, детского кардиолога, детского нефролога, детского пульмонолога и др.). В поствакцинальном периоде за привитыми детьми должно быть организовано наблюдение. Важное значение имеет соблюдение техники иммунизации: к проведению вакцинации детей должен допускаться только опытный, специально обученный медперсонал.
Детям, перенесшим поствакцинальное осложнение, вакцина, вызвавшая реакцию, больше не вводится, однако в целом плановая и экстренная иммунизация не противопоказаны.
Источник
Вместе с Департаментом здравоохранения города Москвы беспристрастно разбираем страхи, связанные с вакцинацией, и пытаемся выяснить, что все-таки страшнее – прививки или их отсутствие.
Почему люди боятся вакцин
Программы вакцинации в разных странах действуют уже два столетия. За это время людям удалось полностью избавиться от натуральной оспы и освободить от полиомиелита большинство стран мира. Другие инфекции, против которых разработаны вакцины, стали встречаться гораздо реже, и перестали быть смертным приговором для привитых детей и взрослых.
Казалось бы, человечество просто обязано ставить памятники изобретателям вакцин и дружно подставлять руки под прививки. Однако вместо этого в 2019 году Всемирная организация здравоохранения (ВОЗ) была вынуждена констатировать, что отказ от прививок превратился в одну из 10 глобальных угроз здравоохранению – наряду с эпидемией гриппа, загрязнением воздуха и устойчивостью бактерий к антибиотикам.
Говорит Татьяна Елагина, врач-эпидемиолог, заведующая организационно-методическим отделом по иммунопрофилактике ГБУЗ «Центр медицинской профилактики ДЗМ»:
Причин, по которым люди отказываются прививать детей, много. Но самая главная состоит в том, что прививки стали жертвой собственной эффективности. Ведь привитые люди практически перестали болеть управляемыми инфекциями (теми, от которых изобрели вакцины – прим. N + 1). В новом, якобы «свободном» от инфекций мире, родителям приходится сознательно подвергать своих детей реальной, хотя и крайне маловероятной опасности осложнений. Понятно, что психологически очень сложно выбирать между «большим и малым злом», когда речь идет о вашем собственном ребенке.
Однако эта причина не единственная. Давайте вспомним, из-за чего люди чаще всего отказывают своим детям в прививках – и посмотрим, есть ли у этих страхов реальная основа.
№ 1. В некоторых вакцинах содержатся живые микробы – правда, но…
Страх перед микробами появился одновременно с вариоляцией – прообразом прививки против натуральной оспы. Протесты начались около 1800 года, когда врач Эдвард Дженнер показал, что прививки способны защитить людей от болезни. Но важно помнить, что первые «тренажеры для иммунитета» принципиально отличались от современных вакцин.
В XIX веке повод бояться «живых микробов» в прививке реально существовал. Во времена Дженнера прививали так: брали содержимое оспенных пузырей у коров или заболевших людей и втирали в разрез на руке ребенка. От оспы такая прививка действительно защищала. Но процедура была болезненной и пугающей, а разрезы иногда начинали гноиться.

Но самое важное, что в результате ребенок реально заболевал – правда, не смертоносной человеческой оспой, а ее «облегченным» вариантом – коровьей оспой, которую люди переносят легче. Переболевшие коровьей оспой люди приобретали иммунитет против человеческого варианта инфекции. Но процесс выглядел неприглядно, и нередко вызывал осложнения – на самом деле, людей с ослабленным иммунитетом прививка коровьей оспой могла даже убить. Неудивительно, что вариоляция пугала священников, политиков и, конечно же, родителей.
В наши дни никто уже давным-давно не прививает людей вирусами и бактериями, способными вызвать настоящую болезнь. Со времен Эдварда Дженнера врачи и ученые разобрались с тем, как работает иммунная система, и разработали для нее более совершенные «тренажеры», чем живые и полные сил коровьи микробы.
Когда современный доктор нажимает на поршень шприца, в организм попадают либо ослабленные микробы, либо обезвреженные микробные белки. Там их «обнюхивают» и «запоминают» иммунные клетки. Если через некоторое время после вакцинации эти микробы снова попадут в организм, обученная на вакцине иммунная система быстро и четко ответит на вторжение, уничтожив врага еще до того, как он расселится по организму.
Говорит Татьяна Елагина, врач-эпидемиолог, заведующая организационно-методическим отделом по иммунопрофилактике ГБУЗ «Центр медицинской профилактики ДЗМ»:
В нашей стране в основном применяют три типа вакцин: живые, инактивированные и анатоксины.
Живые вакцины делают из ослабленных вирусов и бактерий. Такие вакцины обеспечивают мощный и надежный иммунитет.
Тем не менее, вакцин, в которых есть живые микробы, очень мало. Бактерии содержатся, например, в противотуберкулезной вакцине – БЦЖ. Вакцин с ослабленными вирусами больше – против полиомиелита, кори, краснухи, ротавируса и желтой лихорадки.
Кроме того, разница между микробами в вакцинах и «дикими» микробами примерно такая же, как между сенбернаром и бешеным волком. «Домашний» микроб из вакцины несоизмеримо слабее дикого.
Чтобы получить безобидных «вакцинных» возбудителей, сотрудники лабораторий до 10 раз переносят микробы из одной искусственной среды в другую – это называется серийным пассажем. Каждый такой перенос делает очередное поколение микробов все слабее и слабее – ведь в пробирке для них создана идеальная безопасная среда, в которой нет смертоносных иммунных клеток и защитных белков.
Все, на что в результате способны «вакцинные» микробы, попавшие в организм – размножаться, да и то с большим трудом. Шанс, что микробы из живой вакцины мутируют и снова превратятся в болезнетворных, крайне мал – микробы настолько ослаблены, что организм успевает уничтожить их гораздо раньше.
Единственная вакцина, вирусы из которой теоретически могут представлять опасность и вызвать в иммунодефицитном организме заболевание, – живая оральная вакцина против полиомиелита. Но подобное случается исключительно редко (за три года вакцинации в Москве не было ни одного такого случая), и только у детей с иммунодефицитом. Детям из групп риска живую вакцину не вводят – их прививают исключительно инактивированными вакцинами, которые не могут вызвать заболевание.
Инактивированные вакцины делают из антигенов – микробных белков, которые входят в состав оболочек и клеточных стенок вирусов и бактерий. Бывают еще рекомбинантные вакцины – в их состав входят не только белки, но и нерастворимые углеводы полисахариды. Самих микробов в таких вакцинах в принципе нет, так что вызвать заболевание они не могут.
Анатоксины, используемые для вакцинации, делают из обезвреженных, то есть не способных никого отравить, бактериальных ядов – токсинов. Эти вакцины самые безопасные – но они защищают только от бактериальных ядов, а не от самих бактерий. Они предоставляют организму возможность самостоятельно победить микробов, но при этом не дают им причинить большого вреда организму.
№ 2. Вакцины могут вызвать аллергию – правда
В составе многих вакцин есть компоненты, которые теоретически способны спровоцировать аллергию у некоторых людей. Впрочем, как и другие лекарства. Это могут быть биологические компоненты – вроде яичного альбумина, на котором выращивают ослабленных микробов, стабилизаторы – например, фенол или формальдегид, и антибиотики – например, неомицин и гентамицин.
К сожалению, создать вакцину совсем без потенциальных аллергенов невозможно – ведь ее придется из чего-то сделать и какое-то время хранить. Но это относится не только к вакцинам, а практически к любым инъекционным лекарствам: чтобы содержимое ампулы не изменило своих свойств, его нужно стабилизировать. При этом вакцины вызывают аллергию редко и только у отдельных лиц, а анафилаксия – вообще редчайший случай: такое случается один раз на миллион доз.
Говорит Татьяна Елагина, врач-эпидемиолог, заведующая организационно-методическим отделом по иммунопрофилактике ГБУЗ «Центр медицинской профилактики ДЗМ»:
Возможная аллергическая реакция сразу после прививки – одна из причин, по которой вакцинацию проводят только в поликлиниках и больницах. Полчаса после введения вакцины врачи просят привитого не уходить и наблюдают за его состоянием. В прививочном кабинете есть все необходимое для экстренной помощи при развитии анафилактического шока.
№ 3. Вакцины провоцируют болезни – ложь
Чаще всего вакцины винят в том, что они якобы вызывают аутизм, рак, инсульт, сердечные и аутоиммунные заболевания вроде волчанки и ревматоидного артрита. Но факторы риска всех этих болезней очень хорошо изучены, и прививок среди них нет.
Идея, что вакцины в принципе могут вызывать болезни, завладела умами после того, как в 1998 году врач Эндрю Уэйкфилд и 12 его коллег опубликовали в журнале Lancet статью, в которой написали, что вакцина против кори, эпидемического паротита и краснухи (MMR) может «предрасполагать к поведенческой регрессии и распространенному нарушению развития у детей» – то есть к аутизму.

Почти сразу же после этой публикации две группы ученых провели и опубликовали эпидемиологические исследования, опровергающие предполагаемую связь между вакцинацией MMR и аутизмом [1, 2], а журнал Lancet извинился перед читателями и отозвал статью. Но было уже поздно – черная легенда пошла в народ.
№ 4. Прививки приводят к серьезным осложнениям – ложь
Это не так. Но одно дело – зарубежные источники, а другое – российская практика. Мы попросили Департамент здравоохранения города Москвы поделиться данными об осложнениях, которые возникали в столице в течение последних трех лет.
Говорит Татьяна Елагина, врач-эпидемиолог, заведующая организационно-методическим отделом по иммунопрофилактике ГБУЗ «Центр медицинской профилактики ДЗМ»:
За последние три года в Москве не было никаких осложнений после прививок от:
- гриппа;
- вируса папилломы человека (ВПЧ);
- гепатита А;
- кори;
- краснухи;
- менингококковой инфекции;
- пневмококковой инфекции;
- полиомиелита;
- ротавирусной инфекции;
- эпидемического паротита (свинки).
А если осложнения и возникали, их вероятность была крайне мала:
- Туберкулез: 38 случаев на 1 миллион поставленных прививок.
- Гепатит В: 10 случаев на 1 миллион прививок.
- Дифтерия, коклюш, столбняк (в составе вакцины АКДС): восемь случаев на 1 миллион прививок.
Много это или мало? Давайте приведем пример. Согласно статистическим данным, которые собирает Роспотребнадзор, в 2018 году туберкулез был впервые выявлен у 61 тысячи 544 человек. То есть на каждые 100 тысяч россиян приходится больше 40 больных туберкулезом. Получается, что опасность заболеть туберкулезом в 10 раз серьезнее, чем шанс получить осложнение от прививки.
Говорит Ирина Иванова, заведующая консультативно-профилактическим отделением ГБУЗ ИКБ № 1 ДЗМ, врач-инфекционист высшей категории, кандидат медицинских наук:
Что опаснее – привиться или переболеть инфекционной болезнью?
После перенесенной инфекции – например, кори, пневмококковой и менингококковой инфекций – могут последовать тяжелые осложнения. Например, при заболевании корью – энцефалит и менингоэнцефалит. При пневмококковой инфекции – сепсис, менингит, пневмония с плевритом.
Корь, перенесенная в детстве, может привести через несколько лет к подострому склерозирующему панэнцефалиту. Это дегенеративное заболевание нервной системы, которое сопровождается расстройствами личности, судорогами и двигательными расстройствами.
№ 5. В вакцинах содержатся вредные консерванты – ложь
В вакцинах действительно присутствуют и консервант тиомерсал, и стабилизаторы – фенол и формальдегид. Вопрос только в том, сколько в вакцинах этих веществ, и способны ли они в принципе повредить здоровью, тем более – в такой концентрации.
Тиомерсал. Это вещество наполовину состоит из этилртути. Но, в отличие от токсичной метилртути, которая способна задерживаться в организме на полтора месяца, этилртуть распадается и выводится из организма всего за неделю. За этот срок соединения ртути не способны причинить вред организму.
Формальдегид. По данным ВОЗ, вместе с пищей мы ежедневно употребляем 60-200 миллиграмм формальдегида. В одной дозе вакцины из нашего примера содержится 0,05 миллиграмм. Таким количеством смело можно пренебречь.
Фенол. По данным сотрудников Международной программы по химической безопасности INCHEM, из воздуха, еды и косметики мы ежедневно получаем 7 миллиграмм фенола. В 1 миллилитре брюшнотифозной вакцины содержится 2,5 миллиграмма. Если учесть, что смертельной дозой при приеме внутрь считается от 50 до 500 миллиграмм у детей (у взрослых – от 1 до 32 грамм), отравиться в результате вакцинации просто невозможно.
Ни фенол, ни формальдегид в организме не накапливаются. Это значит, что, если сделать человеку несколько прививок, «отравляющий» эффект сильнее не станет.
Многие люди говорят, что вакцины могут навредить – почему?
Страх перед прививками не сходит на нет, потому что его постоянно поддерживают. Иногда к пропаганде подключаются родители, считающие, что их дети пострадали от вакцин. Эти люди искренне стремятся предостеречь окружающих от угрозы, в которую искренне верят. Но таких людей – меньшинство.
Большая часть активных антивакцинаторов преследует вполне конкретные цели. Это радикальные политики или ультраконсервативные религиозные деятели, которые стремятся сплотить вокруг себя избирателей или паству, звезды ютуба и популярных телешоу, которые стремятся привлечь к себе внимание, люди, предлагающие «альтернативные» вакцинам способы борьбы с болезнями и недобросовестные специалисты, которые стремятся заработать на родительских страхах.
Хотя многие пропагандисты искренне верят в то, что говорят, для большинства антивакцинаторов антипрививочная пропаганда – оплачиваемая работа. Например, Эндрю Уэйкфилда, который утверждал, что вакцина MMR вызывает аутизм, уличили в том, что он зарабатывает на судебных исках против производителей вакцин.
Что важно знать о вакцинах?
- Вакцины не вызывают аутизм, рак и другие болезни.
- Компоненты в составе вакцины в этих концентрациях не опасны.
- Вакцины крайне редко вызывают аллергию.
- Люди, которые агитируют против вакцин, чаще всего заинтересованы в этом финансово.
Говорит Татьяна Елагина, врач-эпидемиолог, заведующая организационно-методическим отделом по иммунопрофилактике ГБУЗ «Центр медицинской профилактики ДЗМ»:
Очень важно вовремя сохранять все данные о сделанных прививках – дату, название вакцины, реакцию организма. Это поможет контролировать вакцинацию в динамике, отслеживать, как ребенок переносит ту или иную прививку, и не пропустить очередную прививку по календарю.
Врачи видят эту информацию в электронной карте пациента. Родители ребенка тоже могут оформить доступ к электронной медкарте ребенка на mos.ru. В полной версии карты можно самостоятельно подгружать сканы прививочных документов в раздел «Прививки», а в мобильной версии – просматривать данные в любое время и любом месте.
Даниил Давыдов
Источник
