Информация о вакцинациях и прививках
Вакцинация высокоэффективный способ профилактики инфекционных заболеваний у детей и взрослых. Введение в практику всеобщей вакцинации привело к снижению частоты возникновения и даже ликвидации многих опасных заболеваний. В Российской Федерации принят национальный календарь профилактических прививок.
Использование вакцин не только позволило существенно снизить заболеваемость опасными инфекциями, но и ликвидировать некоторые заболевания в полном объеме. Наиболее ярким примером ликвидации смертельных инфекций является ситуация с натуральной оспой, после ликвидации которой прекращена всеобщая иммунизация от этой болезни.
Принцип действия вакцин
Принцип действия вакцинации основан на свойстве иммунной системы вырабатывать специальный белок – антитело – в ответ на инфекцию. Антитела сохраняются в организме и после заболевания, и, в случае повторной инфекции, заболевание либо не развивается, либо протекает в гораздо более легкой форме. Этот принцип используется в двух вариантах:
- Активная иммунизация – в организм вводят сильно ослабленные или убитые инфекционные агенты (бактерии, вирусы или их частицы). В ответ иммунная система организма самостоятельно вырабатывает антитела. Если в будущем организм проникают дикие штаммы инфекционных агентов, уже имеющиеся антитела уничтожают инфекцию.
- Пассивная иммунизация – введение в организм готовых антител для борьбы с инфекцией.
Доступность и методы вакцинации
Государственная политика вакцинации сделала прививки абсолютно доступными. Каждый ребенок может получить вакцины, входящие в календарь прививок, совершенно бесплатно в поликлиниках по месту жительства.
Разные виды прививок вводятся в организм различными способами. Это могут быть и инъекции, и капли, принимаемые внутрь, и спреи в нос. Эффективность вакцинации не зависит от пути введения.
Побочные эффекты прививок
Вакцины, как и любые другие лекарственные средства, имеют побочные эффекты и противопоказания. Чаще всего, все побочные эффекты и осложнения незначительны. При запуске вакцин в клиническую практику очень большое внимание уделяется соотношению риск-польза, препарат вводится практически здоровым людям, и высокий риск осложнений и побочных эффектов недопустим.
Относительно частые, но безопасные осложнения вакцинации:
- Субфебрильная температура или лихорадка
- Покраснение в месте введения вакцины
Осложнения умеренной выраженности, но еще более редкие
- Высокая лихорадка
- Сыпь на теле
- Боли в суставах
- Выраженный отек и покраснение в месте инъекции
Все указанные побочные действия проходят самостоятельно и, чаще всего, не требуют медицинских вмешательств.
Крайне редко возникают серьезные осложнения. Это неврологические осложнения (судороги), выраженные аллергические реакции (анафилактический шок). Эти осложнения обычно требуют немедленного медицинского вмешательства.
Причины для отказа от прививок
Прививки не могут быть рекомендованы, если у ребенка (или взрослого) выявлены тяжелые аллергические реакции на:
- Яичный белок, который является компонентом некоторых вакцин
- Неомицин или стрептомицин – некоторые вакцины содержат следовые количества данных препаратов
- Желатин
- Известные аллергические реакции на конкретную вакцину в прошлом
Следует заметить, что указанные причины не являются противопоказанием для всех вакцин. Но обязательно следует рассказать врачу о том, что ранее у вакцинируемого были выявлены аллергические реакции. Это позволит врачу выбрать подходящую вакцину для конкретного ребенка или взрослого.
Вакцинация живыми вакцинами не может быть рекомендована пациентам с подтвержденными иммуннодефицитными состояниями
Состояния не являющиеся противопоказанием к вакцинации
- Недавние простудные заболевания
- Аллергические реакции, кроме перечисленных выше
- Незначительная реакции на прошлые прививки (субфебрильная или фебрильная (до 39 градусов) температура, покраснения в месте инъекции)
- Аллергическая реакция на вакцины у членов семьи
О подготовке к вакцинации
Бытует мнение, что к вакцинации следует готовиться. Следует знать, что ни до, ни после вакцинации не требуется введения каких-либо лекарственных средств (антигистаминных, жаропонижающих и т.д.). Во-первых, нет никаких данных, демонстрирующих, что применение таких средств как-либо снизит риск развития побочных эффектов или улучшит переносимость вакцинации. Во-вторых, нет данных, демонстрирующих, что использование данных средств не повлечет за собой снижения эффективности иммунизации.
Мифы о вакцинации
Благодаря деятельности антипрививочников и непрофессиональной работе некоторых СМИ, ищущих не факты, а сенсации, о вакцинации распространилось значительное количество мифов. Здесь мы расскажем об основных ошибках и заблуждениях бытующих в обществе, большинству из них будут посвящены отдельные статьи.
- Прививки и аутизм – нет никаких доказательств того, что прививки повышают риск развития аутизма.
- Прививки и тиомерсал – тиомерсал является ртутьсодержащим соединением и раньше использовался как консервант во множестве вакцин. Было выдвинуто предположение, что из-за относительно большого количества вакцин накопление данного вещества может иметь негативные последствия. Несмотря на то, что ни каких научных данных однозначно позволяющих судить о том, что тиомерсал вызывал какие-либо заболевания и/или иные негативные эффекты, начиная с 1999 года тиомерсал исключен из большинства детских вакцин, в некоторых вакцинах, например АКДС отечественного производства он все еще присутствует, в иных – обнаруживается в следовых количествах. Но повторимся, нет ни каких научных доказательств того, что тиомерсал влечет какие-либо опасности жизни и здоровью ребенка.
Источник
Вакцины спасают жизни миллионам людей. По данным ВОЗ во всем мире умирает более 12 миллионов детей, 2/3 этих смертей вызваны болезнями, которые могли бы быть предотвращены при помощи вакцин.
Многие педиатры любят рассказывать страшные истории о том, что происходило в “допрививочную эру” или о несчастьях “антипрививочников”. На пятом курсе, цикле инфекционных болезней, нам рассказали историю, которая запомнилась мне навсегда. Дочь детского писателя Роальда Даля страдала от кори, когда ей было всего 7 лет. Казалось, Оливия уже выздоравливала, и он сидел на кровати, обучая ее делать животных из каркасной проволоки, и тут заметил, что ей трудно координировать движения пальцев. “С тобой все в порядке?”, — спросил он ее. “Я засыпаю”, — ответила она. Через час она потеряла сознание. Через двенадцать была мертва. Это произошло за год до того, как была произведена вакцина против кори, в 1962 году. В 1986 году Даль написал письмо для службы здравоохранения Великобритании, в надежде на то, что эта история сможет убедить родителей вакцинировать своих детей.
Но являются ли такие эмоциональные истории верным способом убедить родителей, которые опасаются вакцин? На самом деле, и врачам, и пациентам необходимо быть более терпимыми и открытыми к обсуждению вопросов вакцинопрофилактики. Верным способом убедить сомневающихся родителей будет все таки наличие фактов, подтверждающих положительное влияние вакцин на здоровье подрастающего поколения, а не эмоциональные истории о несчастьях тех, кто от них отказался.
Так почему же все таки нужно вакцинироваться?
Вакцина стимулирует организм к выработке антител (особых белков, появляющихся в ответ на введение вакцины) и обеспечивает защиту от болезни, воздействуя на иммунную систему в контролируемых масштабах.
Вся вакцинопрофилактика основана на феномене иммунологической памяти. К определенному возрасту наша иммунная система уже знакома со многими инфекциями и имеет «клетки памяти», которые готовы отреагировать на повторное получение антигена. Но, несмотря на их готовность проснуться, остаются веские причины для регулярной вакцинации или ревакцинации. Вот некоторые из них:
- Иногда вакцина не обеспечивает пожизненную защиту, так как иммунитет постепенно может исчезать (например, вакцина против дифтерии, столбняка и коклюша)
- Вирус или бактерии могут подвергаться изменениям с течением времени (например, вирус гриппа)
- С возрастом иммунная система может стать более восприимчивой к определенным болезням (например, к пневмококку)
Многие отказываются от вакцинации детей или забывают о повторной вакцинации во взрослом возрасте, и вот здесь стоит напомнить, что заболевание проще предупредить, чем лечить!
В этой статье я постараюсь развенчать основные мифы о вакцинах и вакцинации
Миф: У детей есть природный иммунитет, который может пострадать, если его «нагружать» многочисленными прививками
Факт: Напомню, что у ребенка нет врожденного иммунитета против опасных инфекций. В настоящее время вакцины содержат минимальное количество антигенов, но этого достаточно чтобы сформировать клеточную память, которая в определенный момент времени сможет ответить в полную силу. Наша иммунная система работает постоянно и ее невозможно перегрузить вакцинами, а вот пренебрежение ими причинит серьезный вред здоровью
Миф: Поствакцинальная реакция на АКДС опаснее, чем болезни, от которых она защищает
Факт: Когда говорят об осложнениях вакцинации, то подразумевают именно АКДС (коклюшно-дифтерийно-столбнячную вакцину). Наличие клеточного компонента клетки бактерии-возбудителя коклюша, иногда даёт побочные реакции, например сильное повышение температуры, беспокойство. Не так часто, как пишут об этом, не так это страшно, как об этом говорят, но тем не менее это есть. Естественно, при вакцинации нужен медицинский контроль. Дети с проблемами с иммунитетом могут получить осложнения и после полиомиелитной вакцины, и после коревой. По статистике частота встречаемости таких детей 1 на 550 тыс. Это большая редкость, и риски таких заболеваний не сопоставимы с быстро проходящими поствакцинальными реакциями.
Миф: Люди с аллергией, хроническими заболеваниями не должны прививаться, так как у них ослабленный иммунитет
Факт: Именно ослабленный иммунитет – виновник того, что инфекционные заболевания протекают намного тяжелее, чем у здоровых людей. Без предварительной подготовки, не имея специфического иммунитета, при встрече с настоящей инфекцией ослабленные основным заболеванием защитные механизмы человека могут не сработать. Так, коклюш или ветряная оспа могут сильно отягощать течение хронических недугов, иногда они становятся причиной смерти. При правильном подходе, под контролем врача прививки безопасны и эффективны, а кратковременные обострения основного заболевания проходят в течение нескольких дней.
Миф: Нельзя прививать детей с неврологическими заболеваниями
Факт: Можно и нужно. Дети с неврологическими заболеваниями должны прививаться по специальным схемам, допускается некоторое смещение графика прививок, рекомендованного Национальным календарем. При стабильных неврологических состояниях — вакцинация проводится по общему графику. В противном случае ребенок может подхватить какую-либо опасную инфекцию, что ухудшит течение неврологического заболевания.
Миф: Прививки вызывают развитие различных заболеваний
Факт: В истории вакцинации насчитывается немало примеров, когда прививки объявляли причиной развития самых разнообразных недугов. Например, нашумевшая публикация английского д-ра Уэйкфилда, о том, что комбинированные вакцины против кори, паротита и краснухи вызывают аутизм. Врач пришел к выводу, что у 12 из 170 наблюдавшихся у него детей причиной нарушения поведения и речи, характерных для аутизма, послужила прививка комбинированной корь-паротитной-краснушной вакциной, особенно ее коревой компонент. Эти наблюдения легли в основу одной единственной научной публикации, которая позднее была признана несостоятельной, а самого доктора уличили в подтасовке данных. Например, в публикации утверждалось, что признаки аутизма появлялись у детей спустя несколько дней после прививки. На самом деле, у некоторых эти признаки возникали через месяцы, у некоторых – появлялись до вакцинации, а у троих участников эксперимента в медицинских картах диагноз «аутизм» вообще не фигурировал.
Но сам по себе описанный факт требовал проверки. Даже один заболевший после вакцинации ребенок привёл бы к серьёзному пересмотру взглядов на использованный препарат, при подтверждении его связи с развитием аутизма. Однако, ни одна другая группа ученых, пытавшаяся повторить исследование Уэйкфилда, не подтвердила полученные им результаты. В 2012 году в обзоре крупнейшей независимой организации, занимающейся изучением эффективности различных медицинских технологий, Cochrane Collaboration, были объединены данные 64 крупных исследований с общим количеством участников более 14 миллионов человек (выборка Уэйкфилда ничтожна в сравнении с этой цифрой). Одним из выводов этой колоссальной работы было как раз отсутствие связи между прививкой от кори и аутизмом. В 2014 году был опубликован крупный метаанализ (это метод обобщения и обработки данных множества высококачественных исследований, практически исключающий ошибки в интерпретации результатов), объединивший результаты 10 исследований. В общей сложности были проанализированы данные по 1266327 детям, и авторы с уверенностью доказали, что никакой связи между вакцинацией и расстройствами аутистического спектра не существует.
Позднее выяснилось, что доктор Уэйкфилд был лично заинтересован в отказе от комбинированной вакцины, и, вероятно, умышленно выбирал пациентов с аутизмом в исследование, поскольку принимал участие в выпуске новой моновакцины от кори. Это одна из причин, почему в настоящее время после каждой научной публикации учёные обязаны раскрывать свою заинтересованность в результатах исследования. Действия Уэйкфилда были признаны противозаконными и нарушающими все правила проведения клинических испытаний, поэтому за этот проступок главный медицинский совет Великобритании лишил его права заниматься медицинской деятельностью навсегда.
Что же на самом деле может происходить после прививки? После вакцинации ребенок может:
- быть неспокойным;
- быть более сонным, чем обычно;
- иметь повышенную температуру тела (до 37,7°);
- испытывать боль в месте инъекции, которое может припухнуть и покраснеть.
Эти реакции являются нормальным поведением организма, сражающегося с «убитым» вирусом, и обычно проходят через 12 часов или на следующие сутки после укола. Сильные нежелательные реакции наблюдаются крайне редко и чаще связаны с уже имеющимся заболеванием, совпавшим с периодом проведения вакцинации, и именно поэтому перед любой прививкой обязательно проводится осмотр ребенка врачом-педиатром.
Миф: Вакцинация намного опаснее, чем признает официальная медицина. Количество осложнений после прививок замалчивается
Факт: Все случаи серьезных осложнений тщательно расследуются и фиксируются. Любой врач может добавить информацию о возникшем нежелательном явлении через сайт Федеральной службы по надзору в сфере здравоохранения. Каждое заявление подлежит статистическому учету, на основании которого принимается решение об изъятии партии той или иной вакцины. Практически все реакции на иммунобиологические препараты известны медицине, поэтому врачи могут оказать адекватную и оперативную помощь в случае появления поствакцинальных или нежелательных реакций.
Миф: К вакцинации существует множество противопоказаний
Факт: Абсолютных противопоказаний для постановки вакцины очень немного. Это иммунодефицитные состояния – первичные (редкие генетические заболевания, например синдром Вискотта-Олдрича) или вторичные (СПИД). Однако, даже при иммунодефиците противопоказано введение исключительно живых вакцин, тогда как введение инактивированных допускается), а также осложнения при введении предыдущей дозы этой же вакцины (реакция анафилактического шока, коллапс, судороги на фоне нормальной температуры тела).
Миф: Часто болеющих детей лучше не вакцинировать
Факт: Если ребенок часто страдает простудными заболеваниями его нужно вакцинировать обязательно. Более того, наличие у ребенка легкого заболевания (например насморка без температуры) не является противопоказанием к проведению плановой прививки. Постановку вакцины можно отложить на 2-4 недели при обострении инфекционного или хронического заболевания.
Миф: Перед вакцинацией необходимо сдать ряд анализов
Факт: Вообще, если на момент постановки вакцины ребенка ничего не беспокоит, то такие исследования как общий анализ крови, общий анализ мочи и кала – абсолютно не обязательны! Конечно, только врач-педиатр решает здоров или нет ребенок, но если накануне он спал как обычно, не температурил, играет как обычно и улыбается-никакая подготовка перед постановкой прививки не нужна.
Безопасны ли вакцины?
Как и любой лекарственный препарат, вакцина не обладает 100% безопасностью, но современные иммунобиологические препараты являются высокотехнологичными продуктами, которые перед попаданием в организм человека более двух лет проходят многочисленные исследования и тесты. И даже после того, как вакциной начинаются пользоваться медики, контролирующие органы здравоохранения продолжают следить за её качеством и безопасностью. Сбор и анализ информации о случаях побочных действий, о серьезных нежелательных реакциях, непредвиденных нежелательных реакциях и об особенностях взаимодействия лекарственных препаратов с другими лекарственными препаратами фиксируется Федеральной службой по надзору в сфере здравоохранения.
Необходимо отметить, что у вакцин самое большое соотношение польза/риск по сравнению с другими препаратами. Последствия от вызванных инфекциями заболеваний намного серьезнее нежелательных реакций после прививки. Вакцины – действительно безопасные препараты, прошедшие годы исследований, десятилетия практического применения. Они способны защищать нас от тяжелых заболеваний.
Сделать прививку вовремя – одна из важнейших обязанностей родителей, для этого и существует Национальный календарь профилактических прививок.
Источник:
- https://science.sciencemag.org/content/356/6336/370
- https://science.sciencemag.org/content/356/6336/364.full
- Brunson, E. K. (2013). The impact of social networks on parents’ vaccination decisions. Pediatrics, 131(5)
- Leask, J., Kinnersley, P., Jackson, C., Cheater, F., Bedford, H., & Rowles, G. (2012). Communicating with parents about vaccination: A framework for health professionals. BMC Pediatrics, 12, 154.
- Catherine C. McClure, Jessica R. Cataldi, Sean T. O’Leary, Vaccine Hesitancy: Where We Are and Where We Are Going, Clinical Therapeutics, 2017, 39, 8, 1550
- https://www.roszdravnadzor.ru
- Demicheli V, Rivetti A, Debalini MG, Di Pietrantonj C. Vaccines for measles, mumps and rubella in children. Cochrane Database of Systematic Reviews 2012, Issue 2. Art. No.: CD004407. DOI: 10.1002/14651858.CD004407.pub3.
- Taylor LE, Swerdfeger AL, Eslick GD. Vaccines are not associated with autism: an evidence-based meta-analysis of case-control and cohort studies. Vaccine. 2014 Jun 17;32(29):3623-9. doi: 10.1016/j.vaccine.2014.04.085.
- Казанцева А. В интернете кто-то неправ! Научные исследования спорных вопросов. Изд. АСТ, Corpus. 2016
Источник
Открытие метода вакцинации дало старт новой эре борьбы с болезнями.
В состав прививочного материала входят убитые или сильно ослабленные микроорганизмы либо их компоненты (части). Они служат своеобразным муляжом, обучающим иммунную систему давать правильный ответ инфекционным атакам. Вещества, входящие в состав вакцины (прививки), не способны вызвать полноценное заболевание, но могут дать возможность иммунитету запомнить характерные признаки микробов и при встрече с настоящим возбудителем быстро его определить и уничтожить.
Производство вакцин получило массовые масштабы в начале ХХ века, после того как фармацевты научились обезвреживать токсины бактерий. Процесс ослабления потенциальных возбудителей инфекций получил название аттенуации.
Сегодня медицина располагает более, чем 100 видами вакцин от десятков инфекций.
Препараты для иммунизации по основным характеристикам делятся на три основных класса.
- Живые вакцины. Защищают от полиомиелита, кори, краснухи, гриппа, эпидемического паротита, ветряной оспы, туберкулеза, ротавирусной инфекции. Основу препарата составляют ослабленные микроорганизмы — возбудители болезней. Их сил недостаточно для развития значительного недомогания у пациента, но хватает, чтобы выработать адекватный иммунный ответ.
- Инактивированные вакцины. Прививки против гриппа, брюшного тифа, клещевого энцефалита, бешенства, гепатита А, менингококковой инфекции и др. В составе мертвые (убитые) бактерии или их фрагменты.
- Анатоксины (токсоиды). Особым образом обработанные токсины бактерий. На их основе делают прививочный материал от коклюша, столбняка, дифтерии.
В последние годы появился еще один вид вакцин — молекулярные. Материалом для них становятся рекомбинантные белки или их фрагменты, синтезированные в лабораториях путем применения методов генной инженерии (рекомбининтная вакцина против вирусного гепатита В).
Схемы изготовления некоторых видов вакцин
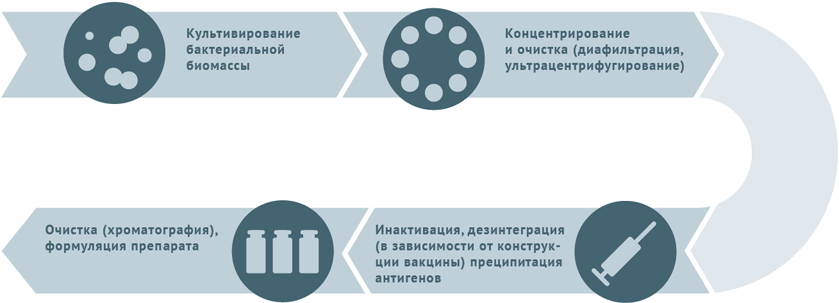
Живые бактериальные
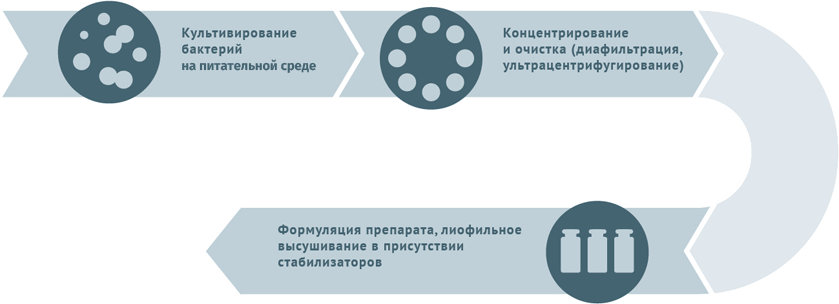
Схема подходит для вакцины БЦЖ, БЦЖ-М.
Живые противовирусные
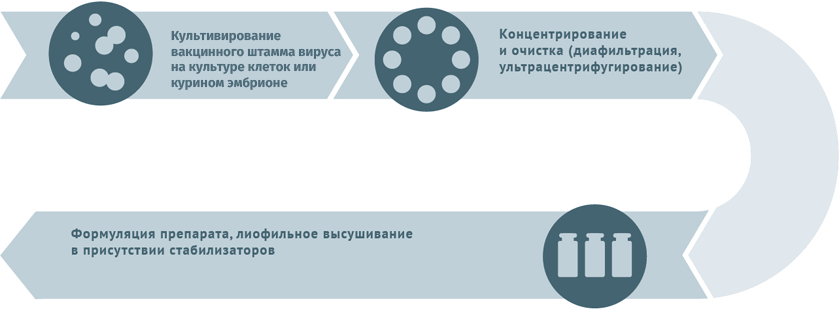
Схема подходит для производства вакцин от гриппа, ротавируса, герпеса I и II степеней, краснухи, ветряной оспы.
Субстратами для выращивания вирусных штаммов при производстве вакцин могут становиться:
- куриные эмбрионы;
- перепелиные эмбриональные фибробласты;
- первичные клеточные культуры (куриные эмбриональные фибробласты, клетки почек сирийских хомячков);
- перевиваемые клеточные культуры (MDCK, Vero, MRC-5, BHK, 293).
Первичный сырьевой материал очищают от клеточного дебриса в центрифугах и с помощью сложных фильтров.
Инактивированные антибактериальные вакцины

- Культивация и очистка штаммов бактерий.
- Инактивация биомассы.
- Для расщепленных вакцин клетки микробов дезинтегрируют и осаждают антигены с последующим их хроматографическим выделением.
- Для конъюгированных вакцин полученные при предыдущей обработке антигены (как правило, полисахаридные) сближают с белком-носителем (конъюгация).
Инактивированные противовирусные вакцины
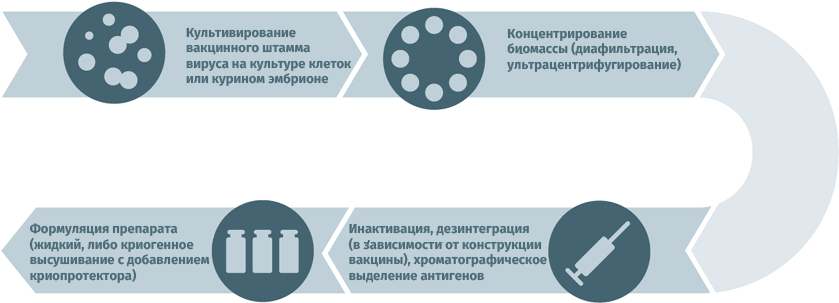
- Субстратами для выращивания вирусных штаммов при производстве вакцин могут становиться куриные эмбрионы, перепелиные эмбриональные фибробласты, первичные клеточные культуры (куриные эмбриональные фибробласты, клетки почек сирийских хомячков), перевиваемые клеточные культуры (MDCK, Vero, MRC-5, BHK, 293). Первичная очистка для удаления клеточного дебриса проводится методами ультрацентрифугирования и диафильтрации.
- Для инактивации используются ультрафиолет, формалин, бета-пропиолактон.
- В случае приготовления расщепленных или субъединичных вакцин полупродукт подвергают действию детергента с целью разрушить вирусные частицы, а затем выделяют специфические антигены тонкой хроматографией.
- Человеческий сывороточный альбумин применяется для стабилизации полученного вещества.
- Криопротекторы (в лиофилизатах): сахароза, поливинилпирролидон, желатин.
Схема подходит для производства прививочного материала против гепатита А, желтой лихорадки, бешенства, гриппа, полиомиелита, клещевого и японского энцефалитов.
Анатоксины
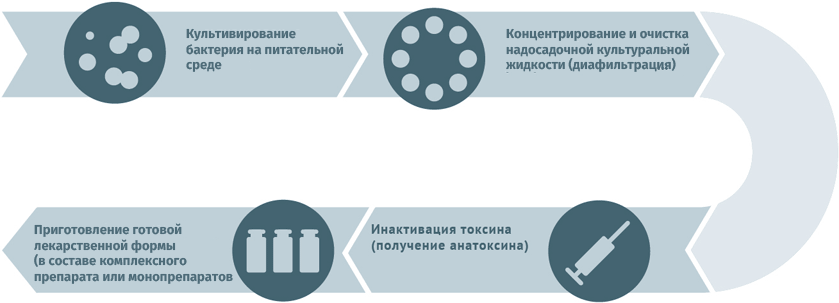
Для дезактивации вредного воздействия токсинов используют методы:
- химический (обработка спиртом, ацетоном или формальдегидом);
- физический (подогрев).
Схема подходит для производства вакцин против столбняка и дифтерии.
По данным Всемирной Организации Здравоохранения (ВОЗ), на долю инфекционных заболеваний приходится 25 % от общего количества смертей на планете ежегодно. То есть инфекции до сих пор остаются в списке главных причин, обрывающих жизнь человека.
Одним из факторов, способствующих распространению инфекционных и вирусных заболеваний, являются миграция потоков населения и туризм. Перемещение человеческих масс по планете влияет на уровень здоровья нации даже в таких высокоразвитых странах, как США, ОАЭ и государства Евросоюза.
По материалам: «Наука и жизнь» № 3, 2006, «Вакцины: от Дженнера и Пастера до наших дней», академик РАМН В. В. Зверев, директор НИИ вакцин и сывороток им. И. И. Мечникова РАМН.
Источник
