Качество и эффективность прививок
КРИТЕРИИ ОЦЕНКИ ЭФФЕКТИВНОСТИ ВАКЦИНАЦИИ
Н.И. Брико
Московская медицинская академия им. И.М. Сеченова
Сегодня является бесспорным тот факт, что вакцинопрофилактика это наиболее мощный метод борьбы с инфекционной патологией. Вместе с тем, вакцинация относится к числу мероприятий, требующих значительных материальных затрат, поскольку предусматривает охват прививками широкие слои населения. В связи с этим важно иметь правильное представление об эффективности иммунизации. Вакцинопрофилактика как мероприятие оценивается по 3 группам критериев: показатели документированной привитости (охват прививками), уровень иммунологической или клинической эффективности (efficacy) и эпидемиологическая или полевая эффективность (effectiveness). Показатели охвата прививками позволяют косвенно оценить возможное состояние популяционного иммунитета. Объективными критериями качества вакцинного препарата, а также состояния защищенности коллектива против того или иного инфекционного заболевания являются показатели иммунологической (клинической) и эпидемиологической (полевой) эффективности. Иммунологическая эффективность отвечает на вопрос «работает ли вакцина?», в то время как эпидемиологическая – «защищает ли прививка людей?» [3,5]. Иными словами, иммунологическая эффективность вакцины и эффективность иммунизации как профилактического мероприятия – разные понятия. Если под иммунологической эффективностью вакцины принято понимать способность препарата вызывать иммунный ответ у привитого, то эффективность иммунизации – различия в заболеваемости в группе привитых и непривитых лиц [1,2].
Сбор сведений о привитости осуществляется на уровне педиатрического участка по данным журналов профилактических прививок (ф.064-У), карт профилактических прививок (ф.063-у), истории развития ребенка (ф.112-у), сертификата о профилактических прививках (ф.156-у). Эта информация передается в территориальные центры Госсанэпиднадзора, последние анализируют ее по территориям и передают в соответствующие ведомства. Оценка привитости проводится на основании изучения величины охвата прививками лиц декретированного возраста в соответствии с действующим календарем профилактических прививок, введенным Приказом МЗ РФ №375 от 18.12.97. Нормативными показателями охвата прививками в возрастных группах детей до 3-х лет следует считать 95,0%, в старших возрастных группах – 97-98%. Опыт борьбы с оспой показал, что 80-90% охват прививками недостаточен для ликвидации инфекции. Оспу удалось ликвидировать лишь при охвате 99% населения прививками. Это обстоятельство важно учитывать при решении задачи ликвидации других инфекций.
Оценка иммунологической эффективности осуществляется выборочно среди различных групп населения и прицельно в индикаторных группах населения (получающих в соответствии с возрастом прививки), а также в группах риска (детские интернаты, дома ребенка и др.). Основные требования к иммунологическим исследованиям сводятся к следующему: 1) короткий промежуток времени, в течение которого исследуются все испытуемые сыворотки; 2) стандартность используемых диагностических препаратов; 3) высокая чувствительность иммунологического теста [2]. Выбор теста для оценки иммунологической эффективности вакцины зависит от характера иммунитета при данной инфекции. Например, для таких инфекций как столбняк, дифтерия, корь, паротит критерием эффективности вакцины является определение уровня циркулирующих специфических антител, а для туберкулеза, туляремии и бруцеллеза и др. – клеточные реакции (например, кожные реакции замедленной гиперчувствительности). К сожалению, для большинства инфекций, при которых основой защиты является клеточное звено иммунитета, уровни иммунных клеточных реакций не установлены.
Изучение иммунологической эффективности вакцин проводится путем сопоставления титров специфических антител в сыворотке крови привитых до и в разные сроки после иммунизации, а также путем сравнения этих результатов с определяемыми уровнями антител, полученными в те же сроки при обследовании лиц, которым вводили плацебо или препарат сравнения. Плацебо помещают в точно такие же ампулы или флаконы, в которых содержится изучаемая вакцина. Первые сыворотки собираются непосредственно перед вакцинацией, последующие – обычно через месяц после введения препарата. При однократной вакцинации одновременному исследованию подлежат парные сыворотки крови. При двукратной – тройные сыворотки и т.д. Очень важно, чтобы сыворотки, собранные в разные сроки, титровались одновременно. В случае хранения сывороток, взятых в более ранние сроки, может произойти снижение их активности, в результате чего показатели иммуногенности будут искусственно завышены. Сыворотки следует хранить в замороженном состоянии, причем замораживанию должны быть подвергнуты все образцы как ранее собранных сывороток, так и свежих. В этом случае если и наблюдается снижение активности сывороток, то данный факт имеет равное значение для сывороток, полученных в разные сроки.
Необходимость проведения подобных исследований определена неоднозначностью понятий «привит» и «защищен». Имеющийся опыт свидетельствует, что эти понятия далеко не всегда совпадают (рядом авторов это отмечено при дифтерии, кори и эпидемическом паротите). Иммунологическая активность вакцин может отражать ее профилактическую эффективность в том случае, если известен защитный уровень иммунологических показателей при данной инфекции. Защитный уровень антител устанавливается заранее на основании результатов опытов с однонаправленным препаратом. Для каждой инфекции определяется защитный титр антител (для кори, паротита и гриппа он равен 1:10, столбняка 1:20, дифтерии 1:40 в РПГА; для коклюша 0,03 МЕ/мл, гепатита В 0,01 МЕ/мл в иммуноферментной реакции и т.д.). Для инфекций, при которых не установлен защитный уровень антител, приходится проводить испытания профилактической эффективности вакцин по показателям заболеваемости данной инфекцией.
Наиболее объективную оценку иммунологической эффективности вакцин можно получить при вакцинации серонегативных к специфическим антигенам людей. Из таких лиц формируют опытную и контрольную группы. Оценку иммуногенности вакцинного препарата осуществляют на основе определения разницы в числе лиц имеющих антитела в этих двух группах. Коэффициент иммунологической эффективности определяют по следующей формуле:
КЭ = | a * 100 | – | б * 100 | % |
A | Б |
КЭ – коэффициент иммунологической эффективности;
А – число привитых испытуемым препаратом, у которых исследовали парные сыворотки крови;
Б – то же в контрольной группе лиц;
а – число привитых с возникшим иммунологическим сдвигом;
б – то же в контрольной группе.
Сформировать группы лиц, у которых не определялись бы антитела к широко распространенным возбудителям (грипп, гепатит А и др.) подчас бывает довольно сложно. В таких случаях нередко эффективность препаратов оценивают по нарастанию титров специфических антител до и после вакцинации как в основной, так и в контрольной группе. Иммунологические сдвиги, возникающие при вакцинации, оцениваются также по проценту сероконверсии. Вакцина считается высоко эффективной, если процент сероконверсии составляет 90% и выше. Кроме того, важное значение имеет длительность поствакцинального протективного иммунитета, которая после введения, например, вакцины против желтой лихорадки составляет 10-15 лет, брюшного тифа (вакцины Вианвак и Тифим Ви) – 3 года, гепатита В не менее 7-10 лет. Опубликованы результаты исследований о сохранении антител к вирусу краснухи от 9 до 21 г. после прививки, причем серонегативность обнаруживалась только у 1% привитых вакциной Рудивакс [7].
Для оценки и слежения за уровнем популяционного иммунитета проводится плановый серологический (иммунологический) контроль. Он позволяет выявить группы людей, наиболее подверженных риску заболевания, оценить степень защищенности лиц, привитых с нарушением схемы иммунизации или не имеющих документов о вакцинации, дать оценку и составить прогноз изменения эпидемиологической ситуации на конкретной территории. Отбор лиц для обследования в целях изучения иммуноструктуры проводится на основе кластерной выборки, рекомендованной ВОЗ. Экстренный серологический контроль проводится в очагах инфекционных заболеваний с целью выявления неиммунных лиц, которые контактировали с источником инфекции и подлежат срочной активной или пассивной иммунизации. Он также показан для лиц с неясным прививочным анамнезом, при оценке вакцинального процесса у детей из групп риска, привитых щадящими методами, а также при развитии поствакцинальных осложнений. Результат оценки иммунологической (клинической) эффективности вакцин может дать представление, является ли вакцина иммуногенной и защищает ли она тех, кто привит. В то же время исследования относительной иммуногенности не могут дать ответ, какая из схем вакцинации обеспечивает лучшую защиту, и результаты испытаний клинической эффективности будут трудны для экстраполирования на условия рутинного применения вакцины в популяции. Таким образом, хотя исследования иммунологической эффективности вакцин необходимы, они часто не могут дать четкий ответ о выгоде, связанной с вакцинацией.
Для оценки эпидемиологической эффективности используются как «когортные» исследования, так и метод «случай-контроль». Сроки наблюдения в контролируемом эпидемиологическом опыте должны быть достаточными для определения длительности иммунитета, формирующегося у привитых изучаемой вакциной. При наличии соответствующей документации защитный эффект вакцинации может быть оценен и ретроспективно, т.е. на основе уже имеющейся информации о заболеваемости привитых и непривитых лиц. Метод «случай-контроль» используется при оценке эффективности вакцинации в группах лиц (на определенных территориях), где зарегистрированы случаи соответствующих заболеваний. Каждый случай (или выборка) заболеваний сравнивается индивидуально по признаку вакцинации с соответствующими случаями незаболевания у лиц идентичных по возрасту, полу, условиям проживания и т.д.
Среди исследований эпидемиологической (полевой) эффективности ретроспективный вид анализа наиболее распространен. Один из простых подходов, разработанных в середине 1980-х является скрининговый метод, широко применяющийся в оценочных программах вакцинации не только в развивающихся, но и в развитых странах. Скрининг-исследование требует только два типа данных контроля относительно каждой популяции: соотношение прошедших вакцинацию (PPV) и соотношение пациентов, которые были привиты, но заболели (PCV). Эффективность вакцинации рассчитывается с использованием алгебраического производного классического уравнения VE = 1 – относительный риск (5). Была разработана простая номограмма, позволяющая скрининг-исследованию быть легко применимым. Скрининг имеет два важных ограничения: для того, чтобы исследование было точным, частично привитые пациенты должны быть исключены из опыта, помимо этого большие погрешности могут иметь место всякий раз, когда PPV или PCV очень низки или очень высоки. Тем не менее, метод очень полезен, потому что, подобно всем скрининг-исследованиям, он показывает, являются ли клиническая (иммунологическая) и эпидемиологическая (полевая) эффективность вакцинации приемлемыми или требуют дальнейшего изучения.
В условиях плановой вакцинации применяют обычные эпидемиологические исследования, детально описанные Оренштейном и соавт. [6]. Исследования эпидемиологической (полевой) эффективности прививки прямо отвечают на вопрос, «защищает ли прививка людей?». Оценка эпидемиологической эффективности предусматривает сбор информации об уровне заболеваемости, проявлениях эпидемического процесса во времени, в пространстве и среди различных групп населения. Основными критериями оценки эффекта массовой иммунизации служат не только показатели заболеваемости, но и смертности, изменения в характере очаговости, сезонности и цикличности, возрастной структуре болеющих, а также клинического течения соответствующего инфекционного заболевания. Эти критерии учитываются за достаточно длительный период времени до и после проведения прививок. Предусматривается определение индекса эффективности, коэффициента (показателя) защищенности, коэффициента тяжести клинического течения болезни.
Коэффициент защищенности (Е) определяется по формуле
a – заболеваемость среди лиц, получивших препарат;
б – заболеваемость среди лиц, не получивших препарат.
По показателю защищенности можно определить, каков удельный вес людей из числа получающих вакцинный препарат защищенных от заболевания. Показатель защищенности может с известной долей достоверности выводиться из показателя непосредственного риска, определяемого в когортном эпидемиологическом исследовании.
Индекс эффективности вакцинации равен показателю относительного риска.
После вычисления коэффициентов эпидемиологической эффективности того или иного вакцинного препарата следует убедиться, что разница в заболеваемости является закономерной. Для этого следует провести соответствующую статистическую обработку полученного материала. Принято считать, что разница в показателях не является случайной, если уровень значимости p<0,05, т.е. когда вероятность отсутствия разницы в заболеваемости двух наблюдаемых групп не превышает 5%. Для более точной оценки коэффициента эпидемиологической эффективности того или иного препарата следует определить его доверительные границы. При этом коэффициент эпидемиологической эффективности не может быть меньше нижней доверительной границы. Это позволяет утверждать, что при повторных испытаниях данного препарата будут получены аналогичные результаты.
ЛИТЕРАТУРА:
- Медуницын Н.В. «Вакцинология», М. «Триада-Х», 1999, с. 204-211
- Сумароков А.А., Салмин Л.В. «Прививочное дело», М. «Москва», 1983, с. 196
- Флетчер Р, Флетчер С., Э. Вагнер «Клиническая эпидемиология (основы доказательной медицины)., из-во Медиа Сфера, М. 1998, с.345
- Giesecke Johan, Modern Infectious Disease Epidemiology, London. Sydney. Auckland, 1994, p.220-234
- Fedson David S. Measuring protection: efficacy vs effectiveness . Pasteur Merieux MSD Lyon, France, internal publication;
- Orenstein W.et al.Bul.WHO, 1985; 63; 1055-1068
- Plotkin S.A., Orenstein W.A. «Вакцина против краснухи. Опыт применения в мире», Вакцинация, 1999, №1, с.6-7
Источник
Вакцинация относится к числу мероприятий, требующих значительных материальных затрат, поскольку предусматривает охват прививками широких слоев населения. В связи с этим важно иметь правильное представление об ее эффективности. На сегодняшний день в арсенале практической медицины имеется большой перечень вакцинных препаратов, их число увеличивается с каждым годом.
Вакцинация относится к числу мероприятий, требующих значительных материальных затрат, поскольку предусматривает охват прививками широких слоев населения. В связи с этим важно иметь правильное представление об ее эффективности. На сегодняшний день в арсенале практической медицины имеется большой перечень вакцинных препаратов, их число увеличивается с каждым годом.
 Вакцинация относится к числу мероприятий, требующих значительных материальных затрат, поскольку предусматривает охват прививками широких слоев населения. В очередном материале традиционной рубрики «СПЕЦПРОЕКТ «МВ»: ВАКЦИНОПРОФИЛКТИКА» заведующий кафедрой эпидемиологии и доказательной медицины Первого МГМУ им. И.М. Сеченова, главный внештатный специалист эпидемиолог Минздрава России, академик Николай Брико описывает подходы к оценке эффективности применения тех или иных вакцин.
Вакцинация относится к числу мероприятий, требующих значительных материальных затрат, поскольку предусматривает охват прививками широких слоев населения. В очередном материале традиционной рубрики «СПЕЦПРОЕКТ «МВ»: ВАКЦИНОПРОФИЛКТИКА» заведующий кафедрой эпидемиологии и доказательной медицины Первого МГМУ им. И.М. Сеченова, главный внештатный специалист эпидемиолог Минздрава России, академик Николай Брико описывает подходы к оценке эффективности применения тех или иных вакцин.
Три критерия
Выбор вакцины для тех или иных целей должен осуществляться на основе критериев доказательной медицины, включая доказанную эпидемиологическую эффективность и безопасность применения, продолжительность периода применения и количество примененных доз, а также экономичность.
Состояние вакцинопрофилактики оценивается по трем группам критериев: документированной привитости (охват прививками), клинической (иммунологической) эффективности (efficacy) и данным эпидемиологической или полевой эффективности (effectiveness). Показатели охвата прививками позволяют косвенно оценить возможное состояние популяционного иммунитета или популяционной защиты. Объективными критериями качества вакцинного препарата, а также состояния защищенности коллектива против того или иного инфекционного заболевания являются показатели иммунологической (клинической) и эпидемиологической (полевой) эффективности. Если под иммунологической эффективностью вакцины принято понимать способность препарата вызывать выработку иммунитета у привитого, то эффективность иммунизации представляет собой различие в заболеваемости в группе привитых и непривитых лиц, а также снижение риска инфицирования у непривитых.
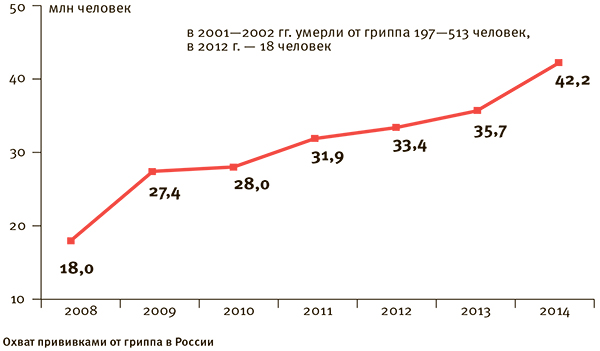
Документированный охват иммунопрофилактикой против инфекции, предусмотренной календарем прививок (туберкулез, гепатит А, дифтерия, столбняк, коклюш, полиомиелит, корь, эпидемический паротит, краснуха, гепатит В, грипп), оценивается в различных возрастных группах по следующим показателям: охвату прививками, привитости (соответствие рекомендованным схемам иммунизации) и своевременности вакцинации. Нормативные показатели для оценки полноты охвата прививками постоянно повышаются, но, как правило, охват прививками не должен быть ниже 95% для детей до 3-х лет и 97—98% в более старших возрастных группах. Низкий показатель охвата прививками детей до 1 года связан с тем, что при расчетах учитываются также дети, родившиеся во второй половине года и не достигшие возраста начала прививок (3 мес.).
Опыт борьбы с различными инфекционными болезнями показал, что охват прививками на уровне 80—90% недостаточен для эффективного управления инфекцией и может привести к вспышкам и эпидемиям, а для ликвидации инфекции (на примере натуральной оспы) потребовался охват прививками на уровне 99%.
Однако оценка качества иммунопрофилактики только по документации не всегда объективна. Существуют лица, которые в силу индивидуальных особенностей организма не способны к выработке полноценного иммунного ответа на качественно проведенную вакцинацию, их удельный вес среди населения может достигать 5—15%. У части людей отмечается повышенный уровень антител. Отсутствие полноценного иммунного ответа при проведенной вакцинации возможно вследствие введения некачественного препарата, выбора неправильной тактики вакцинации и др. К сожалению, имеет место и оформление документов без проведения вакцинации. Поэтому оценка «документированной» привитости населения является обязательным, но не единственным методом контроля качества иммунопрофилактики.
В поисках истины
Истинное состояние иммунитета населения при иммунопрофилактике определяется по результатам планового иммунологического (серологического) мониторинга. Плановым иммунологическим мониторингом охвачены: различные возрастные группы населения; контингенты эпидемиологического риска; индикаторные группы для оценки иммунопрофилактики.
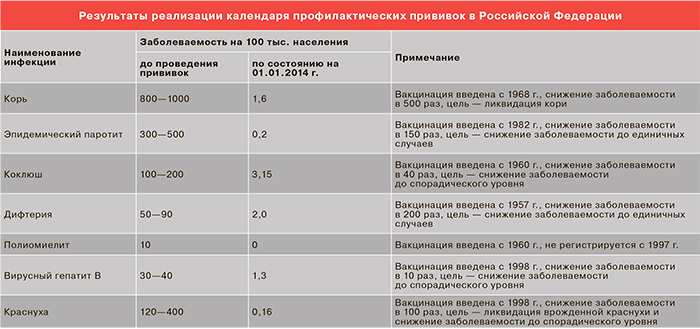
Серологические исследования по определению напряженности иммунитета при оценке качества иммунопрофилактики являются многоцелевыми и предусматривают одновременное определение в сыворотке крови антител к дифтерии, столбняку, коклюшу, кори, эпидемическому паротиту и др. в определенных индикаторных группах:
- Дети 3—4 лет (посещающие ДОУ), получившие полный комплекс профилактических прививок против дифтерии, коклюша, столбняка, полиомиелита, гепатита В, кори, эпидемического паротита, краснухи (за 6—12 мес. до обследования).
- Дети 9—10 лет (школьники младших классов), получившие ревакцинацию против кори, эпидемического паротита, краснухи, 3 ревакцинации против полиомиелита и 2 ревакцинации против дифтерии и столбняка за 6—12 мес. до обследования.
- Лица 15—17 лет (учащиеся школ, средних специальных учебных заведений), получившие прививку против дифтерии, столбняка за 6—12 мес. до обследования.
- Лица в возрасте 23—25 лет (доноры, студенты вузов) и другие возрастные группы взрослых, привитые против дифтерии и столбняка.
Для многих инфекций, при которых формируется гуморальный иммунитет, определен защитный титр антител, обеспечивающий устойчивость к заражению у привитых. Термин «защитный титр» является относительным — чаще всего защитные титры устанавливаются путем статистического анализа иммунного ответа в группах и могут не отражать вероятность индивидуальной защиты. Поэтому титры ниже защитного могут играть существенную роль в противоинфекционной резистентности, но защитные титры антител не являются абсолютной гарантией защиты.
Эпидемиологическая эффективность
Оценка эпидемиологической эффективности предусматривает сбор информации об уровне заболеваемости, проявлениях эпидемического процесса во времени, пространстве и среди различных групп населения. Кроме того, проводится сопоставление заболеваемости на территории, где иммунизацию проводили, и на территории, где иммунизацию не проводили, при условии одинакового уровня заболеваемости на этих территориях в течение нескольких предыдущих лет. Основными критериями оценки эффекта массовой иммунизации служат не только показатели заболеваемости, но и смертности, изменения в характере очаговости, сезонности и цикличности, возрастной структуры болеющих, а также клинического течения соответствующей вакцине инфекционной болезни, которые учтены за достаточно длительный период времени до и после проведения прививок. Предусматривается определение индекса эффективности, коэффициента (показателя) защищенности, коэффициента тяжести клинического течения болезни.
Принято разграничивать потенциальную эпидемиологическую эффективность и фактическую эффективность мероприятия. Применительно к иммунопрофилактике потенциальная эпидемиологическая эффективность — это максимально достижимая возможность предупреждения и снижения заболеваемости при осуществлении вакцинопрофилактики по данной схеме данным препаратом. Потенциальная эффективность иммунопрофилактики тождественна понятию «профилактическая эффективность вакцины».
Фактическая эпидемиологическая эффективность вакцинопрофилактики определяется как реально достигнутое снижение и предупреждение заболеваемости в результате проведения вакцинопрофилактики по данной схеме данным препаратом.
Оценка потенциальной эпидемиологической эффективности вакцинопрофилактики определенной вакциной проводится в рамках работ по регистрации новой вакцины по специальной утвержденной программе и только в условиях специально организованного контролируемого полевого эпидемиологического эксперимента.

Потенциальная эффективность вакцинопрофилактики оценивается по двум основным показателям: индексу эффективности и коэффициенту эффективности (показателю защищенности). Коэффициент эффективности — наиболее предпочтительный показатель, поскольку показывает только эффект вакцинации без влияния других профилактических факторов, которые могут иметь место в контрольной и опытной группах.
Уже после регистрации новой вакцины в период ее массового применения оценивается фактическая эпидемиологическая эффективность вакцинопрофилактики. Этот постоянно проводимый анализ при осуществлении эпидемиологического надзора за инфекцией является компонентом оперативного и ретроспективного эпидемиологических анализов.
Фактическая эпидемиологическая эффективность вакцинопрофилактики оценивается в ходе неконтролируемого эпидемиологического эксперимента.
Потенциальная эпидемиологическая эффективность вакцинации зависит прежде всего от иммуногенности вакцины, а также от выбора тактики вакцинации и схемы прививок.
Фактическая эпидемиологическая эффективность, оцениваемая в условиях реального практического здравоохранения при массовой вакцинопрофилактике, как правило, ниже потенциальной эффективности, испытанной при оптимальной организации. Фактическая эффективность во многом определяется и качеством применяемого препарата, и качеством организации и проведения профилактических мероприятий. Чем больше различия между потенциальной и фактической эффективностью, тем больше причин усомниться в качестве средства и мероприятия и усилить контроль за вакцинопрофилактикой. Однако различия в эффективности могут быть обусловлены и другими причинами, например, изменением эпидемической обстановки, эволюцией эпидемического процесса инфекции, требующими изменения схемы и тактики вакцинации.
Экономическая эффективность
Иммунопрофилактика — весьма затратное мероприятие, требующее значительных государственных материальных ресурсов. Особенно тяжким бременем эти затраты ложатся на плечи стран с ограниченными материальными ресурсами, что и является основной причиной недостаточного охвата вакцинацией населения и требует дополнительной помощи со стороны развитых стран и неправительственных организаций. Однако ущерб от заболеваний людей болезнями, которые могут быть предотвращены иммунизацией, в десятки раз выше, что и определяет высокую экономическую эффективность вакцинопрофилактики. Примером является кампания по ликвидации натуральной оспы, на которую было затрачено 313 млн долларов США, а величина предотвращенного ущерба ежегодно составляет 1—2 млрд долларов США.
Для оценки экономической эффективности вакцинопрофилактики вычисляется критерий выгоды (прибыли): отношение затрат на вакцинацию к предотвращенным затратам, т.е. связанным с последствиями заболеваний невакцинированных людей (лечением, потерей трудоспособности, инвалидизацией, смертью). Может также определяться стоимость снижения затрат, денежное соотношение выгоды/затраты. Экономические затраты на вакцинопрофилактику существенно варьируют в зависимости от применяемого препарата, схемы вакцинации, подлежащих контингентов, тактики вакцинации в целом и других. Соответственно оценка экономической эффективности иммунопрофилактики чрезвычайно важна для определения оптимальных с точки зрения соотношения выгода/затраты параметров вакцинации. Например, более экономична тривакцина против кори, эпидемического паротита и краснухи — соотношение равно 14,1 доллара на 1 затраченный на вакцинацию доллар, при применении моновакцин это соотношение составит 6,7 доллара (моновакцина против паротита), 7,7 (вакцина против краснухи) и до 11,9 доллара (вакцина против кори) на 1 доллар. Иммунопрофилактика коклюша и ХИБ-инфекции приносит прибыль 2,1—3,1 и 3,8 доллара США соответственно.
Социальная эффективность
Социальную эффективность вакцинопрофилактики считают по степени снижения социальной значимости болезни в результате проведения вакцинопрофилактики. Социальная значимость инфекционного заболевания определяется как совокупность отрицательных сдвигов в состоянии здоровья населения, общественной жизни и народного хозяйства вследствие распространения этого заболевания. Социальная эффективность вакцинопрофилактики оценивается по влиянию на смертность населения и рождаемость, инвалидизацию населения, улучшение здоровья, продление жизни и другие показатели.
Подробности
Своевременность прививок
Это понятие подразумевает долю лиц, получивших определенное число доз вакцины до достижения декретированного возраста среди всех лиц декретированного возраста, и отражает своевременность проведения вакцинации в соответствии со сроками, установленными календарем прививок.
Декретированным возрастом считается:
- новорожденные (30 дней) — вакцинация против туберкулеза;
- 12 мес. — вакцинация против дифтерии, коклюша, полиомиелита, вирусного гепатита В;
- 24 мес. — первая ревакцинация против дифтерии, полиомиелита, ревакцинация против коклюша, вакцинация против кори, эпидемического паротита, краснухи;
- 36 мес. — вторая ревакцинация против полиомиелита.
Общие положения дизайна полевого эпидемиологического эксперимента для оценки потенциальной эпидемиологической эффективности вакцины:
- Члены групп должны быть равнозначны по всем характеристикам, кроме подверженности вакцинации.
- Опытная группа получает испытуемую вакцину, а контрольная — плацебо («наполнитель» вакцины без антигена) или вместо плацебо вводят препарат сравнения. Требуется идентичность схемы иммунизации, дозировки и места введения испытуемой вакцины и препарата сравнения.
- Опытная и контрольная группы формируются на основе индивидуальной или групповой выборки. Если единицей выборки принимается один человек, тогда все лица должны принадлежать к одному коллективу. Такая выборка «через одного» создает в коллективе 50%-ную иммунную прослойку, что влияет на распространение инфекции в контрольной группе и искусственно занижает эпидемиологическую эффективность вакцинации. Поэтому чаще осуществляется групповая выборка (например, группы в детских дошкольных образовательных учреждениях), особенно при широко распространенных инфекциях и одинаковой интенсивности эпидемического процесса инфекции в разных группах.
- Репрезентативная численность групп определяется расчетным путем исходя из ожидаемой минимальной заболеваемости ожидаемой инфекцией и минимального индекса эффективности, принятого как существенный для данной вакцины.
- Распределение на опытную и контрольную группы осуществляется случайно-выборочным методом (рандомизация), поэтому эксперимент носит название «рандомизированный».
- Участники эксперимента находятся в обычных условиях жизни («полевых» условиях).
- Эксперимент является двойным слепым, то есть ни исследователь, ни непосредственные исполнители, ни тем более прививаемый не знают, получают ли они исследуемую вакцину, или плацебо, или препарат сравнения.
- Сроки наблюдения для оценки заболеваемости в опытной и контрольной группах выбираются с учетом сезонного подъема данного заболевания, в основном не меньше 10—12 мес.
- Необходим качественный и полный сбор данных о случаях заболеваний в группах. Учитываются все случаи инфекции независимо от клинических проявлений, в т.ч. со стертыми и иннапарантными формами инфекций, для чего должна быть организована качественная диагностика.
Цифры и Факты

Николай БРИКО, заведующий кафедрой эпидемиологии и доказательной медицины Первого МГМУ им. И.М. Сеченова, главный внештатный специалист эпидемиолог Минздрава России, академик РАН
Источник
