Какие могут быть противопоказания для прививки в 3 месяца
Прививки — реальный и высокоэффективный способ профилактики инфекционных болезней, но способ, сопряженный с определенным риском. Следует знать, что и переносимость ребенком прививки, и риск побочных реакций и осложнений от вакцины определяются совокупностью множества факторов. Главнейшую роль в том, насколько успешной и легко переносимой будет вакцинация, играет то, насколько правильно ребенок подготовлен к процедуре, и сама правильная организация процедуры. Эти факторы оказывают куда большее влияние на конечный результат, чем качество самого вакцинного препарата – современные вакцины качественны и безопасны.
Именно поэтому родителям следует знать и пытаться практически реализовывать некий алгоритм реальных действий, позволяющий значительно уменьшить риск поствакцинальных осложнений и побочных реакций.
Первое, что должны знать родители: по каким медицинским показаниям нельзя проводить прививки.
Перечень медицинских противопоказаний к проведению профилактических прививок
| Вакцина | Противопоказания |
| Все вакцины | Сильная реакция (температура выше 40С, отек на месте инъекции диаметром более 8 см) или серьезные осложнения на предыдущее введение вакцины |
| Все живые вакцины | Иммунодефицитное состояние, иммуносупрессия, злокачественные болезни, беременность |
| БЦЖ-М, БЦЖ | Вес ребенка при рождении менее 2 кг., наличие келоидного рубца |
| АКДС | Прогрессирующие заболевания нервной системы, наличие афебрильных судорог в анамнезе |
| Живые вакцины против кори, паротита, краснухи, комбинированные ди-вакцины (корь-паротит) и три- вакцины (корь-краснуха-паротит) | Тяжелые формы аллергических реакций на аминогликозиды. Для коревой фи паротитной вакцин (особенно зарубежных – которые готовят на куриных эмбрионах) – анафилактическая реакция на белок куриного яйца |
| Вакцина против гепатита В | Аллергическая реакция на пекарские дрожжи |
| Вакцины против гриппа | Тяжелые аллергические реакции на белок куриного яйца |
При наличии данных противопоказаний лечащий врач подбирает возможные альтернативные вакцины (при наличии) или дает временный или постоянный отвод от некоторых из прививок.
Временный отвод получают пациенты, у которых на данный момент врач диагностирует инфекционные и неинфекционные заболевания, обострения хронических заболеваний. При этом плановые прививки можно проводить через 2-4 недели после выздоровления, в период выздоровления или ослабления хронического заболевания. При нетяжелых ОРВИ, острых кишечных и других заболеваниях прививки проводятся сразу после нормализации температуры и стула.
Вместе с тем следует обратить внимание и на противопоказания по отдельным видам вакцин:
Противопоказания по отдельным видам вакцин:
Туберкулез
БЦЖ (против туберкулеза)
- Противопоказания к вакцинации: недоношенность (масса тела при рождении менее 2500 г); острые заболевания (вакцинация откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний): внутриутробная инфекция, гнойно-септические заболевания, гемолитическая болезнь новорожденных среднетяжелой и тяжелой формы, тяжелые поражения нервной системы с выраженной неврологической симптоматикой, генерализованные кожные поражения; первичный иммунодефицит; злокачественные новообразования, одновременный прием иммунодепрессантов, лучевая терапия (вакцинацию проводят через 6 мес. после окончания лечения); генерализованный туберкулез у других детей в семье, ВИЧ-инфекция у матери.
- Противопоказания к ревакцинации: острые (инфекционные и неинфекционные) заболевания, обострение хронических заболеваний, в том числе аллергических (ревакцинацию проводят через 1 месяц после выздоровления или наступления ремиссии), иммунодефицит, злокачественные заболевания крови и новообразования, одновременный прием иммунодепрессантов и лучевая терапия (ревакцинацию проводят не ранее, чем через 6 мес. после окончания лечения), туберкулез (в том числе в анамнезе и лица, инфицированные микобактериями), положительная и сомнительная реакция Манту с 2 ТЕ ППД-Л, осложненные реакции на предыдущее введение вакцины (в том числе келоидный рубец, лимфаденит), контакт с инфекционными больными в семье, детском учреждении (ревакцинацию проводят по окончании срока карантина или максимального срока инкубационного периода для данного заболевания).
БЦЖ-М (против туберкулеза)
- Недоношенность (масса тела при рождении менее 2000 г); острые заболевания (вакцинация откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний): внутриутробная инфекция, гнойно-септические заболевания, гемолитическая болезнь новорожденных среднетяжелой и тяжелой формы, тяжелые поражения нервной системы с выраженной неврологической симптоматикой, генерализованные кожные поражения; первичный иммунодефицит, злокачественные новообразования; одновременный прием иммунодепрессантов, лучевая терапия (вакцинацию проводят не ранее чем через 6 мес. после окончания лечения); генерализованный туберкулез у других детей в семье; ВИЧ-инфекция у матери.
Более детально изучить эффективность вакцинации против туберкулеза, возможные побочные реакции и риск поствакцинальных осложнений можно здесь
Дифтерия, столбняк, коклюш
АКДС (комбинированные вакцины против дифтерии, столбняка и коклюша):
- прогрессирующие заболевания нервной системы;
- афебрильные судороги в анамнезе;
- развитие на предшествующее введение АКДС-вакцины сильной реакции (повышение температуры выше 40 С, в месте введения вакцины – отек и гиперемия свыше 8 см в диаметре);
- дети с противопоказаниями к применению АКДС-вакцины могут быть привиты АДС-анатоксином в соответствии с инструкцией по его применению;
- если ребенок привит двукратно, курс вакцинации против дифтерии и столбняка считают законченным, если ребенок получил одну прививку, вакцинация может быть продолжена АДС-М-анатоксином, который вводят однократно, не ранее чем через три месяца;
- в обоих случаях первую ревакцинацию проводят АДС-М-анатоксином через 9-12 месяцев после последней прививки. Если осложнение развилось после третьей вакцинации АКДС-вакциной, первую ревакцинацию проводят АДС-М-анатоксином через 12-18 месяцев. Последующие ревакцинации проводят в 7, 14 и каждые последующие 10 лет АДС-М-анатоксином.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
Полиомиелит
ОПВ (против полиомиелита):
- неврологические расстройства, сопровождавшие предыдущую вакцинацию полиомиелитной вакциной;
- иммунодефицитное состояние (первичное), злокачественные новообразования, иммуносупрессия (прививки проводят не ранее чем через 6 месяцев после окончания курса терапии);
- плановая вакцинация откладывается до окончания острых проявлений заболевания и обострения хронических заболеваний. При нетяжелых ОРВИ, острых кишечных заболеваниях и др. прививки проводятся сразу же после нормализации температуры;
Применение ОПВ возможно только у здоровых детей. Перед вакцинацией врач осматривает пациента на предмет инфекционных и обострения хронических заболеваний.
ИПВ (против полиомиелита):
- заболевания, сопровождающиеся повышением температуры тела, острые проявления инфекционного заболевания или обострение хронического заболевания. В этих случаях вакцинацию следует отложить до выздоровления;
- гиперчувствительность к стрептомицину, неомицину и полимиксину В;
- реакция на предшествующее введение вакцины.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
Гемофильная инфекция
ХИБ (против гемофильной инфекции):
- острые заболевания;
- обострение хронических заболеваний;
- аллергия к ингредиентам вакцины, особенно к столбнячному анатоксину;
- аллергическая реакция на предшествующее введение вакцины для профилактики инфекции, вызываемой Haemophilus influenzae типа b (ХИБ-инфекции).
Прививки проводят через 2-4 недели после выздоровления (ремиссии). При нетяжелых формах респираторной и кишечной инфекции вакцинацию возможно проводить сразу же после нормализации температуры.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
Корь и паротит
Вакцины против кори и паротита:
- гиперчувствительность (в т.ч. к аминогликозидам, белку перепелиного яйца);
- выраженная реакция или осложнения на предыдущую дозу;
- первичные иммунодефицитные состояния, злокачественные болезни крови, новообразования;
- беременность.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
Краснуха
- иммунодефицитные состояния, злокачественные заболевания крови и новообразования, сильная реакция на предыдущее введение, острое инфекционное заболевание или обострение хронического заболевания;
- после введения иммуноглобулинов вакцинация проводится через 3 месяца.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
Гепатит В
- повышенная чувствительность к дрожжам и другим компонентам вакцины;
- сильная реакция (температура выше 40 С, отек, гиперемия > 8 см в диаметре в месте введения) или осложнение (обострения хронических заболеваний) на предшествовавшее введение препарата. Плановая вакцинация откладывается до окончания острых проявлений заболевания или обострения хронических заболеваний. При нетяжелых ОРВИ, острых кишечных и других заболеваниях прививки можно проводить после нормализации температуры.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
Пневмококковая инфекция
Пневмококковые конъюгированные вакцины:
- повышенная чувствительность на предшествующее введение вакцины (в том числе, анафилактический шок, тяжелые генерализованные аллергические реакции);
- повышенная чувствительность к дифтерийному анатоксину и/или вспомогательным веществам;
- острые инфекционные или неинфекционные заболевания, обострения хронических заболеваний. Вакцинацию проводят после выздоровления или в период ремиссии.
Пневмококковые полисахаридные вакцины:
- выраженная реакция на предыдущее введение вакцины;
- вакцинация ППВ23 менее чем за 3 года до предполагаемой вакцинации ППВ23.
Более детально изучить эффективность вакцинации, возможные побочные реакции и риск поствакцинальных осложнений можно здесь.
Источник
От каких инфекций прививают детей до года?
После рождения младенец сталкивается с бактериями и вирусами, которые могут проникнуть в организм при дыхании, питании, познании окружающего мира и даже в момент родов. Некоторые болезнетворные микроорганизмы способны вызвать тяжелые заболевания с высокими рисками инвалидности и смерти. Поэтому уже на первом году жизни в большинстве стран мира дети получают защиту от опасных инфекций с помощью вакцин.
В России, согласно Национальному календарю профилактических прививок, на первом году жизни ребенок получает вакцины от таких инфекций:
- Гепатит B. Это вирусное заболевание, которое поражает печень. У детей до года гепатит B в 80–90% случаев переходит в хроническую форму и в последующем приводит к циррозу печени и раку. Передача вируса ребенку возможна через плаценту и в родах через кровь, а также с грудным молоком, при повреждении кожи и слизистых, медицинских вмешательствах, переливании крови. Противники вакцинации могут утверждать, что эта прививка детям до года не нужна, ведь большинство беременных проходит обследование на гепатит В и при отсутствии инфицирования матери передача вируса новорожденному невозможна. На самом деле будущая мама может заразиться гепатитом B незадолго до родов (например, половым путем, после посещения стоматолога, гинеколога). Прививают новорожденных от гепатита B в первые сутки после рождения, затем в 1 и 6 месяцев. Вакцинацию проводят внутримышечно в верхнюю треть бедра. Детей из групп риска по гепатиту прививают 4 раза, последний раз — в год.
- Туберкулез. Эта инфекция продолжает входить в первые 10 причин смерти в мире. Ежегодно возрастает число форм с множественной лекарственной устойчивостью. Первую профилактику туберкулеза проводят в роддоме на 3–5 день жизни вакциной БЦЖ (от первых латинских букв названия бациллы Кальметта-Герена), ревакцинация в 6-7 лет. БЦЖ не дает 100% защиты от инфицирования туберкулезной палочкой в будущем, но значительно снижает риски возникновения тяжелых форм заболевания. Прививку проводят внутрикожно, между верхней и средней третями левого плеча.
- Полиомиелит. Причина заболевания — энтеровирус, который способен поражать двигательные нейроны спинного и головного мозга с последующими параличами конечностей. При поражении мышц, которые участвуют в дыхании и глотании, возможен летальный исход. Вакцинацию проводят трижды: в 3 месяца, 4,5 и 6 месяцев. Первые две иммунизации выполняют инактивированной вакциной (ИПВ), третью — оральной полиомиелитной вакциной (ОПВ), которая содержит живые штаммы вируса. При желании родителей ОПВ могут заменить на ИПВ. Ревакцинация против полиомиелита включает три дозы ОПВ: в 18, 20 месяцев и в 14 лет.
Важно! В состав оральной полиовакцины входят ослабленные живые вирусы полиомиелита. В очень редких случаях (3–4 случая на 1 млн впервые привитых детей) эти вирусы вызывают вакцино-ассоциированный полиомиелит. Происходит это, когда оральную вакцину дают детям в качестве первой дозы. Аккуратнее следует быть также родителям, дети которых вообще не привиты. Если такие малыши контактируют с детьми, получившими оральную вакцину, ослабленный вирус может передаться им и вызвать болезнь. Пусть это происходит крайне редко, лучше изолировать непривитых детей от привитых минимум на 90 дней после получения последними живой вакцины.
4. Коклюш — бактериальная инфекция с воздушно-капельным путем передачи. Основной ее симптом — длительный приступообразный кашель с «репризой»: свистящим вдохом. Особенно неблагоприятно коклюш протекает у детей первых трех лет жизни. Кашель при коклюше часто бывает изнурительным, вплоть до рвоты, кровоизлияний в головной мозг, временной остановки дыхания (апноэ). Нередки осложнения коклюша в виде бронхитов, пневмоний, судорожного синдрома. Вакцинация от коклюша дает возможность не допустить развития заболевания или предупредить его тяжелое течение. Прививку проводят трижды с трехмесячного возраста с интервалом в 1,5 месяца (ревакцинация — в 18 месяцев). При этом применяют комбинированную вакцину — АКДС, которая формирует у грудничка иммунитет не только к коклюшу, но и к дифтерии и столбняку. АКДС включает целые убитые клетки коклюша, а потому не всегда легко переносится. Альтернатива АКДС — бесклеточные вакцины: Инфанрикс, Инфанрикс Гекса, Пентаксим и Тетраксим.
5. Дифтерия — инфекция, опасная воздействием дифтерийного токсина на нервную ткань и сердечную мышцу. Он способен вызвать параличи глотания, дыхательной мускулатуры, поражение сердечной мышцы с возникновением сердечной недостаточности и летальным исходом. Источник дифтерийного токсина — плотные бактериальные пленки на слизистых верхних дыхательных путей. Дифтерийные пленки способствуют развитию отека и сужению просвета гортани с последующим удушьем — «истинный круп». Для защиты от дифтерии используют адсорбированную коклюшно-дифтерийно-столбнячную вакцину (АКДС). Если у ребенка есть противопоказание к АКДС, его можно привить отдельно дифтерийным анатоксином. Ревакцинацию проводят в 18 месяцев, 6–7 и 14 лет, затем от дифтерии прививают каждые 10 лет.
6. Столбняк — инфекция, которая вызвана столбнячной палочкой (клостридией). Смертельно опасен тетаноспазмин — нейротоксин возбудителя. Он вызывает спазм мышц вплоть до остановки дыхания. Заражение происходит при получении ран, ожогов, попадании инородных предметов в тело. Прививку проводят комбинированной вакциной, которая помогает защитить организм сразу от трех инфекций: коклюша, дифтерии и столбняка (АКДС). При невозможности привиться АКДС можно получить анатоксин столбняка отдельно. Ревакцинацию проводят в 18 месяцев, 6-7 и 14 лет, затем от столбняка прививают каждые 10 лет.
7. Гемофильная инфекция (ХИБ-инфекция). Вызывается гемофильной палочкой («палочкой инфлюэнцы») с воздушно-капельным путем передачи. Она становится причиной гнойных заболеваний ЛОР-органов и дыхания, нервной системы (менингит), подкожной клетчатки, при генерализации инфекции возможен сепсис. Вакцинацию от ХИБ-инфекции рекомендуют только детям из группы риска, куда входят малыши с иммунодефицитными состояниями. Детей до года прививают трижды: в 3, 4,5 и 6 месяцев. Ревакцинация – в 18 месяцев.
8. Пневмококковая инфекция. Самая распространенное бактериальное ОРЗ у детей, в 80% случаев — этиологический фактор пневмонии. Наиболее уязвимы к пневмококкам маленькие дети, поэтому вакцинацию начинают с двух месяцев: две дозы вакцины в 2 и 4,5 месяца, ревакцинация – в 15 месяцев.
9. Корь, краснуха, паротит («свинка»). Вакцинацию от этих вирусных инфекций обычно проводят в 12 месяцев (ревакцинация – в 6 лет). Корь («детская чума») дает самый высокий риск осложнений (слепота, энцефалит, пневмония) с возможностью летального исхода. В России зарегистрированы комбинированные препараты «Приорикс» и «ММР — II», содержащие белки сразу трех вирусов. Возможно применение монокомпонентных вакцин от кори и краснухи («Рудивакс», «Эрвевакс»), а также двухкомпонентных вакцин от паротита и кори.
10. Грипп. Отличается непредсказуемым прогнозом для детей до 5 лет, так как они подвержены осложнениям и тяжелому течению заболевания. Вакцинация детей от гриппа возможна с 6-месячного возраста.
Вакцинация до и во время беременности
Через плаценту будущей мамы в организм ребенка поступают иммуноглобулины, которые на некоторый срок защищают малыша от определенных инфекций. Это не относится к коклюшу, так как уровень антител матери недостаточен для защиты новорожденного, а в возрасте до трех месяцев ребенок восприимчив к этой инфекции. Поэтому в некоторых странах (Англии, Австралии, США, Бельгии, Израиле) проводят вакцинацию беременных коклюшной вакциной в третьем триместре. В России такой практики пока нет.
При планировании беременности женщина должна быть на 100% уверена, что она не заболеет краснухой и корью, которые могут привести к выкидышу или вызвать серьезные отклонения в развитии плода. Чтобы избежать неприятностей, таким женщинам целесообразно обследоваться на антитела к краснухе и кори, пройти при необходимости вакцинацию до беременности.
Календарь прививок детям до года
Календарь прививок детям до года – это утвержденный Минздравом России срок проведения обязательных вакцин (табл. 1).
| Инфекция | Возраст ребенка | ||||||||
| Первые 24 часа | 3–5 дни | 1 мес. | 2 мес. | 3 мес. | 4,5 мес. | 6 мес. | 9 мес. | 12 мес. | |
| Вирусный гепатит В | B1 | B2 | B3 | ||||||
| B1 | B2 | B3 | B4 | ||||||
| Туберкулез | B | ||||||||
| Коклюш | B1* | B2* | B3* | ||||||
| Дифтерия | |||||||||
| Столбняк | |||||||||
| Полиомиелит | B1* ИПВ | B2*ИПВ | B3*ИПВ | ||||||
| Гемофильная инфекция | B1* | B2* | B3* | ||||||
| Корь | B1* | ||||||||
| Краснуха | |||||||||
| Эпидемический паротит | |||||||||
| Пневмококковая инфекция | B1 | B2 | |||||||
| Грипп | B |
Условные обозначения:
- B1, B2, B3, B4, — порядковый номер вакцинации;
- В — все дети данной возрастной группы;
- В — дети из групп риска, по показаниям;
- * — преимущественно в составе комбинированных вакцин;
- ИПВ — инактивированная полиомиелитная вакцина;
- ОПВ — оральная полиомиелитная вакцина.
В ряде стран в национальный календарь детям до года включены прививки от ротавирусной инфекции и менингококка, а после года — от ветряной оспы, гепатита А, клещевого энцефалита, ВПЧ (вируса папилломы человека). В России указанные инфекции пока не подлежат обязательной иммунопрофилактике, хотя Союз педиатров России рекомендует их делать.
Национальный календарь прививок до года включает минимальное количество вакцинаций, необходимых для защиты от опасных инфекций. При наличии определенных состояний у детей и желании родителей можно сделать дополнительные прививки.
Изменение графика прививок
Существуют ситуации, когда прививки невозможно сделать из-за противопоказаний, пандемии, карантинных мер, поездок. Как правило, они носят временный характер. В этом случае нужно идти к врачу, который поможет составить индивидуальный график прививок. В России пока каждый педиатр корректирует графики догоняющей вакцинации, исходя из собственного опыта и каждой конкретной ситуации (сколько прививок ребенок уже получил, в скольких еще нуждается). Однако в 2020 году в нашей стране появился первый документ, разработанный Федеральным медико-биологическим агентством (ФМБА России) и включающий рекомендации по догоняющей иммунизации детей.
Обязательно ли делать прививку?
Многие родители необоснованно отказываются от вакцинации своих детей по разным мотивам. Это религиозные убеждения, наличие осложнений после прививок, ложные медотводы, мнение о нецелесообразности вакцинации, теории заговора («прививки нужны для прибыли фармкомпаний») и другие.
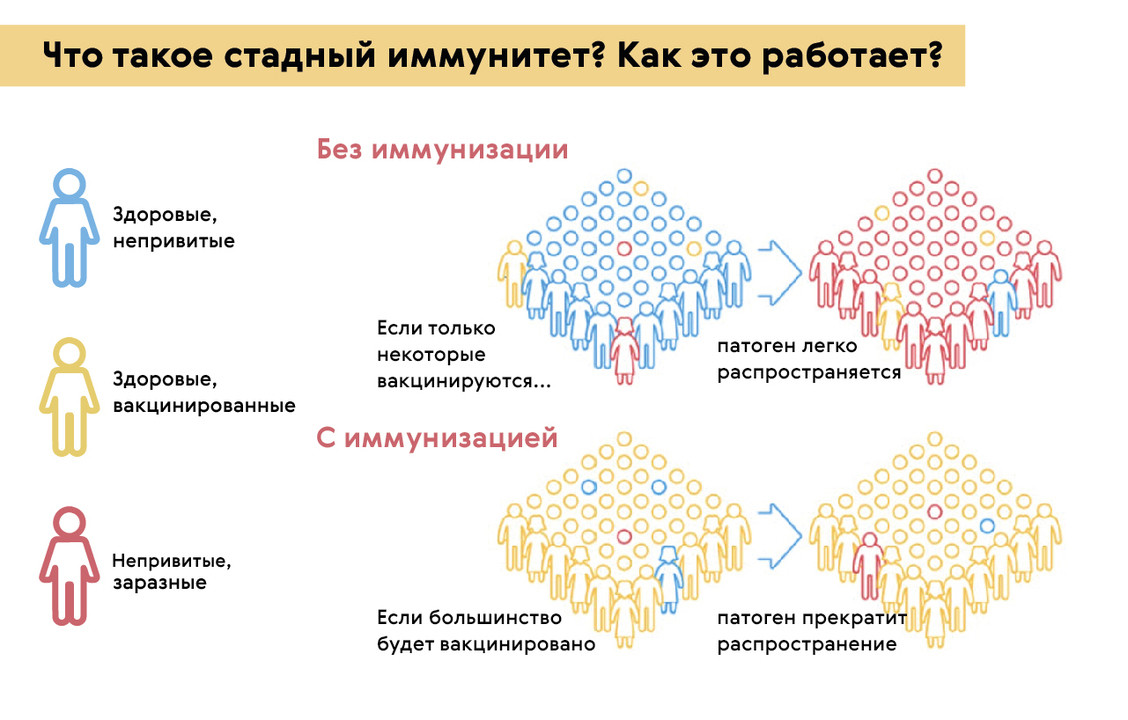
Однако, кроме того, что вакцины защищают отдельных детей от тяжелых и смертельно опасных инфекций, они нужны для защиты всего общества от болезней. Если большинство мам и пап откажется от необходимых прививок для своих малышей, в детском коллективе и в обществе не будет сформирован коллективный иммунитет, который нужен для сдерживания развития эпидемий (рис. 1). Так, например, в 2017 году из-за недостаточного охвата вакцинацией против кори, по оценкам ВОЗ, в мире произошло 110 000 случаев смерти, связанных с этой болезнью.
 Рисунок 1. Как работает коллективный или стадный иммунитет. Источник: МедПортал
Рисунок 1. Как работает коллективный или стадный иммунитет. Источник: МедПортал
В некоторых странах Европы и США ввели штрафные санкции для родителей, необоснованно отказывающихся от вакцинации своих детей. Также существует практика недопущения непривитых детей в организованные коллективы, закрепленная на законодательном уровне. В России таких строгих мер не предусмотрено. Вакцинацию проводят по желанию родителей и с их согласия. Однако при угрозе вспышки инфекции непривитых детей могут временно не допустить к посещению детского сада или школы (согласно Федеральному закону «Об иммунопрофилактике инфекционных болезней»).
Подготовка малыша к прививкам
Вакцинацию детей до года проводит в условиях лечебного учреждения специально обученный персонал. Перед прививкой обязателен объективный осмотр врачом с измерением температуры. Доктор оценит состояние кожи, зева, лимфатических узлов, дыхательной и сердечно-сосудистой систем, органов брюшной полости. Важны и данные анамнеза о наличии реакций на предшествующие прививки, аллергии, перенесенных инфекций.
За 2–3 дня до планируемой вакцинации родителям не следует вводить в пищу ребенка новый прикорм, нужно исключить прием частых пищевых аллергенов (цитрусовых, меда, клубники), по возможности не посещать места массового скопления детей и взрослых, избегать переохлаждения или перегревания малыша.
Нередко не только родители, но и врачи не допускают к прививкам детей с недоношенностью и аллергией в анамнезе, нетяжелой анемией, патологией нервной системы, врожденными пороками, желтухой новорожденных, увеличением вилочковой железы. Эти состояния не считаются противопоказаниями для вакцинации и являются ложными отводами. Более того, у детей из указанных групп может быть большая восприимчивость к инфекциям и риск их тяжелого течения.
Противопоказания к прививкам у детей
Временные противопоказания — острые заболевания и состояния, при которых нужна отсрочка на проведение прививки. Временными противопоказаниями для вакцинации могут выступать:
- острые респираторные инфекции;
- распространенная аллергическая сыпь или проявления атопического дерматита в период обострения;
- признаки внутриутробной инфекции;
- родовая травма с неврологическими симптомами;
- кишечная инфекция;
- гемолитическая болезнь новорожденных средней или тяжелой степени (в виде желтухи и отечного синдрома).
Абсолютные противопоказания к определенным препаратам иммунопрофилактики — сильные реакции или осложнения на предшествующие введения тех же вакцин. К ним относятся:
- повышение температуры более 40°С и покраснение в месте инъекции площадью более 8 см;
- анафилактический шок и тяжелые аллергические состояния (отек Квинке, генерализованная сыпь с пузырями);
- появление судорог и признаков поражения нервной системы после предыдущей аналогичной прививки;
- поражение кожи и подкожной клетчатки, увеличение лимфоузлов и формирование келоидных рубцов более 10 мм в диаметре при БЦЖ-вакцинации.
Иммунодефицитные состояния — относительные противопоказания для вакцинации. В каждом конкретном случае только опытный педиатр может принимать решение о необходимости специфической профилактики той или иной инфекции.
Детям, рожденным от ВИЧ-позитивных матерей, прививки живыми вакцинами (БЦЖ, ОПВ) проводят после исключения диагноза ВИЧ-инфекции.
Для получения БЦЖ временными медотводами выступают:
- недоношенность с массой тела при рождении менее 2000 г;
- иммунодефицитные состояния у ребенка;
- наличие генерализованной туберкулезной инфекции у других детей в семье.
Индивидуальные противопоказания для прививок от кори, краснухи и паротита — тяжелая аллергия на аминогликозиды и яичный белок, которые входят в состав этих вакцин. Иммунопрофилактика гриппа при непереносимости яичного белка тоже не показана.
Введение иммуноглобулинов и препаратов крови с лечебной целью, оперативное вмешательство незадолго до прививки — тоже повод отложить вакцинацию.
Важно! Чтобы избежать ложного медотвода, можно самостоятельно ознакомиться с противопоказаниями для вакцинации на сайте Роспотребнадзора.
Заключение
С трехмесячного возраста ребенок становится максимально восприимчивым к инфекциям, так как прекращают действовать материнские антитела. С этого времени его подстерегает много опасностей в виде бактерий и вирусов, которые провоцируют тяжелые болезни.
Вакцинация детей первого года жизни, проверенная временем и историей, защищает от опасных инфекций, предотвращает серьезные осложнения и летальные исходы заразных заболеваний. Поэтому родители должны задуматься, насколько обоснованы их отказы от вакцинации детей. Доля истинных противопоказаний для вакцинации не превышает 1%.
Источники
- Туберкулез. Официальный сайт ВОЗ.
- Вакцинация перед школой: гайд для родителей. Артем Кабанов. Биомолекула.
Источник
