Микросфероцитарная анемия и прививки
Наследственный микросфероцитоз – это гемолитическая анемия, обусловленная генетическим дефектом мембран эритроцитов и характеризующаяся постоянным гемолизом. Клинические признаки включают бледность, желтушность кожи, слизистых, боли в левой части живота за счет увеличения селезенки, а также деформацию скелета. В раннем возрасте развивается желчнокаменная болезнь. Диагностика осуществляется с помощью общего анализа крови, определения осмотической резистентности эритроцитов. Иногда требуется проведение электрофореза мембранных белков. Основным лечением является удаление селезенки (спленэктомия).
Общие сведения
Наследственный микросфероцитоз (НМС, болезнь Минковского-Шоффара) – врожденное гематологическое заболевание из группы мембранопатий. Впервые болезнь подробно была описана немецким терапевтом Оскаром Минковским в 1900 г., спустя 7 лет французский терапевт Анатоль Шоффар установил снижение осмотической резистентности красных кровяных телец при НМС. Распространенность данной патологии в среднем составляет 1: 2500 человек, несколько чаще она встречается в Японии, странах Африки, Северной Европы. Клиническая манифестация может произойти в любом возрасте, но чаще наступает в юношеском или зрелом возрасте. Больше страдают лица мужского пола.

Наследственный микросфероцитоз
Причины
В основе наследственного микросфероцитоза лежит мутация гена, кодирующего синтез одного из белков цитоскелета мембраны эритроцитов. В разных семьях обнаруживаются мутации различных генов. Ген альфа-цепи спектрина расположен на 1 хромосоме (локус Iq21), ген бета-цепи – на 14 хромосоме (локус q22-q23), а ген анкирина – на 8 хромосоме (локус 8p 11.2). Болезнь характеризуется аутосомно-доминантным типом наследования.
К предрасполагающим факторам можно отнести наличие среди близких родственников больного наследственным микросфероцитозом или бессимптомного носителя мутантных генов. Спровоцировать резкое обострение (гемолитический криз) или первое проявление НМС у лиц с легкой формой могут инфекционные патологии, вакцинация, сильный стресс. У женщин обострения нередко возникают при наступлении беременности.
Патогенез
В результате подавления выработки мембранного протеина повышается проницаемость клеточной стенки эритроцитов для ионов натрия, что приводит к набуханию, накоплению в них воды. Красные кровяные тельца меняют свою форму с двояковогнутой на сферическую, уменьшаются в размерах. Продолжительность их жизни сокращается до 8-10 дней (в норме от 90 до 120). Из-за потери эластичности и неспособности деформироваться микросфероциты значительно подвержены внутриклеточному гемолизу. Они не могут пройти через суженные участки синусоидов селезенки и подвергаются разрушению макрофагами.
Вследствие постоянной деструкции красных клеток компенсаторно усиливаются процессы костномозгового кроветворения. Из-за хронического гемолиза высвобождается большое количество неконъюгированного билирубина, который направляется в печень для секреции в желчь. Поэтому желчный пузырь начинает заполняться пигментными камнями. При патологоанатомическом исследовании обнаруживают гиперплазию эритроидного ростка костного мозга трубчатых, плоских костей. Кровенаполнение пульпы резко выражено. Также нередко отмечается гемосидероз внутренних органов.
Классификация
Яркость клинической картины зависит от того, дефицит какого белка наблюдается у пациента, и является он гетерозиготным или гомозиготным носителем мутантных генов. По этим критериям различают следующие степени тяжести наследственного микросфероцитоза:
- Легкая. Небольшой гемолиз, развивающийся у взрослых людей под влиянием провоцирующих факторов. Селезенка увеличена незначительно. Уровень гемоглобина 100-120 г/л.
- Средняя. Умеренный гемолиз и спленомегалия. Кожа желтушной окраски. Уровень гемоглобина 80-100 г/л.
- Тяжелая. Редкая форма. Выраженный гемолиз, большие размеры селезенки, скелет деформирован. Характерно кризовое течение с большим количеством осложнений и вероятностью летального исхода. Уровень гемоглобина 60-80 г/л. Имеется потребность в постоянных гемотрансфузиях.
- Бессимптомная (латентная). При этой разновидности человек даже не подозревает, что болен. Данная форма характерна для гетерозиготных лиц. Единственным признаком может быть наличие небольшого количества микросфероцитов, высокий ретикулоцитоз. Истинная частота распространенности неизвестна.
Симптомы наследственного микросфероцитоза
Начало заболевания обычно постепенное. При латентной и легкой форме усиленное костномозговое кроветворение компенсирует постоянное разрушение эритроцитов, что позволяет поддерживать уровень гемоглобина на должном уровне. Тяжесть клинической картины определяется степенью гемолиза. На первый план обычно выступает желтушность кожных покровов, склер, слизистой оболочки рта с лимонно-шафрановым оттенком. Долгое время желтуха может быть единственным признаком наследственного микросфероцитоза.
Анемичный синдром проявляется бледностью кожи, слизистых, симптомами пониженного артериального давления (слабостью, головокружением, тахикардией). Практически всегда увеличена селезенка, из-за чего больной испытывает тянущую или ноющую боль в левом подреберье. Желтуха, спленомегалия, анемия составляют гемолитическую триаду. Нередко увеличена печень, но не так сильно, как селезенка, поэтому тяжесть и боль в правом подреберье незначительны.
Если заболевание манифестирует с раннего детского возраста, то развивается деформация костного скелета (стигмы дизэмбриогенеза) – башенный череп, укорочение мизинцев, широкая переносица и т. д. У взрослых больных с тяжелой формой НМС, которым не была проведена спленэктомия, иногда наблюдаются трофические язвы нижних конечностей (область голени, лодыжек), что обусловлено ухудшением микроциркуляции.
Особо яркую клинику имеет гемолитический криз, возникающий под влиянием различных провоцирующих факторов. Вследствие массивного гемолиза у больного повышается температура тела, нарастает интенсивность желтухи. Присоединяются симптомы билирубиновой интоксикации (потеря аппетита, рвота, боли в мышцах, суставах). Из-за резкого увеличения селезенки боли усиливаются, приобретают распирающий характер. Уровень гемоглобина падает до критических значений, пациент может потерять сознание.

Увеличенная селезенка у 9-летнего ребенка с наследственным микросфероцитозом
Осложнения
Наиболее частыми осложнениями (50%) считаются желчнокаменная болезнь и калькулезный холецистит, возникающие по причине высвобождения из разрушенных эритроцитов большого количества билирубина, секретирующегося в желчь. Длительные переливания крови могут привести к перегрузке железом, вторичному гемохроматозу (цирроз печени, кардиомиопатия, сахарный диабет 2 типа). Трофические язвы ног в редких случаях способствуют развитию бактериальных воспалительных процессов в подкожной, межмышечной клетчатке (флегмона, некротизирующий фасциит).
Самое опасное состояние, которое возникает при наследственном микросфероцитозе, – апластический криз, вызванный инфицированием парвовирусом В19. В костном мозге прекращаются процессы кроветворения, резко снижается содержание в крови всех форменных элементов (эритроцитов, лейкоцитов, тромбоцитов). Появляются кровотечения, глубокая анемия, высокая чувствительность к инфекционным агентам.
Диагностика
Пациенты с болезнью Минковского-Шоффара подлежат обследованию у врача-гематолога. При осмотре пациента учитывается степень выраженности гемолитической триады, наличие деформации лицевого скелета. Уточняется, есть ли данное заболевание у кого-либо из близких родственников. С целью подтверждения диагноза назначается дополнительное обследование, которое включает:
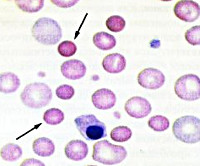
- Анализы крови. В общем анализе крови обнаруживаются снижение уровня эритроцитов, гемоглобина, увеличение ретикулоцитов (до 20%). Размер эритроцитов уменьшен (меньше 7 мкм). При морфологической оценке мазка крови выявляются микросфероциты. Биохимический анализ крови показывает признаки гемолиза – высокую концентрацию непрямого билирубина, лактатдегидрогеназы.
- Верифицирующие тесты. Выявляется уменьшение осмотической устойчивости эритроцитов в виде повышенной чувствительности к лизису в гипотонических растворах NaCl (0,4-0,6%). Также характерна слабая способность красных клеток крови к фиксации флуоресцентного красителя эозин-5-малеимида при ЭМА-тесте. Электрофорез мембранных белков эритроцитов позволяет точно определить дефицит конкретного протеина (спектрин, анкирин).
- Инструментальные исследования. При УЗИ органов брюшной полости у пациента с любой формой наследственного микросфероцитоза обнаруживается увеличение селезенки, а иногда и печени. Часто находят камни в желчном пузыре. На рентгенографии костей черепа, трубчатых костей видны признаки разрастания костного мозга – расширение костномозгового канала, участки остеопороза, истончение кортикального слоя.
Спектр исключаемых патологий при болезни Минковского-Шоффара довольно широк. Наиболее часто приходится дифференцировать НМС от аутоиммунных гемолитических анемий. С этой целью для исключения иммунной природы гемолиза проводят антиглобулиновый тест (реакцию Кумбса). При НМС результат отрицательный. Легкие формы, сопровождающиеся лишь желтухой и небольшой спленомегалией, нужно отличать от доброкачественных гипербилирубинемий (синдрома Жильбера). Перегрузку железом дифференцируют с первичным (наследственным) гемохроматозом.

Наследственный микросфероцитоз
Лечение наследственного микросфероцитоза
Пациенты с легкой и бессимптомной формой не нуждаются в лечении. Им необходимо лишь регулярно посещать врача, сдавать клинический анализ крови. Больные средне-тяжелым и тяжелым НМС должны проходить лечение в отделении гематологии. Развитие гемолитического, апластического кризов из-за большого риска летального исхода являются показанием для перевода в отделение реанимации и интенсивной терапии.
Консервативная терапия
При уровне гемоглобина ниже 70 г/л производится переливание эритроцитарной массы, взвеси или отмытых эритроцитов. При гемоглобине меньше 50 г/л прибегают к переливанию цельной крови. Гемотрансфузию стоит выполнять медленно во избежание гемолитических реакций. При длительных гемотрансфузиях с целью выведения избытка железа обязательно используется хелатирующая терапия – дефероксамин, аскорбиновая кислота.
Для поддержания ремиссии (предотвращения кризов) больным тяжелым и средне-тяжелым НМС назначается постоянный прием профилактической дозы фолиевой кислоты. При апластическом кризе требуется дополнительное введение тромботического концентрата, стимуляторов лейкопоэза (филграстим), антибиотиков широкого спектра действия (цефтриаксон). Трофические язвы обрабатываются антисептическими растворами (фурацилин), мазями, содержащими антибиотики.
Хирургическое лечение
Основной радикальный вид лечения, обеспечивающий выздоровление больного, – тотальная спленэктомия (полное удаление селезенки). Она показана пациентам с частыми гемолитическими кризами, глубокой анемией, выраженной гипербилирубинемией и спленомегалией. Оптимальный возраст для операции – 6 лет. Предпочтение отдается лапароскопическому вмешательству как менее травматичному. Субтотальная резекция и эмболизация селезеночной артерии не рекомендуются, так как ассоциированы с высокой частотой рецидивов. При желчнокаменной болезни показана холецистэктомия.
Профилактика и прогноз
В целом наследственный микросфероцитоз является доброкачественным заболеванием. Подавляющее число пациентов имеет легкую или бессимптомную форму с незначительной спленомегалией и компенсированным гемолизом. Летальные исходы крайне редки (1-2%) и связаны с кризами (гемолитическими и апластическими). После спленэктомии продолжительность жизни не отличается от таковой у общей популяции. Первичная профилактика не разработана.
Отсутствие селезенки увеличивает риск инфицирования инкапсулированными микроорганизмами. Поэтому перед операцией (за 2-3 недели) обязательно проведение вакцинации против пневмококка, менингококка и гемофильной палочки. Дети до 6 лет должны получать профилактические дозы пенициллиновых антибиотиков (амоксициллин). Также с целью предотвращения постспленэктомического тромбоза назначаются антикоагулянты (низкомолекулярные гепарины).
Источник
Уважаемый Вадим Валерьевич, здравствуйте! Хотела бы спросить Вас вот о чем: 1. Существует ли способ продления ремиссии после переливания эритроцитарной массы (умом понимаю что вероятно это из области фантастики но все же может быть есть работы по этому поводу) 2. Где в Москве или области можно получить квалифицированную помощь по трансфузиологии для ребенка, кроме Морозовской больницы?
Речь идет о моем сыне 5 мес, диагноз установлен мной в 1,5 мес. Переливались уже 2 раза. Мне сделана спленэктомия в 4,5 года с тех пор все хорошо. Заранее благодарна за ответ.
по поводу ребенка и трансфузий обязательно прочтите это (если диагноз 100%):
Hemoglobin values are usually normal at birth but decrease sharply during the subsequent 20 days, which leads, in many cases, to a transient and severe anemia. The anemia is severe enough to warrant blood transfusions in a large number of infants with HS (26 of 34 in our series). The aggravation of anemia appears to be related to the inability of these infants to mount an appropriate erythropoietic response to anemia and to the development of splenic filtering function. These findings indicate that careful monitoring of infants with HS during the first 6 months of life is important for appropriate clinical management.
—
Natural history of hereditary spherocytosis during the first year of life
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Вадим Валерьевич, большое спасибо за информацию. Буду трудится над переводом. В случае вопросов для дискуссии, потревожу Вам вновь.
P.S. Диагноз сомнения не вызывает…
Вадим Валерьевич, здравствуйте! Статью прочла. Весьма обнадеживающе. Очень бы хотелось чтобы к году, а лучше раньше у малыша наступила ремиссия. Поможете понять каковы его шансы? Если дано:
Родился 11.12.13 от 1 беременности, 1 родов, вес 3400, рост 53, 8/9 по Апгар. На вторые сутки диагностирована неонатальная желтуха (общий билирубин 306, Hb 130)), назначена фототерапия, через трое суток общий билирубин 244, выписан на 9-е сутки с билирубином 150 (о наследственном анамнезе сообщено неонатологам, при выписке заверяли, что ребенок здоров). В течение 1 мес наблюдалась иктеричность склер и кожных покровов, в поликлинике педиатр и невролог назначили фенобарбитал для снижения билирубина, причину желтухи выяснять никто не собирался. В 5 недель самостоятельно сдали анализы крови (приложение) и поехали к гематологу, выставлен диагноз: Наследственная гемолитическая микросфероцитарная анемия Минковского-Шоффара, рекомендована трансфузия эритромассы при снижении гемоглобин ниже 70 г/л. В возрасте 1 мес 18 дней госпитализирован с гемолитическим кризом ср. ст тяжести в гематологическое отделение (Hb 68 г/л) для трансфузии эрмассы. Получает фолиевую кислоту 1 мг/сут, витамин Е. Повторная госпитализация через 2 мес (Hb 78) с повторной трансфузией эрмассы, выписан 07.04.14 с гемоглобином 125. Сразу перенес вирусную инфекцию, лечение симптоматическое в течение 2 нед. Далее гемоглобин снижался согласно таблице (которую не могу прикрепить ни в каком формате:bc:). В настоящее время Hb 84 (от 07.06.14), вновь решается вопрос о госпитализации.
С уважением, Дарья
к сожалению, личного опыта в этом деле у меня нет, когда нормализуется эритропоэз – неизвестно, попробуйте найти специалиста с опытом в реале, который бы мог вести Вашего ребенка.
Вадим Валерьевич, здравствуйте! У меня стоит еще одна задача- вакцинация малыша. Пока у нас только БЦЖ в роддоме. Гематологи стационара рекомендуют не спешить, в поликлинике гематолог настаивает на прививках. Я вакцинировать планирую, но теперь нужен какой то индивидуальный календарь. Интересно Ваше мнение. Если подбросите ссылки на работы, заранее спасибо!!!
Вадим Валерьевич, здравствуйте! Снова к Вам с вопросом. В прошлый раз почти мес назад когда Hb был 84 гематолог назначили преднизолон в дозе 7,5 мг на 7 дней на этом фоне Hb поднялся до 94 г/л. Сегодня спустя 2 нед снова 81 г/л конечно завтра буду связываться с гематологами. Если снова предложат преднизолон соглашаться ли или настаивать на трансфузии? И то страшно и другое…..
результаты анализа крови полностью выложить можете? % ретикулоцитов до и после преднизолона? Не рекомендуется очень долго давать стероиды детям с микросфероцитозом, если гемоглобин не снижается менее 70 г/л.
Обсудите с Вашим гематологом вот такую стратегию:
Hematol J. 2000;1(3):146-52.
Recombinant erythropoietin therapy as an alternative to blood transfusions in infants with hereditary spherocytosis.
Tchernia G1, Delhommeau F, Perrotta S, Cynober T, Bader-Meunier B, Nobili B, Rohrlich P, Salomon JL, Sagot-Bevenot S, del Giudice EM, Delaunay J, DeMattia D, Schischmanoff PO, Mohandas N, Iolascon A; ESPHI working group on hemolytic anemias.
INTRODUCTION: In hereditary spherocytosis, erythropoiesis has been described as ‘sluggish’ during the first months of life. The lack of appropriate erythropoietic response to compensate for increased red cell destruction necessitates blood transfusions in 70-80% of hereditary spherocytosis-affected infants during their first year of life. After this period, less than 30% require regular transfusion support. This transient requirement for transfusion led us to wonder whether anemic hereditary spherocytosis infants, like anemic premature infants, could benefit from recombinant erythropoietin therapy (rHu-Epo).
MATERIAL AND METHODS: In 16 hereditary spherocytosis infants (age range 16-119 days) with severe anemia, a compassionate open preliminary study was performed. rHu-Epo treatment (1000 IU/kg/week) was instituted together with iron supplementation. Hemoglobin values and reticulocyte counts were repeatedly assessed.
RESULTS: In 13 out of 16 infants, prompt increases in reticulocyte counts were noted after the first week of treatment with 1000 IU/kg/week of rHu-Epo. During treatment with Epo these infants maintained clinically acceptable levels of hemoglobin and did not require blood transfusions. As the infants grew and began to mount an adequate erythropoietic response, the rHu-Epo dose could be tapered and the treatment could be discontinued before the age of nine months.
CONCLUSION: Epo treatment in most hereditary spherocytosis infants appears to be effective in the management of anemia and could serve as a valuable alternative to packed RBC transfusions.
ненужные трансфузии эритромассы у детей с врожденным микросфероцитозом иногда могут давать и самые неприятные осложнения:
Complications of Evans’ syndrome in an infant with hereditary spherocytosis: a case report
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
это из британских рекомендаций:
Some neonates with HS may be transfusion-dependent due to their inability to mount an adequate erythropoietic response in the first year of life (Delhommeau, et al 2000). Continued transfusion-dependence is unusual and it is important to avoid repeated transfusion where possible. Erythropoietin may be of benefit in reducing or avoiding transfusion, and can usually be stopped by the age of 9 months (Tchernia, et al 2000). Many older children with Hb levels of 50-60 g/l do not require transfusion. Children requiring one or two transfusions early in life frequently become transfusion independent.
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Вадим Валерьевич, результаты выкладываю: от 07.06.14 – после этого 09.06 начался преднизолон 7,5 мг/сут, следующий анализ вчерашний (30.06.14), там же промежуточные результаты от 16.06.14 после преднизолона, но к сожалению ретикулоцитов нет нигде:ac:
Вадим Валерьевич! Только вчера перечитывала бртианские рекомендации которые Вы присылали ранее, тоже задумалась про эритропоэтин, но вопрос при каком уровне ретикулоцитов их можно применять? Этой статьи нет полностью? “Recombinant erythropoietin therapy as an alternative to blood transfusions in infants with hereditary spherocytosis” За все время у нас есть 4 значения ретикулоцитов, значения 57-48-58 промиле, а гемоглобин 74-65-78 г/л соответственно. Вот я и задумалась – эритропоэтин наш ли вариант…
е-поетин применяется вместо трансфузий и при любом значении ретикулоцитов, но гемоглобине менее 70, при гемоглобине 80-85 ни трансфузии, ни еритропоетин может быть не нужен
Да согласна и малыш бодр и весел. Единственное что тревожит чсс 160 уд/мин.
Уважаемая коллега!
Вы хоть нормы-то детские сами посмотреть можете? чтобы не беспокоиться на пустом месте…
For resting heart rate:
•Newborns 0 – 1 month old: 70 – 190 beats per minute
•Infants 1 – 11 months old: 80 – 160 beats per minute
•Children 1 – 2 years old: 80 – 130 beats per minute
•Children 3 – 4 years old: 80 – 120 beats per minute
•Children 5 – 6 years old: 75 – 115 beats per minute
•Children 7 – 9 years old: 70 – 110 beats per minute
Снижение гемоглобина примерно на 10 г/л сопровождается компенсаторным (физиологическим) повышением ЧСС примерно на 10 ударов в минуту.
Вадим Валерьевич, здравствуйте! Очень хочется обсудить с Вами следующее: при последней выписке из стационара 03.07.14 после переливания эрмассы на гемоглобине 72 г/л, лечащий врач рекомендовала начинать вакцинировать ребенка с целью подготовки ребенка к оперативному лечению к году, аргументируя частыми трансфузиями (у нас их уже 3 за 6 мес) и увеленными селезенкой и печенью. Конечно известно, что в рекомендациях спленэктомия с 3-х лет, а лучше в 5, но вероятно исключения из правил бывают…. Что говорит зарубежная медицина об этих случаях (дальнейшее качество жизни)? Интересно и Ваше личное мнение.
С уважением, Дарья
Лучше следовать международным рекомендациям, проведение ненужных/необосн. трансфузий ребенку еше не повод его и преждевременно оперировать. Попробуйте найти др. очного специалиста и получить альтерн. мнение
на всякий случай еще раз цитата из статьи в сообщ. 2:
Of the 24 children who required red cell transfusions during early infancy, only 8 continued to need transfusions between the ages of 6 and 12 months. A follow-up of 3 to 5 years showed that 6 of these 8 infants with HS remained transfusion dependent and underwent subtotal splenectomy between 2 and 5 years of age.
Только если дети остаются зависимыми от трансфузий (только 30% от тех кому требовалось переливать кровь в первые 6 мес), им делается СУБтотальная (не полная!!!) спленэктомия в возрасте от ДВУХ до 5 лет.
Врачи Вашей специальности – дефицит даже в столице, но конечно же последую Вашему совету. Большое спасибо за участие!!!!
Вадим Валерьевич, здравствуйте! В настоящее время у нас все неплохо, в КАК от 01.07.15 гемоглобин 92 г/л, ретикулоцитоза нет и это после того как малыш переболел тяжелой ОРВИ сразу после очередной трансфузии эрмассы (всего их было 5 за полтора года жизни). Даже гематолог удивилась как удалось выкарабкаться. Но сейчас не об этом, хочу спросить Вас вот о чем: существует ли зарубежом пренатальная диагностика и/или установлена мутация, отвечающая за наследственный сфероцитоз с помощью которой можно было бы провести преимплантационную генетическую диагностику эмбрионов? В ведущем российском учреждении генетики мне ответили, что нет. Возможно мировая практика другая… Хотелось бы еще дочу. Заранее благодарна за любой ответ! С уважением, Дарья
о мутациях при микросфероцитозе здесь [Ссылки могут видеть только зарегистрированные и активированные пользователи]
Вадим Валерьевич, здравствуйте! Снова решилась Вам написать, очень интересен западный подход к вакцинации детей перед спленэктомией при наследственном микросфероцитозе.
Сейчас сыну 2 г 9 мес за это время трансфузии ЭМОЛТ 8 раз, сейчас гематологи ставят вопрос о подготовке к спленэктомии, конечно будем оттягивать как можно дольше, но прививаться, если это действительно необходимо нужно уже сейчас. Из прививок имеется БЦЖ в роддоме и однократно Пентаксим + гепатит В в возрасте 1 года. В Российских рекомендациях написано об обязательной вакцинации по Национальному календарю + пневмококк, менингококк и гемофильная палочка, при условия уровня гемоглобина более 90 г/л (рекомендации на всякий случай прикладываю), как это сделать я не очень представляю, так как такой гемоглобин у него бывает только после трансфузии.
Буду рада Вашему мнению!
С уважением, Дарья
Мне не знаком западный подход вакцинации детей с микросфероцитозом, да и никакого значения он не имеет в данной ситуации, если Вы вакцинировать ребенка будете здесь (а не на западе). Наверное, Вам следует частным образом договариваться с врачем, который будет проводить вакцинацию, об инд. допуске Вашего ребенка, даже если у него нет целевых цифр гемоглобина (за рубежом вакцинируют всех несмотра на цифры гемоглобина или др. показателей крови).
Источник
