Не делали прививку в месяц
Из журнала пользователя
Галина
21 августа 2012, 12:41
Сохраню тут для себя(мне так удобно), так как мы нарушители срока прививок) читайте кому интересно)
Если по каким-либо причинам ваш ребенок не был привит в соответствии с календарем прививок, то, вероятнее всего, его организм недостаточно защищен от опасных инфекций и может потребоваться продолжение иммунизации.
- пропущена прививка от гепатита В
- нарушены сроки вакцинации БЦЖ
- пропустили прививку АКДС
- пропущены сроки прививки от полиомиелита
- пропустили вакцинацию против кори, краснухи или паротита
Если по каким-либо причинам ваш ребенок не был привит в соответствии с календарем прививок, то, вероятнее всего, его организм недостаточно защищен от опасных инфекций и может потребоваться продолжение иммунизации. Однако каждая из вакцин отличается по антигенному составу, интенсивности реакций, которые она вызывает в организме и продолжительности действия. Поэтому вопрос о том, каковы дальнейшие сроки вакцинации, решается всегда индивидуально, учитывая состояние иммунной системы ребенка, перенесенные им заболевания и разновидность вакцин. В качестве ориентира для построения дальнейшего графика прививок, можно привести следующие общие рекомендации, которые рассматривают нарушение сроков прививок отдельно для каждой категории вакцин.
- Если пропущена первая вакцинация от гепатита В, то есть она не была выполнена в первые 12 часов после рождения малыша, то можно начать вакцинацию в любой последующий день и далее следовать стандартной схеме – вторую прививку делают через месяц, а третью еще через 5 месяцев.
- Если пропущена прививка от гепатита В, которую выполняют, согласно календарю прививок, через месяц после рождения, то можно выполнить ее спустя максимум 4 месяца после первой. Причем чем меньше интервал, тем более надежный иммунитет будет сформирован. Если со времени выполнения первой прививки прошло больше 4 месяцев, то обычно продолжают введение вакцин так, как если бы до этого не сбился график прививок, но в этом случае велик шанс недостаточной иммунизации. Если врач сомневается в эффективности дальнейшей вакцинации, то может потребоваться определение антител к вирусу гепатита В в крови ребенка, с обязательным количественным исследованием.
- Если пропущена третья прививка от гепатита В, то вы можете не беспокоиться об уменьшении эффективности вакцинации на протяжении 18 месяцев после выполнения первой прививки. Это максимальный промежуток времени, после которого для завершения курса, скорее всего, потребуется анализ на концентрацию антител против гепатита В. В некоторых случаях, когда достаточный иммунитет не сформирован даже после окончания курса вакцинации, может потребоваться дополнительная прививка.
- Если нарушены сроки вакцинации БЦЖ, то прививку от туберкулеза делают на четвертом месяце жизни. Перед прививкой обязательно выполняют пробу «Манту» и вакцинацию проводят только при получении отрицательного результата. Положительная проба может означать, что ребенок уже столкнулся с возбудителем туберкулеза и, возможно, инфицирован. Это показание к дальнейшему, более подробному обследованию. Сроки проведения прививки обусловлены тем, что первые 3 месяца жизни иммунитет еще не сформирован настолько, чтобы дать адекватную реакцию на введение туберкулина, который используется при проведении пробы «Манту», и реакция может быть ложноотрицательной. Если вы еще не делали прививку, но известно, что ребенок контактировал с больным туберкулезом или носителем палочки Коха, то назначают низкие дозы противотуберкулезных препаратов и после завершения курса превентивного лечения исследуют реакцию «Манту». При положительной пробе продолжают лечение, а при отрицательной выполняют вакцинацию с последующей изоляцией ребенка в течение недели. Для нормального формирования послепрививочного иммунитета между прививкой БЦЖ и другими прививками должно пройти не менее месяца.
- Если вы пропустили прививку АКДС, которую согласно календарю прививок выполняют в 3 месяца, то начать курс вакцинации можно в любой момент в возрасте до 4 лет. После 4-летнего возраста не разрешено введение вакцин отечественного производства с коклюшным компонентом, но можно применять французский аналог Тетракок (с компонентом против полиомиелита в составе). С 4 до 6 лет прививку делают вакциной АДС, а после достижения 6-летнего возраста используют АДС-М. Это вакцины без коклюшных компонентов, последняя содержит пониженные дозировки. Если ребенок переболел коклюшем, а вы еще не сделали ни одной прививки АКДС, то далее проводится вакцинация АДС-анатоксином (две вакцинации с месячным перерывом и одна ревакцинация через год).
- Нарушение сроков вакцинации второй прививки АКДС не влечет за собой повтор всего цикла – введение вакцин продолжают так, как если бы график не сбивался, выдерживая интервал между прививками от 30 суток. Если к этому моменту ребенок переболел коклюшем, то прививок АКДС ему больше не делают, вместо этого применяют АДС, а спустя 9-12 месяцев АДС повторяют
- Если пропущена третья прививка АКДС, то ее выполняют, невзирая на пропуск. Если ребенок уже дважды привитый АКДС переболел коклюшем, ему не продолжают курс вакцинации и считают его завершенным. Ревакцинацию проводят АДС, спустя 9-12 месяцев. Как уже указывалось, с 4-летнего возраста вводят вакцины без коклюшного компонента. Для того чтобы успеть полностью привить ребенка от коклюша, иногда имеет смысл выполнить первую ревакцинацию АКДС, выдержав лишь минимальный допустимый интервал – 6 мес.
- Если пропущены сроки первой прививки против полиомиелита, то детям до 6 лет вакцинирование делают двукратно, с промежутком 30 суток. Детям старше 6 лет вакцину вводят однократно.
- Если пропущена вторая прививка от полиомиелита, то вакцинацию снова не начинают, а продолжают, несмотря на увеличенный интервал. Действующий календарь прививок построен с учетом применения ОПВ (живой вакцины против полиомиелита), но допустима замена ее на ИПВ (инактивированную вакцину, более эффективную).
- Если пропущены третья или четвертая прививки против полиомиелита, то тактика та же, что и при пропуске второй прививки. Важно, чтобы до достижения 2-летнего возраста ребенок был привит 5 раз ОПВ или 4 раза ИПВ. При совместном применении вакцин общее количество прививок не должно быть меньше 4.
- В том случае, если ваш график прививок сбивался, и вы пропустили первую вакцинацию против кори, краснухи или паротита, лучше всего будет выполнить ее сразу же, как только появится возможность. Согласно календарю прививок, вакцинация против этих инфекций проводится одновременно, в разные участки тела ребенка, отдельными шприцами или путем применения комбинированных вакцин, содержащих компоненты против нескольких инфекций. К раздельному введению вакцин рекомендуется прибегать в том случае, если ребенок уже переболел какой-либо из перечисленных инфекций, против которой больше не требуется создания специфического иммунитета. Даже если сроки прививок были существенно смещены, последующая ревакцинация проводится в том возрасте, который обозначен в национальном календаре прививок.
- Если пропущена ревакцинация от кори, краснухи или паротита, то прививку делают в любое подходящее время, стараясь создать иммунитет до поступления ребенка в школу. Если по каким-либо причинам прививки против краснухи, паротита и кори выполняются в виде однокомпонентных моновакцин, то рекомендуемый интервал между их введением не должен быть менее месяца. В противном случае существует риск инактивации второй вакцины иммунными клетками, выработанными в ответ на введение первой вакцины.
- Если пропущена вакцинация против краснухи, которая выполняется девочкам в подростковом возрасте, то ее делают сразу же, как только позволит состояние здоровья. Прививку можно делать в любом возрасте при исключении беременности.
Подпишись на канал baby.ru в
Другие статьи на эту тему
Актуальные посты
Источник
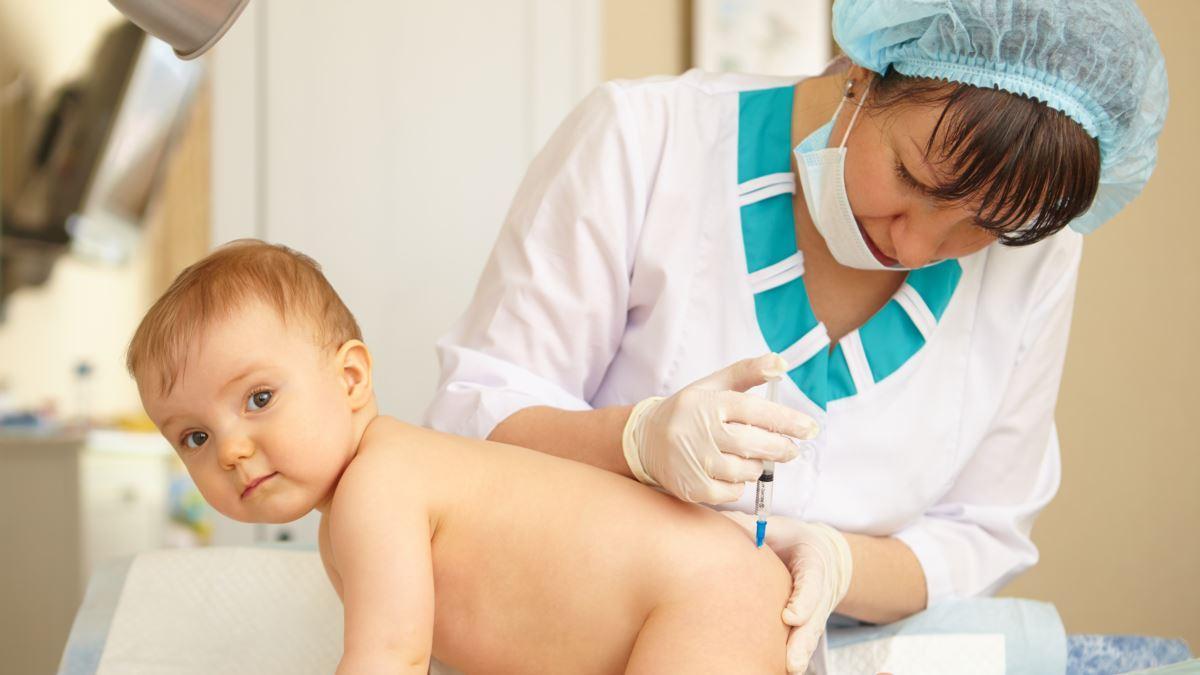
В то время, как множество «антипрививочников» по всему миру выступает против вакцинации, эти меры помогли человечеству избавиться от большого количества серьезных заболеваний. Именно благодаря искусственной иммунизации детей так сильно выросла продолжительность жизни.
Врач делает прививку ребенку
Раньше от коклюша, дифтерии, столбняка, туберкулеза и других опасных заболеваний люди умирали в огромных количествах, и это воспринималось как часть нормы. В семье рождалось по 10 детей, и лишь несколько из них выживало. При этом есть случаи, в которых вакцины противопоказаны. Какие есть за и против этой меры? Делать прививки ребенку или нет?
Цели прививки
Еще до изобретения вакцин человечество обнаружило, что единожды переболев оспой, невозможно повторно ею заразиться. Первая из них была открыта в 1798 году английским врачом Э. Дженнером. Он обнаружил, что, если ввести содержимое оспины коровы человеку, то тот не заболеет.
В дальнейшем это направление медицины начало активно развиваться, теперь натуральная оспа уже почти исчезла. Позже стали разрабатывать аналогичные препараты для профилактики других заболеваний. Доказано, что главная причина детской смертности – это патологии инфекционного генеза.

Кроха получает иммунитет
Таким образом, цель прививки – приобретение специфического иммунитета, задача которого – борьба с конкретным возбудителем. Вакцинация – главная мера, помогающая избежать смерти ребенка в раннем возрасте.
Иммунизация
Научными словами, процесс обеспечения человека специфической защитой от вирусов и бактерий называется иммунизацией. Вакцинация – это не единственный способ приобретения протекции от патогенных микроорганизмов. Например, пациентам могут вводить готовые антитела (это пассивная иммунизация). В случае с прививками в организм вкалывается ослабленный возбудитель или определенный его белок, который стимулирует формирование защитных сил применительно к специфическому вирусу или бактерии.

Малыш получает прививку
Преимущество вакцинации в том, что выработанные антитела сохраняются дольше, чем введенные искусственно. В свою очередь, если ребенок еще раз инфицируется, требуется повторная пассивная иммунизация. Если вводить иммуноглобулин второй раз, возможны побочные эффекты при более низкой результативности лечения. Поэтому на практике этот метод терапии применяется, лишь если по каким-то причинам невозможна вакцинация.
Какие прививки ставят малышам до года
Детей вакцинируют от самых распространенных смертельных инфекционных заболеваний.
Гепатит B
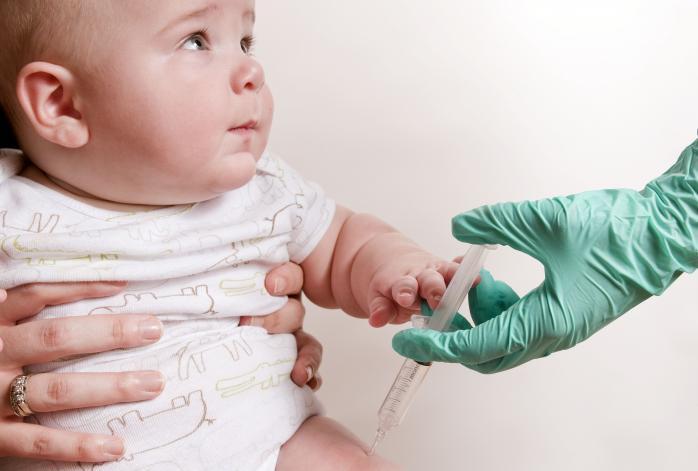
Это поражение печени, вызванное попаданием специфического вируса в организм. Может вызывать цирроз и/или онкологические заболевания и, как следствие, смерть. Причем, чем раньше человек заражается, тем выше вероятность перехода процесса в хроническую форму. Поэтому болезнь особенно опасна для грудничков.
Она в 50 раз более заразна, чем ВИЧ. В свою очередь, вакцина переносится легко и формирует стойкий иммунитет. Первая прививка делается в течение 24 часов после рождения.
Вакцинация ребенка
К сожалению, деятельность «антивакцинаторов» привела к тому, что, по статистике, каждый второй непривитый младенец рискует заболеть гепатитом B с вполне реальной перспективой развития цирроза или рака печени.
Туберкулез
Это очень распространенная патология, от которой каждый год погибает больше, чем полтора миллиона людей во всем мире. Даже если человек не умирает от нее, то без надлежащего лечения может получить инвалидность.
Прививка от туберкулеза делается на 3-5 день после рождения. Чтобы не перегружать организм крохи, вакцина вводится отдельно от других. Также после прививки не рекомендуется столкновение ребенка с какими-либо инфекциями.
Столбняк
Столбняк – заболевание, при котором тяжело поражается нервная система, что приводит к сильным судорогам и напряжению скелетной мускулатуры. Возможны такие осложнения, как спазм дыхательных мышц, голосовой щели и диафрагмы и паралич сердца, являющиеся самыми распространенными причинами смерти от столбняка. Также человек может умереть вследствие инфаркта, пневмонии, заражения крови, разрыва артерий и иных осложнений.
В возрасте 3 месяцев детям вводят вакцину АКДС, которая одновременно дает иммунитет от двух других опасных заболеваний: коклюша и дифтерии.
Полиомиелит
Это болезнь, ведущая или к инвалидности, или к смерти. Вылечить ее нельзя. Поэтому вакцинация – единственный способ обеспечить нормальную жизнь ребенку. Первая прививка делается в 3 месяца.
Дифтерия
Опасное заболевание, которое на ранних стадиях может напоминать ангину, но ведет к тяжелейшим осложнениям, вплоть до летального исхода. Болезнь передается воздушно-капельным способом. Смерть наступает от закупорки дыхательных путей специальной пленкой. Также малыш может умереть от отека шеи.
Вакцина не гарантирует полной защиты, но способна существенно облегчить течение болезни, вплоть до форм, которые не вызывают летального исхода. Поэтому прививка настоятельно рекомендуется.
Коклюш
Тяжелая болезнь, характеризующаяся приступами мучительного кашля. Человек умирает от осложнений типа пневмонии. Из-за кислородного голодания, которое возникает во время заболевания, может развиться коклюшная энцефалопатия, проявляющаяся в нарушениях сознания, вплоть до комы и судорог. Также возможны разрывы сосудов от приступов кашля и эпилепсия.
В каких случаях прививка не рекомендуется
Несмотря на крайне положительный эффект от вакцин, иногда они не применяются:
- Аллергия. Если у ребенка возникают негативные реакции на какие-то компоненты, об этом следует уведомить врача.
- Недоношенность. В целом, такие дети тоже нуждаются в прививках. Но есть определенные нормы по весу, при которых ряд вакцин запрещен. Как только малыш набирает требуемый вес, ему необходимо давать эти препараты, как и обычным младенцам.
- Симптомы респираторного заболевания. Во время ОРВИ иммунитет работает на полную мощность. Если поставить прививку, то его можно только ослабить. Следует дождаться исчезновения симптомов и потом сделать вакцинацию.
- Онкология. Химиотерапия ухудшает иммунитет, и введение патогена, пусть и ослабленного, может усугубить состояние.
- Иммунодефициты также являются противопоказанием. Нередко родители считают, что, если ребенок, который ходит в садик, часто болеет, значит, у него плохой иммунитет. В большинстве случаев это не так. Просто он регулярно сталкивается с вирусами, следовательно, его можно привить почти сразу после исчезновения острых симптомов болезни.
- Прием препаратов. Некоторые лекарства могут быть несовместимыми с вакцинами.
Важно! Нельзя прививаться и в острой фазе любого другого инфекционного заболевания.
Последствия отказа от иммунизации до года
Делать ли прививки ребенку? В возрасте до года создается специфический иммунитет. Если не формировать его, вероятность заболеть значительно повышается. Симптомы описаны выше, и они очень неприятные. Поэтому, конечно, надо делать прививки.
За и против прививок
Аргументы за прививки:
- Этот метод доказал свою эффективность.
- Вакцинация поможет уберечься от страшных заболеваний.
- Это безальтернативный способ получения приобретенного иммунитета.
- Чем больше людей прививается, тем меньше вероятность заболеть и непривитому. Все из-за коллективного иммунитета. Люди с приобретенной устойчивостью к заболеваниям быстро уничтожат возбудитель и не будут его передавать остальным. Поэтому человек без устойчивости к патогенам не подхватит его.
На заметку. Против прививок может говорить только наличие медицинских противопоказаний.
Нужно серьезно подумать, стоит ли рисковать жизнью малыша ради псевдоаргументов «антипрививочников»? Ведь последствия туберкулеза, коклюша, дифтерии, столбняка, полиомиелита и других заболеваний куда серьезнее возможных индивидуальных реакций на прививку. С последними в большинстве случаев может справиться доктор, и они не представляют угрозы.
Стоит ли прививать ребенка? Конечно, да. Это значительно увеличит продолжительность его жизни. Вопрос, какие прививки можно не делать ребенку, даже не стоит. Это обязательная процедура.
Видео
Источник
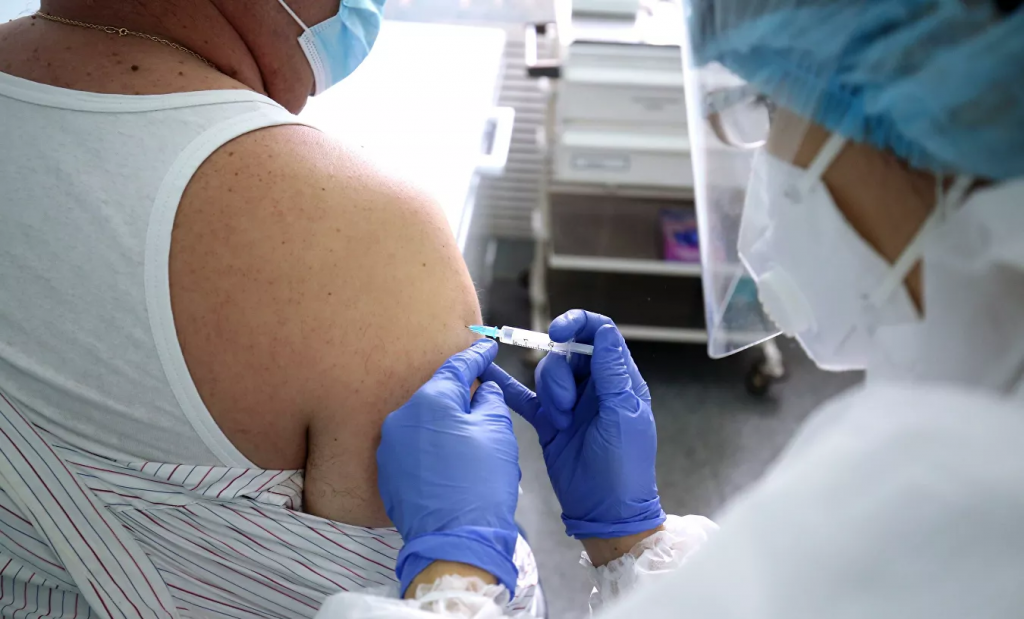
Вакцину “Спутник V”, созданную Центром Гамалеи, уже получили более двухсот тысяч человек — в первую очередь врачи, учителя, соцработники. Прививочная кампания началась в регионах: туда отгрузили 330 тысяч доз, а в ближайшие месяцы отправят еще порядка трех миллионов. Есть надежда, что эпидемию COVID-19 удастся сдержать. Однако многих волнует, стоит ли вакцинироваться разработанным в сжатые сроки препаратом, как это скажется на здоровье и не лучше ли просто переболеть. Согласно исследованию ФОМ, только 42 процента россиян не исключают возможность привиться в ближайшее время.
Из чего состоит вакцина “Спутник V”?
Из двух аденовирусов человека — ad 26 и ad 5 с измененным геномом. Обычные аденовирусы вызывают ОРВИ, воспаление миндалин и аденоидов. Чтобы сделать вакцину, у микроба отключают гены репликации — иными словами, кастрируют. Он все еще способен проникать в клетку, но не может размножаться. Теперь это идеальный безвредный носитель — вектор, способный доставить “посылку” точно по адресу.
В качестве посылки выступает ген, несущий инструкцию о синтезе спайк-белка SARS-CoV-2. Его просто вставляют в геном “кастрированного” аденовируса. Вектор проникает в клетку и начинает синтезировать разнообразные белки, в том числе спайк. Организм реагирует на него, вырабатывая специфический иммунитет. Иммунные клетки разлагают вектор и удаляют его из организма.
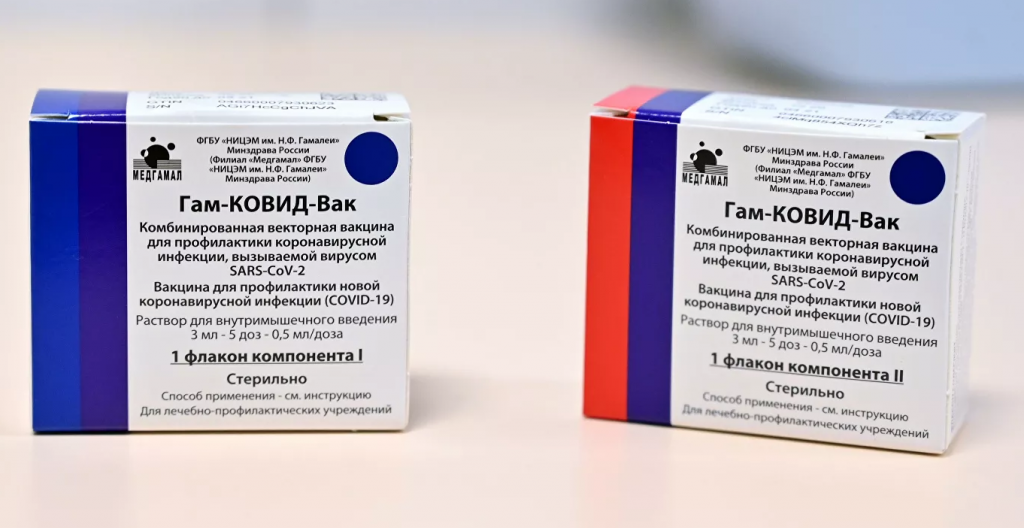
Есть ли в вакцине что-то опасное?
Нет. Даже сами по себе аденовирусы вызывают несильные инфекционные воспаления. Кроме того, у них есть несколько преимуществ. Например, большой ДНК-геном — поэтому их несложно обезвредить, выключив пару генов. По этой же причине они не встраивают собственный геном в ДНК клетки-хозяина, соответственно, не вызывают там мутаций.
В ней есть коронавирус?
В аденовирусных векторах, из которых состоит вакцина, нет SARS-CoV-2. Там только один его ген — небольшая последовательность нуклеотидов, несущая инструкцию о синтезе спайк-белка — шипа на оболочке коронавируса. С его помощью вирус цепляется к клеточной мембране, попадает внутрь. Уже один этот белок, оказавшись в клетке человека, способен вызвать иммунную реакцию организма, но привести к болезни не может.
Как делают прививку? Это больно?
Делают укол в мышцу руки шприцем, как и с большинством вакцин. Место укола может немного поболеть, редко наблюдаются покраснение и зуд, но быстро проходят сами без специального лечения. “Спутник V” вводят в два этапа. Сначала человек получает первую дозу с аденовирусным вектором серотипа 26. Через 21 день — вторую дозу на основе аденовируса пятого серотипа. Это сделано специально: если одна из доз сработала слабо, потому что в организме есть иммунитет к этому типу аденовируса, то вторая практически гарантированно обеспечит защиту. Двухэтапная схема иммунизации (прайм-буст) хорошо известна в мире и считается очень эффективной.

Какие побочные эффекты вызывает вакцина?
В статье в журнале Lancet по результатам первой-второй стадии клинических испытаний ученые из Центра Гамалеи назвали следующие самые частые побочные эффекты: боль в месте укола, повышение температуры, головная боль, утомляемость, мышечные и суставные боли. Температура повышалась до 37-38,4 градуса, максимум — до 38,5-38,9 градуса.
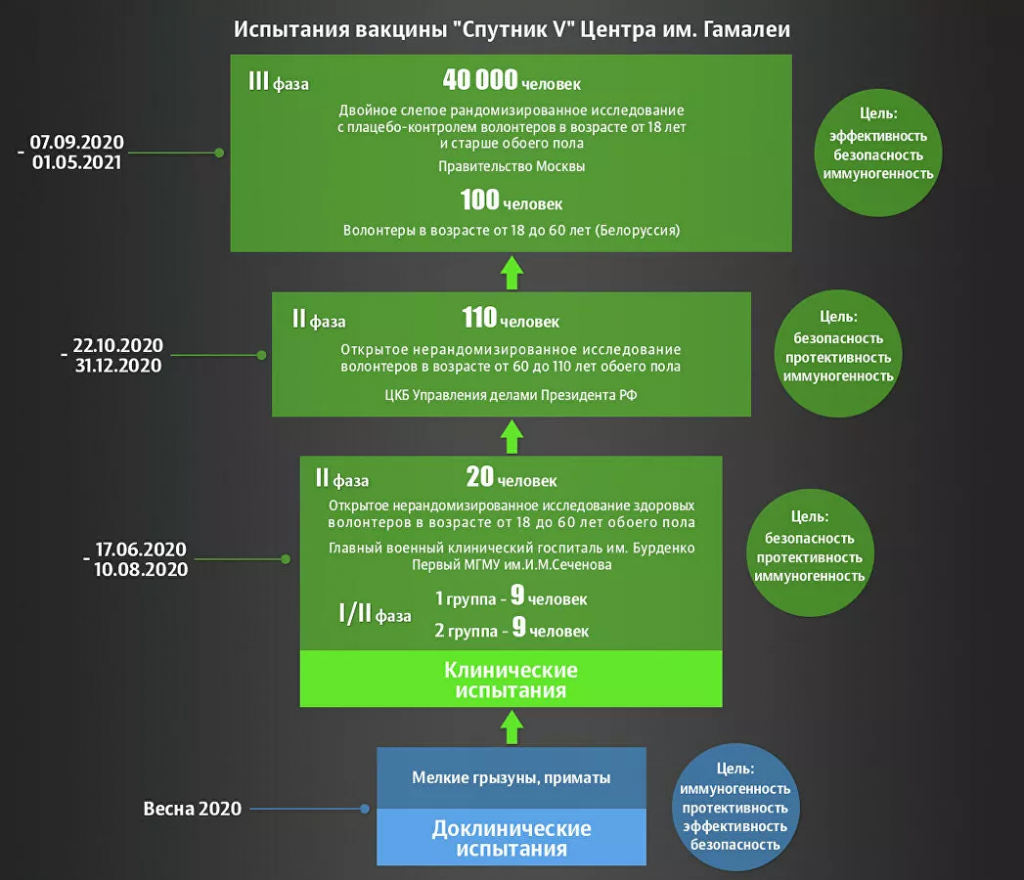
Испытания первой-второй стадии проводили на 120 здоровых людях в возрасте 18-60 лет. Все побочные эффекты у них были слабо выражены, никаких серьезных проблем не отмечали. Результаты подтвердили безопасность вакцины на основе аденовирусных векторов человека и дали основания для регистрации ее в России. Сейчас продолжаются пострегистрационные испытания, которые охватывают почти 40 тысяч добровольцев.
В памятке вакцинированных Гам-КОВИД-Вак-2020 (“Спутник V” — торговое название препарата) сказано, что у 5,7 процента людей наблюдается повышение температуры, озноб, головная боль, ломота в теле. Слабость и недомогание, тошнота — у десяти процентов. Могут быть боль и зуд в месте укола, а также заложенность носа и боль в горле. Это индивидуальные реакции, которые проходят через один – максимум три дня.
Можно ли прививаться переболевшим COVID-19?
Как действует вакцина на переболевших, неизвестно — такие исследования не проводились. Здравый смысл подсказывает: после коронавирусной инфекции должен формироваться естественный иммунитет. Как долго он держится, неясно. Но, учитывая пусть и редкие случаи повторного заражения, — возможно, месяцы, полгода. Значит, на это время с вакциной нужно подождать. У тех, кто переболел весной, иммунитет уже может ослабнуть.
Директор НМИЦ терапии и профилактической медицины Оксана Драпкина, слова которой приводят СМИ, сообщила: переболевшие не подлежат вакцинации. О перенесенном заболевании свидетельствует повышенный уровень антител класса G в крови. Этот анализ можно сдать самостоятельно в поликлинике по ОМС или платно, прежде чем идти на прививку.
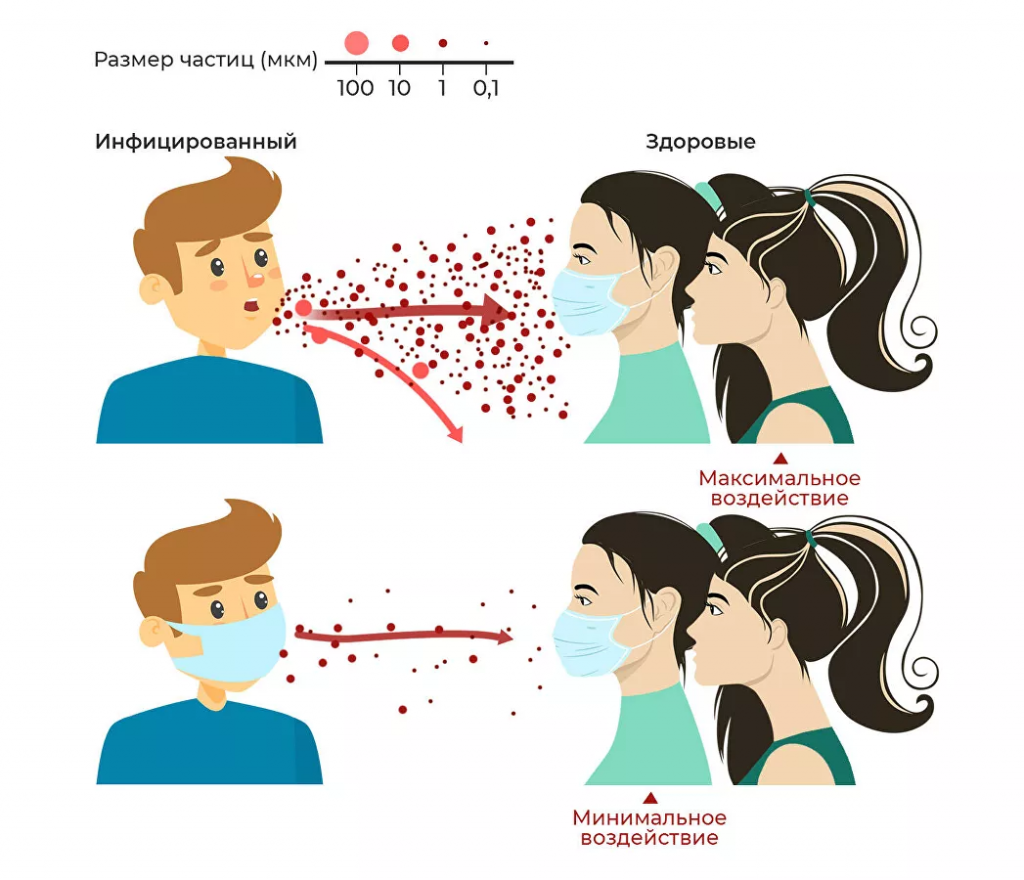
Надо ли носить маску после вакцинирования?
Обязательно. Иммунитет полностью формируется через три недели после второй дозы вакцины (42-й день после первого укола). В этот период человек еще не окончательно защищен, поэтому необходимо соблюдать все меры профилактики. Кроме того, масочный режим действует на территории России с конца октября и его никто не отменял. Маску в местах массового скопления людей необходимо носить всем, независимо от того, привился человек от COVID-19 или нет.
В СМИ пишут о заболевших COVID-19 после вакцинации
Такие случаи возможны, и здесь важно понимать, что причина, а что следствие. В вакцине от Гамалеи нет возбудителя COVID-19, поэтому она не может вызвать болезнь. Если человек заболел после прививки, значит, в момент вакцинации уже был инфицирован, но из-за отсутствия симптомов не знал об этом.
Если инфицирование произошло незадолго или в день вакцинации, то проведенные до этого тесты на присутствие коронавируса и антител к нему могут быть отрицательными.
Заболевание COVID-19 после первой прививки — совпадение, следствие того, что человек был инфицирован или же подхватил вирус сразу после вакцинирования. Это не так уж невероятно, учитывая высокую заболеваемость в зимние месяцы.
Эффективность вакцины “Спутник V” — 91,4 процента, говорится на официальном сайте. Директор Центра имени Гамалеи Александр Гинцбург в передаче на YouTube-канале “Соловьев LIVE” сообщил о 96-процентной эффективности. Вероятность заболеть — четыре процента. По словам ученого, у тех, кто из-за физиологических особенностей попал в эти четыре процента, болезнь пройдет в гораздо более мягкой форме: в виде насморка, кашля, возможно с небольшой температурой. Но в легкие возбудитель не опустится.
Не лучше ли вместо прививки переболеть COVID-19?
Решение о вакцинации каждый принимает сам или вместе с лечащим врачом, исходя из имеющихся заболеваний и текущего состояния. Если противопоказаний нет, нужно взвесить риски для здоровья: с прививкой они ниже, чем с COVID-19. К тому же есть данные, что более сильный иммунитет формируется как раз после вакцины.
Согласно моделям, у 22 процентов населения планеты есть минимум одно заболевание, которое увеличивает риск тяжелой формы COVID-19. Но и легкая форма — удар по организму. У некоторых переболевших отмечается длинный “ковидный хвост” — нежелательные последствия. Не исследованы долгосрочные эффекты перенесенного заболевания. Стоит учесть и потерю трудоспособности минимум на две недели, затраты на лекарства. А главное — повышенную вероятность заразить членов семьи, особенно пожилых.
Источник
