Переливание крови и прививки


Стать донором может практически любой здоровый человек, если он старше 18 лет, не имеет противопоказаний к донорству, а его вес больше 50 кг.
С другой стороны, стать донором крови и ее компонентов может только Человек с большой буквы. Человек, который готов встать пораньше, потратить свое время, чтобы спасти чью-то жизнь.
ПРОТИВОПОКАЗАНИЯ
Перед процедурой потенциальный донор проходит бесплатное медицинское обследование, которое включает в себя приема врачом-трансфузиологом и предварительное лабораторное исследование.
При этом есть ряд противопоказаний к донорству: абсолютных, то есть независящих от давности заболевания и результатов лечения, и временных — действующих лишь определенный срок.
Абсолютными противопоказаниями является наличие таких серьезных заболеваний как ВИЧ-инфекция, сифилис, вирусные гепатиты, туберкулез, болезни крови, онкологические заболевания и другие.
Возможно, Вы будете разочарованы тем, что не сможете совершить донацию при наличии абсолютных противопоказаний.
Однако Служба крови надеется, что Вы поймете нашу главную задачу — обеспечение безопасности компонентов донорской крови для пациентов.
Наличие противопоказаний к донорству не означает, что Вы не можете внести свой вклад в развитие добровольного донорства крови!
В разделе «Волонтерам» Вы можете узнать, как помочь Донорскому движению. Спасайте жизни вместе со Службой крови!
Временные противопоказания имеют различные сроки в зависимости от причины. Самыми распространенными запретами являются: удаление зуба (10 дней), нанесение татуировки, пирсинг или лечение иглоукалыванием (1 год), ангина, грипп, ОРВИ (1 месяц с момента выздоровления), менструация (5 дней со дня окончания), аборт (6 месяцев), период беременности и лактации (1 год после родов, 3 месяца после окончания лактации), прививки.
Перечень противопоказаний к донорству крови и ее компонентов
(согласно Приказу Министерства здравоохранения Российской Федерации от 14 сентября 2001 г. N 364 «Об утверждении порядка медицинского обследования донора крови и ее компонентов»)
Абсолютные противопоказания
1. Гемотрансмиссивные заболевания
1.2. Инфекционные:
- СПИД, носительство ВИЧ-инфекции
- Сифилис, врожденный или приобретенный
- Вирусные гепатиты, положительный результат исследования на маркеры вирусных гепатитов (HBsAg, анти-HCV антител)
- Туберкулез, все формы
- Бруцеллез
- Сыпной тиф
- Туляремия
- Лепра.
1.2. Паразитарные:
- Эхинококкоз
- Токсоплазмоз
- Трипаносомоз
- Филяриатоз
- Ришта
- Лейшманиоз.
2. Соматические заболевания
2.1. Злокачественные новообразования
2.2. Болезни крови
2.3. Органические заболевания ЦНС
2.4. Полное отсутствие слуха и речи
2.5. Психические заболевания
2.6. Наркомания, алкоголизм
2.7. Сердечно сосудистые заболевания:
- гипертоническая болезнь II III ст.
- ишемическая болезнь сердца
- атеросклероз, атеросклеротический кардиосклероз
- облитерирующий эндоартериит, неспецифический аортоартериит, рецидивирующий тромбофлебит
- эндокардит, миокардит
- порок сердца
2.8. Болезни органов дыхания:
- бронхиальная астма
- бронхоэктатическая болезнь, эмфизема легких, обструктивный бронхит, диффузный пневмосклероз в стадии декомпенсации
2.9. Болезни органов пищеварения:
- ахилический гастрит
- язвенная болезнь желудка и двенадцатиперстной кишки.
2.10. Заболевания печени и желчных путей:
- хронические заболевания печени, в том числе токсической природы и неясной этиологии
- калькулезный холецистит с повторяющимися приступами и явлениями холангита
- цирроз печени.
2.11. Заболевания почек и мочевыводящих путей в стадии декомпенсации:
- диффузные и очаговые поражения почек
- мочекаменная болезнь
2.12. Диффузные заболевания соединительной ткани
2.13. Лучевая болезнь
2.14. Болезни эндокринной системы в случае выраженного нарушения функций и обмена веществ
2.15. Болезни ЛОР-органов:
- озена
- прочие острые и хронические тяжелые гнойно — воспалительные заболевания
2.16. Глазные болезни:
- остаточные явления увеита (ирит, иридоциклит, хориоретинит)
- высокая миопия (6 Д и более)
- трахома
- полная слепота
2.17. Кожные болезни:
- распространенные заболевания кожи воспалительного и инфекционного характера
- генерализованный псориаз, эритродермия, экземы, пиодермия, сикоз, красная волчанка, пузырчатые дерматозы
- грибковые поражения кожи (микроспория, трихофития, фавус, эпидермофития) и внутренних органов (глубокие микозы)
- гнойничковые заболевания кожи (пиодермия, фурункулез, сикоз)
2.18. Остеомиелит острый и хронический
2.19. Оперативные вмешательства по поводу резекции органа (желудок, почка, желчный пузырь, селезенка, яичники, матка и пр.) и трансплантации органов и тканей
Временные противопоказания
Наименования
Срок отвода от донорства
1. Факторы заражения гемотрансмиссивными заболеваниями *
Трансфузии крови*, ее компонентов (исключение оставляют ожоговые реконвалесценты и лица, иммунизированные к резус – фактору)
6 месяцев
Оперативные вмешательства, в т.ч. аборты (необходимо представление медицинской справки) (выписки из истории болезни) о характере и дате операции
6 месяцев со дня оперативного вмешательства
Нанесение татуировки, пирсинг или лечение иглоукалыванием
1 год с момента окончания процедур
Пребывание в загранкомандировках длительностью более 2 месяцев
6 месяцев
Пребывание в эндемичных по малярии странах тропического и субтропического климата (Азия, Африка, Южная и Центральная Америка) более 3 месяцев
3 года
Контакт с больными гепатитами:
3 месяца
1 год
2. Перенесенные заболевания
2.1. Инфекционные заболевания, не указанные в разделе «Абсолютные противопоказания»:
- малярия в анамнезе при отсутствии симптомов и отрицательных результатов иммунологических тестов
3 года
- брюшной тиф после выздоровления и полного клинического обследования при отсутствии выраженных функциональных расстройств
1 год
1 месяц после выздоровления
2.2. Прочие инфекционные заболевания, не указанные в разделе «Абсолютные противопоказания» и п. 2.1 настоящего раздела
6 месяцев после выздоровления
2.3. Экстракция зуба
10 дней
2.4. Острые или хронические воспалительные процессы в стадии обострения независимо от локализации
1 месяц после купирования острого периода
2.5. Вегето – сосудистая дистония
1 месяц
2.6. Аллергические заболевания в стадии обострения
2 месяца после купирования острого периода
3. Период беременности и лактации
1 год после родов, 3 месяца после окончания лактации
4. Период менструации
5 дней со дня окончания менструации
- прививка убитыми вакцинами (гепатит В, столбняк, дифтерия, коклюш, паратиф, холера, грипп), анатоксинами
10 дней
- прививка живыми вакцинами (бруцеллез, чума, туляремия, вакцина БЦЖ, оспа, краснуха, полиомиелит перорально), введение противостолбнячной сыворотки (при отсутствии выраженных воспалительных явлений на месте инъекции)
1 месяц
- введение иммуноглобулина против гепатита В
1 год
- прививка вакциной против бешенства
2 недели
6. Прием лекарственных препаратов:
2 недели после окончания приема
3 дня после окончания приема
7. Прием алкоголя
48 часов
8. Изменения биохимических показателей крови:
- повышение активности аланин – аминотрансферазы (АЛТ) менее чем в 2 раза
3 месяца
- повторное повышение или увеличение АЛТ в 2 и более раз
отстранение от донорства и направление на обследование
1 месяц
Гемотрансмиссивные заболевания — заболевания, полученные вследствие переливания крови
Трансфузия — переливание крови
При наличии у донора заболеваний, не вошедших в данный Перечень, вопрос о допуске к донорству решается комиссионно врачом – трансфузиологом и соответствующим(ими) специалистом(ами).
Читайте также
Современная эффективная деятельность Службы крови стала возможна только благодаря реализации основных направлений ее развития.
Большинство людей знают о донорстве очень мало и потому доверяют самым необоснованным мифам…
Успешные практики организации донорских дней, мнения ведущих экспертов Службы крови
Планируешь донацию? Расскажи об этом своим друзьям!
Источник
Подготовка к обменному переливанию крови у новорожденных детей
Меры предосторожности для обменного переливания крови:
1. Необходимо стабилизировать состояние новорожденного перед началом процедуры обменного переливания.
2. Не начинают процедуру обменного переливания (ОП) без персонала, осуществляющего мониторинг жизненно важных функций, а также для других экстренных целей.
3. Используют препарат крови в соответствии с клиническими показаниями. Вводят наиболее свежую кровь из доступной, предпочтительно взятую не позже чем за 5-7 дней.
4. Проверяют концентрацию калия в донорской крови при гиперкалиемии или почечной недостаточности у пациента.
5. Тщательно следят за состоянием новорожденного во время и после процедуры.
6. Не ускоряют проведение процедуры:
а. Может потребоваться повторное ОП в связи со снижением эффективности в результате ускорения процедуры.
б. Останавливают или замедляют проведение процедуры в случае нестабильного состояния пациента.
7. Используют только термостатические управляемые устройства для согревания крови, прошедшие поверку на предмет поддержания температуры и тревоги. Следует проверить работу и безопасность отдельных устройств для согревания крови. Нельзя перегревать кровь (температура не должна быть выше 38 °С).
8. В случае трудностей с забором крови из катетера не применяют чрезмерное разрежение для аспирации. Меняют положение катетера или заменяют шприц, запорный краник и любые другие коннекторы.
9. Оставляют кровь с антикоагулянтом в катетере или промывают катетер гепаринизированным физиологическим раствором при прерывании процедуры.
10. Промывают катетер гепаринизированным физиологическим раствором при введении препарата кальция.
Подготовка к обменному переливанию крови
1. Препарат крови и его объем.
а. Связываются с учреждением, имеющим банк крови, трансфузиологом для определения наиболее подходящего препарата крови для переливания:
(1) В целях коррекции анемии и гипербилирубинемии используют цельную кровь с уменьшенным содержанием плазмы или эритроциты, восстановленные плазмой, с объемным содержанием клеток, доведенным до 0,5-0,6.
(2) В качестве антикоагулянта в кровь могут быть добавлены цитрат или глюко-зофосфат или гепарин. Дополнительных антикоагулянтных растворов следует избегать. Если доступны эритроциты только в дополнительном растворе, то его можно удалить путем отмывания или центрифугирования и удаления надосадочной жидкости до восстановления эритроцитов плазмой.
(3) Препараты крови должны быть приготовлены не позднее чем за 7 дней до введения.
(4) Следует использовать облученную кровь во всех случаях ОП для предотвращения реакции трансплантат против хозяина. Во время хранения облученных единиц крови значительно возрастает концентрация калия, поэтому облучение необходимо проводить непосредственно перед переливанием (не позднее 24 ч).
(5) Стандартный скрининг, проводимый банком крови, должен включать исследования на серповидноклеточную анемию, ВИЧ, гепатит В и цитомегаловирус.
(6) В эндемичных популяциях необходимо проверять донорскую кровь на недостаточность глюкозо-6-ФДГ и HbS.
б. При аллоиммунизации, например, по антигенам резус-фактора, АВО группе, необходимо уделить особое внимание исследованиям на совместимость:
(1) В случаях, когда предполагают рождение ребенка с тяжелой ГБН, до родов заготавливают резус-отрицательную кровь 0 (I) группы и проверяют на совместимость с кровью матери.
(2) Донорская кровь, заготовленная до рождения ребенка, должна быть отрицательна по антигену, вызвавшему гемолитическую болезнь, а также перекрестно проверена на совместимость с кровью новорожденного.
(3) При ГБН по системе АВО кровь должна быть 0 (I) группы и резус-отрицательной либо совместимой по резус-фактору с материнской кровью или кровью новорожденного. Кровь должна быть отмыта от свободной плазмы или иметь низкий титр анти-А- или анти-В-антител. Эффективность процедуры выше при использовании эритроцитов 0 (I) группы с плазмой AB(IV), но в таком случае необходимо применять компоненты крови от двух доноров при проведении одного ОП.
(4) При ГБН по системе резус-фактора кровь должна быть резус-отрицательной и 0 (I) группы или той же группы, что у новорожденного.
в. У новорожденных с полицитемией оптимальной средой для разведения при частичном ОП является изотонический раствор натрия хлорида, а не плазма или альбумин.
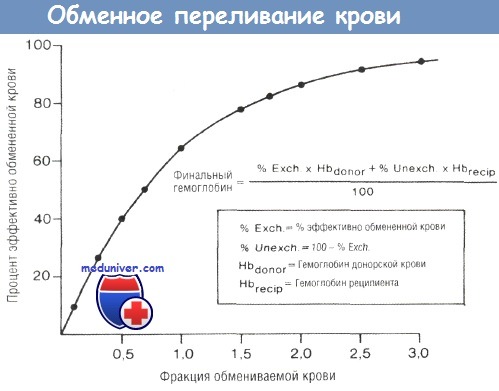
График, отражающий эффективность обменного переливания по сравнению с фракционным обменом крови.
По формуле возможно произвести расчет гемоглобина после окончания операции.
Объем необходимой донорской крови
а. Во всех возможных случаях используют не более одной целой единицы крови на каждую процедуру для уменьшения побочных эффектов введения донорской крови.
б. На всю процедуру обменного переливания (ОП) необходимо обычно 25-30 мл. Расчет проводят по формуле:
Общее количество = объем для текущего ОП + объем мертвого пространства трубок и нагревателя крови.
в. Двухобъемное обменное переливание для удаления билирубина, антител и т.д.:
2 х объем крови новорожденного = 2×80-120 мл/кг.
(1) Объем циркулирующей крови у недоношенных менее 100-120 мл/кг, у доношенных — менее 80-85 мл/кг.
(2) Во время ОП заменяют приблизительно 85% объема крови новорожденного.
г. Однообъемное обменное переливание. Заменяют примерно 60% объема крови новорожденного.
д. Частичное обменное переливание для коррекции тяжелой анемии:
Объем (мл) = [объем крови новорожденного х (Hb желаемый – Hb начальный)]/НЬЭМ -Hb начальный.
е. Однообъемное или частичное обменное переливание для коррекции полицитемии:
Объем (мл) = [объем крови новорожденного х желаемое изменение Ht]/начальный Ht.
2. Подготовка новорожденного:
а. Укладывают новорожденного в инкубатор с доступами со всех сторон и контролируемой средой. ОП у недоношенных новорожденных с низкой массой тела можно выполнять в согревающем инкубаторе при возможности обеспечения стерильности операционного поля и легкого доступа к катетерам.
б. Фиксируют новорожденного. Введение седативных и обезболивающих препаратов обычно не требуется. Новорожденным в сознании можно дать соску-пустышку на время процедуры.
в. Присоединяют монитор для слежения за жизненно важными функциями и устанавливают значение базального уровня (температура, ЧДД и ЧСС, оксигенация).
г. Опорожняют желудок новорожденного:
(1) Прекращают кормление за 4 ч до процедуры, если это возможно.
(2) Устанавливают орогастральный зонд и удаляют содержимое желудка. Оставляют зонд открытым.
д. Начинают внутривенное введение глюкозы и лекарственных препаратов:
(1) Если операция обменного переливания прервана прежде, чем достигнут необходимый уровень инфузии.
(2) Если появляются симптомы гипогликемии.
(3) Может понадобиться дополнительный внутривенный катетер для введения лекарственных средств по экстренным показаниям.
е. Перед началом процедуры обмена стабилизируют состояние новорожденного. Для этого выполняют, например, переливание препаратов форменных элементов крови при тяжелой гиповолемии и анемии или изменяют параметры вентиляции или концентрацию кислорода в случаях, где имеется декомпенсация функции дыхания.
3. Венозный доступ для обменного переливания:
а. Методика извлечения-вливания. Центральным доступом служит обычно катетер пупочной вены.
б. Изоволюметрический обмен с одновременным введением донорской крови через венозный катетер и удаление крови ребенка через артериальный катетер. При данной методике обменное переливание лучше переносят новорожденные в состоянии средней тяжести и в нестабильном состоянии, потому что в этом случае уменьшается колебание АД и церебрального кровотока. Также отдают ей предпочтение, когда доступен или предпочтителен только периферический венозный доступ:
(1) Инфузию донорской крови можно проводить через катетер пупочной вены или периферический внутривенный катетер.
(2) Забирать кровь новорожденного можно из катетера пупочной артерии, или венозного катетера, или периферического артериального катетера (обычно лучевой артерии).
4. Лабораторные исследования крови новорожденного перед обменным переливанием (проводят в соответствии с клиническими показаниями):
а. Диагностические исследования перед операцией обменного переливания. Перед ОП проводят серологические исследования крови новорожденного (например, исследования для определения причины гемолиза, титра антивирусных антител), метаболический скрининг или генетические исследования.
б. Определение гемоглобина, гематокрита, количества тромбоцитов.
в. Исследование концентрации электролитов, кальция, газов крови.
г. Определение уровня глюкозы.
д. Определение уровня билирубина.
е. Коагулограмма.
5. Подготовка крови.
а. Контролируют исследование препарата крови:
(1) Тип и данные перекрестной пробы.
(2) Срок годности.
(3) Идентификацию донора и реципиента.
б. Присоединяют набор для введения крови к трубке обогревателя и к пакету с донорским препаратом.
в. Дают крови протечь через обогреватель.
– Также рекомендуем “Методика обменного переливания крови у новорожденных детей”
Оглавление темы “Гемоотрансфузии у новорожденных детей”:
- Методика переливания тромбоцитов у новорожденных детей
- Переливание гранулоцитов у новорожденных детей – показания, методика
- Переливание свежезамороженной плазмы (СЗП) у новорожденных детей – показания, методика
- Прямое переливание крови от донора новорожденным детям – проблемы
- Показания и противопоказания для переливания аутологичной плодовой крови у новорожденных детей
- Осложнения переливания крови и ее компонентов
- Показания и противопоказания для обменного переливания крови у новорожденных детей
- Оборудование для обменного переливания крови у новорожденных детей
- Подготовка к обменному переливанию крови у новорожденных детей
- Методика обменного переливания крови у новорожденных детей
Источник
