После прививки от краснухи ребенок простыл


Опубликовано: 20 октября 2018
Сегодня прививки широко применяются специалистами большинства стран мира для защиты детей от тяжелых инфекционных заболеваний. Вакцинация позволяет выработать невосприимчивость ко многим опасным болезням, в результате чего ребенок становится неуязвим для широкого спектра инфекций.
Несмотря на очевидную профилактическую пользу прививок, многие родители до сих пор с осторожностью относятся к вакцинации. Чаще всего отказ от введения вакцины мотивирован:
- боязнью осложнений,
- недоверием к специалистам клиники,
- религиозными взглядами семьи,
- уверенностью в том, что ребенок и без прививки не рискует заразиться,
- убеждением, что есть другие, более эффективные меры профилактики болезней.
Конечно, вакцин, не вызывающих никаких ответных реакций у ребенка, просто не существует. Это обусловлено тем, что детям вводят микробы в ослабленном состоянии или их частицы, чтоб вызвать иммунный ответ. В организме начинается слабое воспаление, которое приводит к формированию специфических антител и клеток памяти. Они обеспечивают защиту от инфекции на длительный срок или даже на всю жизнь.
Какие реакции считаются вариантом нормы?
Любая прививка мертвыми или живыми возбудителями всегда вызывает реакцию со стороны иммунитета. В первые часы и дни после введения вакцины детей могут беспокоить:
- головокружение,
- слабость и недомогание,
- несильные головные боли,
- расстройства пищеварения,
- повышение температуры.
Эти реакции — вариант нормы. Коме того, укол — это всегда стресс для маленького организма, поэтому поведение ребенка после вакцинации может измениться. Чаще всего дети капризничают и кричат, испытывают беспокойство, плохо спят и даже отказываются от приема пищи. Эти симптомы обычно проходят сами собой и не требуют вмешательства специалиста.
Мифы о вакцинации
Нередко встречается ситуация, когда через несколько дней после прививки дети заболевают. Многие родители тут же находят связь между вакцинацией и болезнью, считая, что именно вакцина спровоцировала болезнь. На самом деле это миф.
Почему же прививка не может являться причиной ОРВИ? Все просто: вакцина активирует лишь определенную группу иммунных клеток, в то время как предрасположенность к простудам обусловлена несостоятельностью совсем других клеток. Если же после прививки ребенок заболел ОРВИ, то, вероятно:
- очаг инфекции уже был в организме, но симптомы еще не успели проявиться,
- заражение произошло в больнице в день вакцинации или в ближайшее время после нее.
Еще одно распространенное заблуждение — принимать естественную реакцию на прививку за осложнения. Реакция на введение микробов и их частей — это норма: организм обнаружил опасность и начал борьбу с ней. Вялость, снижение аппетита, небольшой подъем температуры — обычные явления. К осложнениям относят:
- лимфаденит,
- миокардит,
- уменьшение количества лейкоцитов и гемоглобина в крови,
- абсцесс в месте укола,
- аллергические реакции и пр.
Они развиваются, если вакцинация была проведена некачественной вакциной или при наличии противопоказаний. В таких случаях самолечение недопустимо. Необходима квалифицированная врачебная помощь.
Как предотвратить ОРВИ после прививки?
В течение нескольких дней после прививки организм ребенка ослаблен и нуждается в поддержке. Риск подхватить инфекцию будет минимальным, если до и после вакцинации соблюдать меры профилактики:
- не находиться в местах скопления людей,
- не кутать ребенка в слишком теплую одежду и не допускать переохлаждения,
- следить за распорядком дня, уделяя особое внимание режиму сна и бодрствования.
Важно позаботиться и об укреплении детского иммунитета. Для профилактики ОРВИ многие педиатры советуют использовать Деринат в форме спрея или назальных капель. Как применять препарат указано на нашем сайте. Средство действует сразу в нескольких направлениях: повышает клеточный и гуморальный иммунитет, уничтожает бактерии и вирусы, восстанавливает повреждения слизистой носоглотки, не давая микробам проникать глубже.
Позаботьтесь об укреплении иммунной защиты ребенка сегодня, чтобы не заболеть сразу после плановой вакцинации. Будьте здоровы!
Полезные статьи:
Источник
Отсроченная опасность
Календарь профилактических прививок строго регламентирован: каждая вакцина имеет свои сроки введения. Они рассчитаны исходя из особенностей иммунной защиты и сроков формирования системного иммунитета. Чаще всего после введения первой дозы необходимо делать ревакцинацию, т. е. прививаться повторно. Количество рекомендованных ревакцинаций разными вакцинами колеблется от о1 до 7. Интервал между прививками, как и график, утвержден исходя из особенностей иммунного ответа на ту или иную вакцину.
Установленный временной «зазор» между вакцинациями «укорачивать» категорически запрещено — в противном случае снижается иммунная защита, а вот удлинять его при наличии на то веских оснований разрешается. Этим и пользуются многие врачи, перенося очередную прививку по самым разным причинам, среди которых одно из первых мест занимает ОРВИ.
И это понятно — ведь чаще всего вакцинируют детей, а они могут болеть респираторными инфекциями до 10 раз в год, а то и больше. При плотном графике прививок в первые годы жизни вероятность того, что очередная вакцинация придется на простуду, весьма велика.
«Ничего страшного, вакцинируем позже, пусть окрепнет», — подобные уверения нередко приходится слышать родителям от педиатров. Но пока мамы и папы ждут выздоровления ребенка, малыш остается один на один с опасными, порой смертельными заболеваниями.
Сегодня, когда все чаще звучат давно забытые диагнозы, такие как корь, дифтерия и даже бешенство и столбняк, медлить с надежной защитой можно только когда риск вакцинации превышает пользу. И при простуде чаша весов зачастую склоняется в пользу прививания, а не отказа от него.
Прививка при насморке — это норма!
Зарубежные специалисты уверены: дети с ОРВИ, протекающей в мягкой форме, должны прививаться по графику, даже если на момент вакцинации у них повышена температура тела. Авторитетные медицинские организации, в том числе Американский центр по контролю и профилактике инфекционных заболеваний, Американская академия семейных врачей и другие, рекомендуют прививать ребенка, даже если у него:
- температура тела выше 37 градусов (но не выше 38!);
- насморк или кашель;
- воспаление среднего уха (отит);
- легкая диарея.
Во всех этих ситуациях польза от вакцинации (своевременная защита от тяжелых инфекций) существенно выше, чем риск побочных эффектов.
Пресловутое «иммунитет не выдержит» — утверждение из разряда мифов, которые не имеют к истине никакого отношения. Иммунная система ребенка, да и взрослого человека регулярно сталкивается с миллионами антигенов — компонентами вирусов и бактерий, против которых организм вырабатывает антитела. Так происходит изо дня в день, в том числе и когда человек болен.
Читайте также:
Лечение насморка у маленьких детей
Вакцина — это лишь еще один, дополнительный, антиген. Она может вызвать, как правило, мягкие побочные эффекты, например, умеренную лихорадку, болезненность или отечность в месте введения. Но вакцина не способствует ухудшению состояния или обострению легкой простуды: дополнительный антиген — это только один вызов из многих тысяч, на которые приходится отвечать постоянно.
Стоит отметить, что мнение отечественных педиатров по поводу иммунизации температурящих детей все-таки отличается от точки зрения западных коллег: в методических указаниях Минздрава РФ при нетяжелых ОРВИ рекомендуется проводить вакцинацию после нормализации температуры тела.
И все же набивший оскомину насморк не является противопоказанием к прививкам и в отечественной медицине. Как и кашель, боль в горле и прочие катаральные симптомы, протекающие при температуре менее 37 градусов.
Хочется подчеркнуть, что в подавляющем большинстве случаев нет необходимости в проведении анализов крови перед планируемой вакцинацией, поскольку реальные противопоказания подтверждать лабораторными исследованиями нет смысла: их нельзя не заметить.
Привить: когда нужно погодить?
Острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний — безусловные временные противопоказания к вакцинации. Под это понятие подпадают:
- ОРВИ и грипп, сопровождающиеся повышением температуры тела (выше 37 градусов в отечественных рекомендациях и выше 38 — в западных);
- бактериальные инфекции (бронхит, пневмония и др.);
- бронхиальная астма в стадии обострения;
- хронический обструктивный бронхит в стадии обострения;
- атопический дерматит в стадии обострения;
- сенная лихорадка в стадии обострения и другие патологии.
Согласно методическим указаниям Минздрава РФ, плановые прививки в таких случаях должны проводиться через 2–4 недели после выздоровления или во время ремиссии. При этом в некоторых случаях имеет смысл вакцинировать под лекарственной защитой, например прививать ребенка, страдающего аллергией или атопическим дерматитом, на фоне назначения антигистаминных препаратов.
Существует также и перечень заболеваний, которые являются медотводом от вакцинации. Среди них:
- Тяжелое хроническое заболевание, например рак.
- Иммунодепрессия. К этому состоянию не относятся частые простуды — об истинном иммунодефиците говорят после трансплантации органов или костного мозга, а также при приеме иммунодепрессантов.
- Тяжелая аллергическая реакция на предыдущую дозу вакцины или компонента вакцины. Опять же подчеркнем, что к тяжелым не относятся местные реакции, лихорадка.
Согласно статистике Минздрава РФ, только у 1 % детей встречаются основания для медотвода от вакцинации и примерно еще у 1 % — для временной отсрочки иммунизации. Таким образом, 98 детей из 100 должны прививаться согласно календарю прививок, из месяца в месяц, несмотря на насморки и прочие мелкие неприятности.
Марина Поздеева
Фото istockphoto.com
Источник
1398 просмотров
26 февраля 2018
Здравствуйте! Сегодня моему старшему ребенку в садике сделали ревакцинации от краснухи и кори-паротита (в 2 руки). Вакцины живые. Может ли он быть заразен для шестимесячной дочки, которая еще не была привита от этих болезней? Если да, то что теперь делать? Спасибо.
Педиатр
здравствуйте, в практике таких случаев не было зарегестрировано. но бывают исключения. наблюдайте,при появлении сыпи,температуры у младшей,обращайтесь к врачу. но все же переживать не стоит. опасности для дочери нет.
Врач УЗД, Терапевт
Здравствуйте. Не переживайте и не беспокойтесь заразиться ваша дочь от старшего ребенка никак не может. Ничего делать вам не надо дети также могут спокойно играть вместе. Желаю вам всего хорошего и здоровья деткам.
Акушер, Гинеколог
Здравствуйте, нет, не может, не волнуйтесь.
Стоматолог, Ортодонт, Детский стоматолог
Нет, он не сможет никак заразить дочку.
Гинеколог, Акушер
Привитые дети не представляют никакой опасности для окружающих, кроме одного единственного исключения — им является период после вакцинации живой (оральной) вакциной против полиомиелита. После такой вакцинации ребёнок может выделять вирус во внешнюю среду до 60 дней. В эти сроки при тесном контакте возможна передача живого вируса, и непривитый ребёнок может заболеть. Однако если он был хотя бы двукратно привит инактивированной вакциной против полиомиелита, то риск развития вакциноассоциированного полиомиелита сводится к нулю, а значит, контакты с детьми, получившими оральную живую вакцину, в этом случае безопасны. Поэтому ответ нет и еще раз нет. Не заразен. Опасности нет.
Фармацевт
Добрый день. Нет, не заразен
Ортопед, Травматолог
Может ли он быть заразен… – не может.
Ничего делать не нужно.
Педиатр, Терапевт, Массажист
Нет. Эти вакцины не дают возможности заражения. Не переживайте- никогда такого не видела и не слышала. Берегите себя .
Акушер, Гинеколог
Здравствуйте!
Ребёнок после прививки никого заразить не может.
Важно, чтобы привиты ребёнок сейчас не контактировал с больными людьми во избежание простудных заболеваний.
Невролог, Психолог
Добрый день, Анна. Ваш старший привитый ребенок НЕ может быть заразен для малышки, это исключено. Ничего делать не нужно. Единственное, что можно и нужно сделать – успокоиться и не накручивать себя. Ваше беспокойство понятно, но повода для него никакого нет абсолютно. Всё в порядке. Никто никого не заразит. Крепкого здоровья Вам и Вашим малышам, всех благ.
Акушер, Гинеколог
Здравствуйте, Анна! Нет, не заразен. Не переживайте! Здоровья Вам и Вашим детям!
Инфекционист, Гепатолог
Добрый вечер. Согласна с коллегами, просто немного расшифрую. Да, вакцина содержит живые, но ослабленные вирусы, которые вводятмя парентерально, то есть минуя ротоглотку. Соответственно, первичного очага – поражения ротоглотки нет, соответственно прерван и основной механизм заражения – воздушно-капельный. При вакцинации ослабленный вирус попадает в кровь и приводит лишь к одному результату – выработке защитных антител и нарабоике их титра. Здоровья Вам!
Оцените, насколько были полезны ответы врачей
Проголосовало 5 человек,
средняя оценка 4
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Органы здравоохранения лицензировали вакцину MMR для использования в 1971 году после того, как исследования показали, что нежелательные реакции комбинированной вакцины не превышают риски ни одной из имеющихся моновакцин.
С тех пор правительства во всем мире включили эту вакцину в графики вакцинации, что привело к ликвидации кори во многих странах, включая Соединенные Штаты Америки.
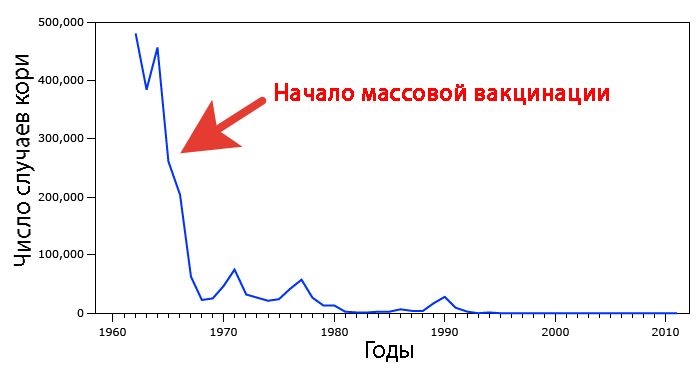
Несмотря на это, вакцина стала предметом многочисленных споров, в частности, из-за исследования 1998 года, связывающего вакцину с развитием аутизма. Позже было показано, что это исследование было фальшивым и было дискредитировано, но уже после того, как оно получило широкую огласку, что привело к введению общественности в заблуждение относительно вакцины. Подробно историю взаимосвязи прививок и аутизма мы разбирали здесь.
Обновленный обзор данных подтвердил, что вакцина MMR эффективна и не связана с развитием аутизма.
Кокрановская библиотека, которая проводит обзоры медицинских исследований, чтобы помочь медицинским работникам принимать обоснованные решения, опубликовала этот обзор.
Обновление данных о прививке от кори, паротита, краснухи
Последний анализ следовал за обзором 2012 года, в котором был сделан вывод о наличии достаточных доказательств безопасности и эффективности вакцины MMR. Это обновление 2020 года включает 74 новых исследования, которые исследователи опубликовали с 2012 года.
«В этом обновленном обзоре мы хотели оценить эффективность, безопасность, а также долгосрочный и краткосрочный вред вакцин MMR», – объясняет ведущий автор, доктор Карло ди Пьетрантондж (Carlo Di Pietrantonj) из Регионального эпидемиологического отдела Италии, SeREMI.
Обновленный обзор содержит данные о трех типах вакцин: MMR; MMRV – комбинированной вакцине, которая также защищает от ветряной оспы; и MMR + V – это когда медицинские работники вводят две отдельные вакцины – MMR и вакцину против ветряной оспы – но во время одного визита.
Всего в обзор были включены 138 исследований с данными от 23 миллионов детей. Приблизительно у 63% исследований оценивался потенциальный вред от вакцин (13 миллионов детей), в то время как в остальных 37% (10 миллионов детей) изучали то, насколько эффективны вакцины для предотвращения соответствующих заболеваний.
Эффективность прививки MMR (корь, краснуха, паротит)
Обзор показал, что одна доза вакцины MMR была на 72% эффективна в предотвращении эпидемического паротита, который может вызывать гриппоподобные симптомы и сильный отек слюнных желез.
Частота успеха увеличивается до 86% после введения двух доз вакцины. Согласно данным, проанализированным в обзоре, число случаев эпидемического паротита снизится примерно с 7% у непривитых детей до 1% у детей, получивших две дозы вакцины MMR.
Для кори показатели успеха гораздо выше. Обзор показал, что даже одна доза вакцины способна предотвратить 95% случаев заболевания. Получение двух доз вакцины имеет сопоставимую эффективность и предотвратит еще 1% случаев. Статистика показывает, что вакцинация детей одной дозой MMR снизит общее число случаев заболевания корью с 7% до менее 0,5%.
Было обнаружено, что одна доза вакцины на 89% эффективна в профилактике краснухи.
Краснуха вызывает сыпь у детей, но может быть серьезной проблемой, если женщина заболела ей во время беременности, так как может привести к самопроизвольному аборту или глухоте у ребенка.
Между тем данные о ветряной оспе показали, что две дозы вакцины могут предотвратить 95% случаев даже через 10 лет. Тем не менее, данные о ветряной оспе были получены только из одного исследования.
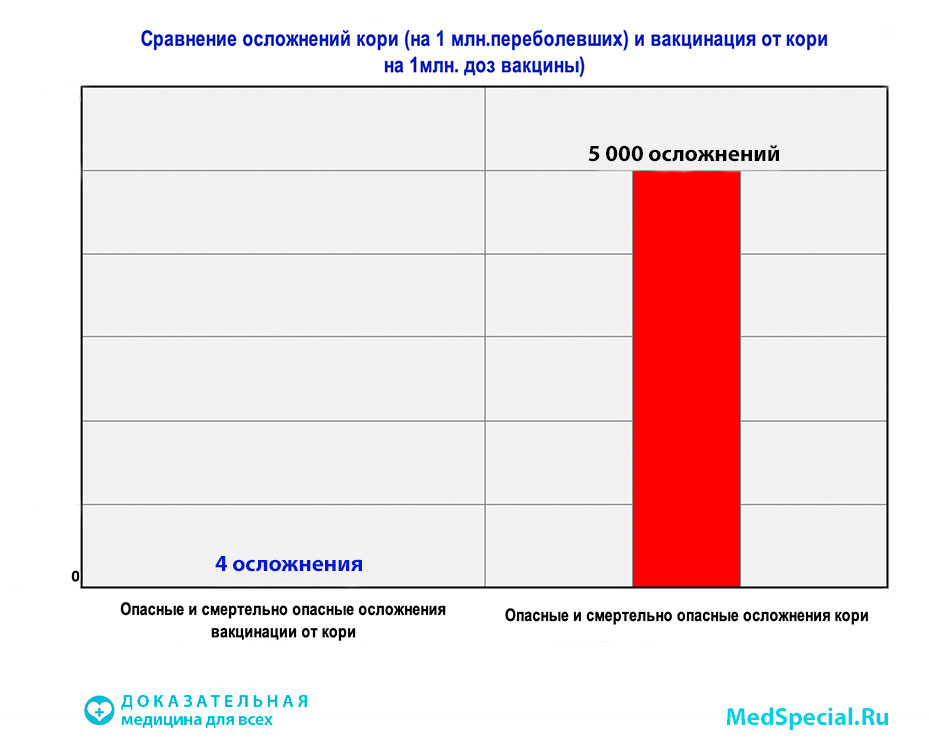
Безопасность вакцинации от кори, краснухи и паротита
Несмотря на очевидную эффективность в профилактике вирусных заболеваний, вакцинация имеет определенные риски. Например, у некоторых детей может появиться лихорадка или сыпь после вакцинации.
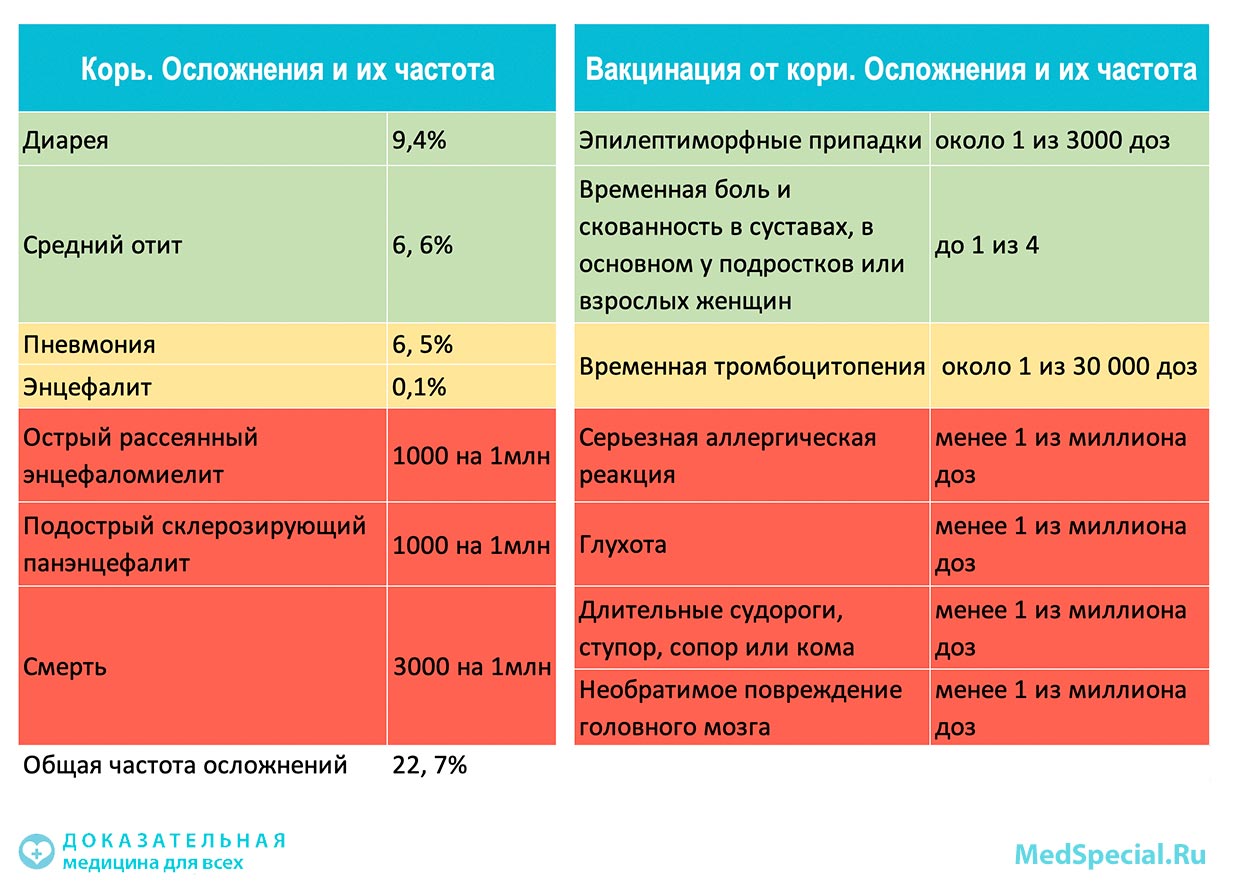
Исследователи также выявили определенные взаимосвязи с вакцинами MMR, такие как судороги из-за высокой температуры и нарушение свертываемости крови, называемое идиопатической тромбоцитопенической пурпурой.
Тем не менее, исследовательская группа говорит, что риск возникновения этих осложнений (вероятность менее 1% в обоих случаях) намного ниже, чем риски, которые представляют сами болезни.
Ученые также хотели обратить особое внимание на другие риски, по мнению общественности, такие как аутизм.
«Мы хотели изучить доказательства определенного вреда, который был связан с этими вакцинами, в публичных дебатах – часто без строгих научных доказательств в качестве основы», – объясняет доктор Пьетрантондж.
В обзоре обобщены данные двух исследований с участием почти 1,2 миллиона детей, которые показывают, что частота диагностики аутизма одинакова у детей, получивших и не получавших вакцину MMR.
Исследователи также не нашли никаких доказательств взаимосвязи с множеством других заболеваний, которые общественность ранее связывала с вакциной, включая энцефалит, сахарный диабет, воспалительные заболевания кишечника и бронхиальную астму.
На основании этих данных ученые продолжают рекомендовать вакцины MMR для глобального применения.
«В целом, мы считаем, что имеющиеся доказательства безопасности и эффективности вакцин MMR/MMRV/MMR+V поддерживают их использование для массовой иммунизации», – говорит д-р Пьетрантондж.
Кокрановское исследование является важным напоминанием об эффективности и важности вакцины MMR, особенно в борьбе с корью.
Несмотря на наличие вакцины, данные Всемирной организации здравоохранения (ВОЗ) показывают, что только в 2018 году от кори умерли более 140000 человек.
Корь остается основной причиной смерти у детей, и есть опасения по поводу растущего числа случаев, частично из-за антипрививочных движений.
Во всем мире с 2016 года количество зарегистрированных случаев возросло более чем на 30%, а в 2019 году в США было зарегистрировано максимальное количество случаев за последние 28 лет.
Эти тенденции вызывают серьезную обеспокоенность в отношении здоровья детей. Данные этого последнего исследования могут предоставить обнадеживающие доказательства безопасности и эффективности вакцины MMR, одновременно поддерживая постоянные усилия по ликвидации этой болезни во всем мире.
Источник
