Прививка три в одной коклюш

Гришина Александра Николаевна,
Врач-терапевт
Дата публикации: 26.08.2020
От чего прививка АКДС
АКДС – прививка, которая защищает сразу от трех опасных инфекционных заболеваний. Она считается основной для детей грудного возраста, однако переносится не очень легко. Родители могут сами выбирать какую вакцину колоть – российского или зарубежного производства, но в чем между ними разница и какая лучше, наверняка не знают.
АКДС расшифровывается как адсорбированная коклюшно-дифтерийно-столбнячная вакцина. Из расшифровки становится понятно, от чего она защищает.
Вакцина способствует формированию иммунитета от трех инфекционных болезней, которые встречаются как у взрослых, так и у детей – от столбняка, коклюша и дифтерии.
Почему так важно колоть АКДС? Болезни, от которых защищает прививка, приводят к тяжелым последствиям, высока вероятность летального исхода. Например, до введения обязательной вакцинации смертность от столбняка составляла 90%, от дифтерии – 25%. Хоть от коклюша дети умирают редко, однако болезнь имеет тяжелое течение, нередко приводит к осложнениям в виде бронхита, пневмонии, плеврита.

В каком возрасте делают прививку
Коклюш и дифтерия по праву считаются детскими заболеваниями, хотя иногда ими болеют и взрослые. Но именно дети младшего возраста тяжелее всего переносят болезнь, поэтому прививка АКДС делается грудничкам. Чем раньше будет завершен курс иммунизации, тем меньший риск заражения.
Ребенку делают 3 прививки АКДС, каждую последующую дозу вводят не ранее, чем через 1,5 месяца. Детям до 4-х лет укол делают в переднюю часть бедра, старше 4-х лет – в дельтовидную мышцу плеча.
Вам может быть интересно: Почему рождение ребенка не всегда в радость?

Необходимо строго придерживаться графика вакцинации, иначе не сформируется стойкий иммунитет.
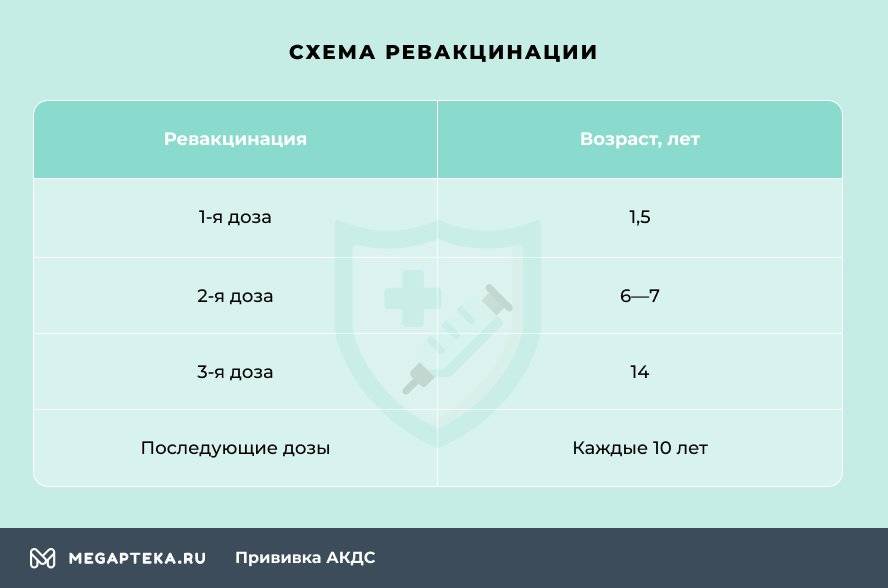
Через год после введения третьей дозы проводится первая ревакцинация, в 6-7 лет – вторая, в 14 лет – третья. Взрослым необходимо проходить ревакцинацию АКДС каждые 10 лет, поскольку введенная вакцина защищает от болезней на 5-7 лет.
Вакцинация проводится АКДС вакциной, ревакцинация для детей в возрасте 4-6 лет – АДС-анатоксином, для детей старше 6 лет – АДС-М-анатоксином.
Препараты для ревакцинации не содержат коклюшного компонента, поэтому легче переносятся.
Какие реакции возможны на АКДС
Вакцинация – это стресс для организма, удар по иммунной системе, поэтому не исключены негативные реакции на АКДС. Чтобы избежать излишних волнений, необходимо знать, какие возможны побочные действия.
Бесклеточные вакцины оказывают более мягкое воздействие, поэтому не вызывают бурных реакций.
Наиболее частым осложнением вакцинации является повышение температуры тела. Чаще речь идет о субфебрилитете, реже температурные показатели достигают 38-39 ˚С. Температура на фоне введения АКДС держится не более трех суток, с легкостью сбивается жаропонижающими.
Легче всего переносится первая прививка, сделанная в 3 месяца. Каждая последующая АКДС переносится тяжелее. Самые выраженные реакции могут быть на третью прививку.
Помимо высокой температуры, возникают такие побочные эффекты:
- ухудшение аппетита
- слабость, сонливость
- болезненность в месте укола, тянущая боль, распространяющаяся на всю ногу
- фебрильные судороги
- образование шишки в месте инъекции (уплотнение исчезает самостоятельно в течение 1-2 месяцев)
- аллергические реакции в виде крапивницы, отека Квинке
Если высокая температура после прививки держится больше двух дней, необходимо обращаться в больницу. При судорогах или развитии тяжелой аллергической реакции необходимо срочно вызывать скорую помощь.
В 1% случаев использования цельноклеточной АКДС возникают осложнения:
- тяжелые аллергические реакции (анафилактический шок, отек Квинке)
- энцефалит, менингит
- синдром острой дыхательной недостаточности
- нарушение сердечного ритма
- снижение или повышение артериального давления
- судороги, парез
Появление поствакцинальных осложнений может быть связано не только с реакцией иммунной системы, но и с наличием противопоказаний к введению вакцины.
Подписывайтесь на Мегасоветы
и читайте полезные статьи о здоровье каждую неделю
Какие вакцины АКДС бывают
Прививаться нужно обязательно, а вот какую вакцину выбрать? Основных три:
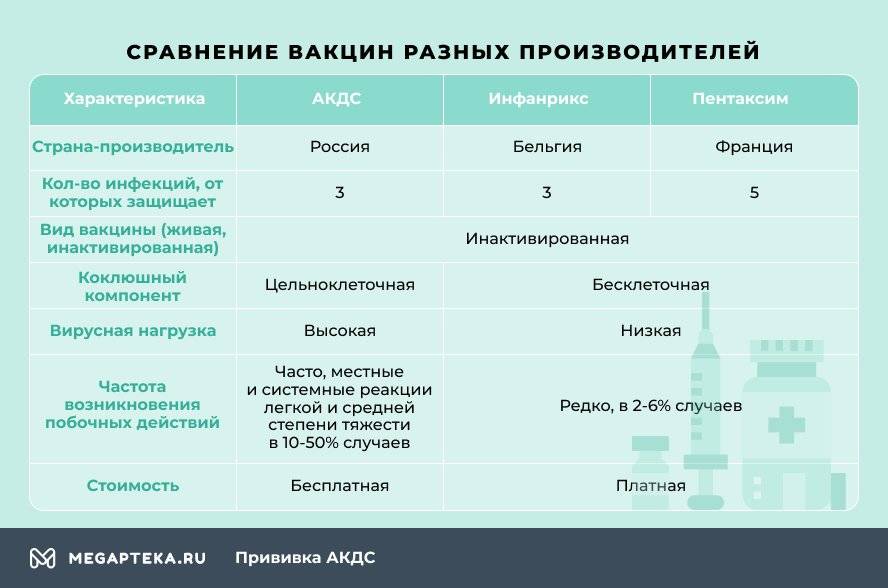
- АКДС. Это вакцина российского производства.
- Пентаксим. Комбинированная вакцина французского производства защищает сразу от пяти инфекционных заболеваний – столбняк, коклюш, дифтерия, полиомиелит и гемофильная инфекция (ХИБ).
- Инфанрикс. Это комбинированная вакцина от коклюша, столбняка и дифтерии бельгийского производства.
Отличаются эти вакцины не только страной-производителем и, конечно же, ценой, но и вирусной нагрузкой. Это и есть основной фактор, влияющий на выбор.
Сравнительный анализ вакцин
Чем Пентаксим отличается от АКДС? В отличие от российской, зарубежные вакцины бесклеточные, они содержат только белок коклюшного микроорганизма. Благодаря этому они легче переносятся детьми, реже вызывают негативные реакции. Даже если взять Пентаксим, который одновременно защищает от 5, а не от 3 инфекционных болезней, то он оказывает более мягкое воздействие на организм, нежели АКДС.
Российская вакцина цельноклеточная, содержит мертвые клетки коклюшного компонента, который становится причиной поствакцинальных осложнений.
Какую вакцину лучше выбрать
При вакцинации зарубежными препаратами снижается вирусная нагрузка. У Инфанрикса она минимальная, всего 7 антигенов, у Пентаксима 26, а у АКДС – 3002.
Подсчет проводился исходя из следующего:
- цельноклеточный коклюшный компонент – 3 тыс. антигенов
- антигены коклюша в бесклеточной вакцине – 1-5 шт.
- полиомиелите – 15 шт.
- ХИБ – 2 шт.
- столбняка – 1 шт.
- дифтерии – 1 шт.
Вместе с антигенной нагрузкой снижается риск поствакцинальных осложнений. Но не уменьшается ли эффективность вакцинации?
С точки зрения формирования иммунитета к инфекционным болезням предпочтение отдают цельноклеточным вакцинам. Их эффективность достигает 100%, они обеспечивают более продолжительную защиту – до 5-7 лет. Однако вводимые антигены вызывают сильную реакцию организма, из-за этого количество противопоказаний и побочных действий больше.
Часто болеющим детям, малышам, в анамнезе которых есть аллергические заболевания, иммунодефицитные состояния, хронические болезни, рекомендуется введение бесклеточных вакцин. Они более безопасные, редко вызывают негативные реакции, формируют защиту на 4-6 лет, а иммуногенность (эффективность) составляет 83-100%.
Единственный недостаток зарубежных вакцин – их нужно покупать самостоятельно. Согласно Национальному календарю прививок бесплатно можно проходить вакцинацию только отечественной АКДС.
Приложение Мегаптека.ру знает, в какой аптеке есть ваше лекарство
Отправить смс со ссылкой на установку?
Что делать после прививки
Если ребенок подвержен аллергическим реакциям, то первые 30 минут необходимо находиться под медицинским наблюдением. Придя домой, лучше принять противоаллергическое средство и дать препарат из группы НПВС, например, Нурофен. Лекарство будет действовать не только как жаропонижающее, но и обезболивающее, поскольку первые сутки может сильно болеть нога. Первые 2-3 дня необходимо регулярно измерять температуру тела. Сбивать ее по необходимости.
При температуре выше 38˚С у грудничка нужно давать жаропонижающее, поскольку есть риск фебрильных судорог.
Что еще необходимо делать после АКДС? Важно придерживаться гипоаллергенного питания, употреблять больше жидкости.
Гулять на улице после АКДС можно, но только в тех местах, где нет людей. На фоне вакцинации снижается иммунитет, поэтому повышается вероятность респираторных заболеваний.
Если в месте инъекции появилась большая шишка, которая самостоятельно не уменьшается в течение 2-3 недель, можно делать компрессы с магнезией. Это ускорит рассасывание.
Чего нельзя делать после прививки АКДС
После вакцинации нельзя делать следующее:
- мочить место укола в первый день
- париться, принимать горячую ванну в первые 2-3 суток (лучше мыться под душем)
- перегреваться или переохлаждаться
- перекармливать ребенка
- вводить в рацион новую пищу
- употреблять продукты-аллергены
- гулять в местах большого скопления людей
Из-за поствакцинальных осложнений АКДС вызывает страх. Однако нужно включить здравый рассудок и понимать, что негативные реакции после введения вакцины можно предотвратить, а вот защититься от смертельно-опасных болезней иным способом нельзя!
Установите бесплатное мобильное приложение Megapteka.ru
Мы отправим на ваш номер sms со ссылкой на установку
Источник
Защитите ребенка
от коклюша
Сделайте прививку вовремя

Коклюш – острое бактериальное инфекционное заболевание, передающееся воздушно-капельным путем
Чем опасно
заболевание?

Вероятность заболеть до 90% — у непривитых детей при контакте с больными. В 2019 году — 89% заболевших детей находились в возрасте до 14 лет
Осложнения:
Апноэ
остановка дыхания
Энцефалопатия
поражение мозга
Пневмония
воспаление легких
У детей до 3 лет около 90% летальных исходов вследствие коклюша обусловлено осложнением — пневмонией
Симптомы
Коклюш протекает в несколько стадий
Ранние симптомы неспецифичны, похожи на симптомы ОРВИ или гриппа. Инкубационный период продолжается от 2 до 14 дней (чаще 5–7 дней)
Общее
недомогание
Небольшой
кашель
Насморк
Повышение
температуры
Пик болезни:
Развивается приступообразный кашель с выделением вязкой стекловидной мокроты. Иногда в конце приступа отмечается рвота
Вакцинация – единственный надежный и эффективный способ защитить ребенка от коклюша
По данным ВОЗ, вакцинация против коклюша позволяет ежегодно предотвращать более 600 тысяч смертельных случаев
Вакцинация проводится бесплатно в детских поликлиниках Москвы по месту прикрепления
В 2019 году в региональный календарь профилактических прививок Москвы включена вторая ревакцинация против коклюша
Используются комбинированные вакцины – одна прививка защищает сразу от трех инфекций (коклюш, дифтерия и столбняк)
2
вакцинация в 4,5 месяца
1
ревакцинация в 18 месяцев
Перед прививкой ребенка обязательно осматривает врач
Процент осложнений после вакцинации против коклюша составляет всего 0,0000008% (8 случаев на 1 миллион прививок, сделанных за последние 3 года в Москве)
Региональный Календарь
Детских профилактических прививок
Детская вакцинация в столице проводится согласно региональному календарю профилактических прививок. Благодаря этому каждый родитель сможет защитить своего ребенка от 17 самых страшных инфекционных заболеваний
перейти
Источник
О вакцинации против коклюша
Коклюш – острое инфекционное заболевание, характерное для детских возрастных групп. Проявляется длительным спазматическим кашлем, поражением дыхательной, сердечно-сосудистой и нервной систем. Особенно тяжело, со значительной летальностью протекает у детей первых месяцев жизни. У грудных детей часто наблюдаются тяжелые последствия коклюшной инфекции – пневмония, острый ларингит со спазмом гортани, остановка дыхания, судороги, энцефалопатия.
Вызывается микроорганизмом Bordetellapertussis. Инкубационный период от 7 до 21 дня. Передается воздушно-капельным путем, источниками инфекции являются больные (дети и взрослые) типичными и атипичными формами коклюша. Заражение происходит при тесном общении на расстоянии не более 2 м от источника инфекции. Из-за нестойкости возбудителя во внешней среде передача через предметы обихода, как правило, не происходит.
Восприимчивость к инфекции высокая — индекс контагиозности колеблется от 0,7 до 1,0. Для коклюша характерен осенне-зимний подъем заболеваемости с пиком в декабре–январе. Типичны периодические подъемы и спады с интервалом в 3–4 года. Повторные случаи регистрируются обычно у лиц пожилого возраста либо являются результатом ошибочной диагностики у детей. Летальность в настоящее время в развивающихся странах составляет 1–2%, в развитых — 0,04%.
Многие отечественные педиатры и инфекционисты, рассматривают коклюш как проблему вчерашнего дня, так как еще в середине 20-го столетия заболеваемость коклюшем в СССР составляла 428 человек на 100 тыс. населения при очень высокой летальности (0,25%). Но спустя десятилетия, благодаря начатой и постоянно проводимой вакцинопрофилактике, заболеваемость уменьшилась в 25 раз, а количество летальных случаев — в тысячу раз.
В дальнейшем динамика заболевания приобрела ровный характер — без резких подъемов и спадов. В последние годы продолжается дальнейшее снижение заболеваемости коклюшем. Однако, в эпидемический процесс вовлекаются дети в возрасте 7–14 лет и взрослые (в основном речь идет о легких и атипичных формах), которые являются источником инфекции для младшей возрастной группы. Эпидемическая настороженность врачей в отношении данной инфекции оказывается сниженной, что приводит к поздней диагностике коклюша как у детей, так и у взрослых и отягощает как ближайшие, так и отдаленные исходы заболевания.
Лечится коклюш противомикробными средствами. Основным направлением профилактики является вакцинация, прививки включены в национальный календарь РФ.
Национальным календарем профилактических прививок (НКПП) предусмотрена вакцинация (с 3-х месяцев жизни трехкратно) и одна ревакцинация (в 18 месяцев жизни), которые проводятся в основном вакциной АКДС (против коклюша, дифтерии, столбняка) – цельноклеточной вакциной (содержащей все компоненты микробной клетки), рекомендованной Всемирной организацией здравоохранения (ВОЗ) как основное средство профилактики коклюша. Применяют и бесклеточные вакцины – Пентаксим, Инфанрикс (содержащие только антиген).
Цельноклеточные вакцины способствуют выработке напряженного иммунитета, но иногда вызывают поствакцинальные реакции в виде повышения температуры тела, недомогания, покраснения и отека в месте введения вакцины и др. Риск развития тяжелой нежелательной реакции на современные вакцины незначителен и несравним с тяжестью течения инфекционного заболевания и осложнениями. Достаточно часто патологические состояния, возникающие после вакцинации, связаны с проявлениями хронических заболеваний, наслоением респираторных заболеваний и не обусловлены компонентами вакцины. Поэтому необходим строго индивидуальный подход при допуске к иммунизации.
Полный курс прививок обеспечивает защиту от коклюша до 90% привитых. Чаще других в группе детей до 3 летнего возраста болеют дети, получившие первичный комплекс с нарушением календаря прививок или не закончившие курс вакцинации.
До 25% детей до 2-х лет не получают законченный курс иммунизации против коклюша. В структуре причин непривитости наибольший удельный вес занимает отказ от вакцинации. Среди прочих причин – религиозные убеждения о вреде прививок, уклонение от прививок перемещающихся групп населения (цыган, мигрантов, переселенцев и пр.).
Число заболевших коклюшем привитых детей увеличивается с возраста от 5 лет, так как иммунитет после ревакцинации в среднем сохраняется около 3-х лет.
Максимальное число привитых заболевших лиц встречается среди школьников 6-10 лет, что свидетельствуют о снижении уровня противококлюшного иммунитета у большинства детей этих возрастов.
Снижение уровня иммунитета при наличии относительно высоких уровней заболеваемости коклюшем детей школьного возраста позволяет ставить вопрос о введении второй ревакцинации против коклюша детям перед поступлением в школу (в возрасте 6 лет).
По данным ВОЗ, в большинстве стран Европы и США в национальные календари введены 2 или 3 ревакцинации против коклюшав соответствии с эпидситуацией – в 4-7лет, 9-14лет, 15-17 лет и в возрасте от 10 до 28 лет.
В Российской Федерации имеется региональный опыт проведения второй ревакцинации против коклюша у детей 6-7 возраста (в Свердловской области).
В нашей стране истинная заболеваемость коклюшем в десятки раз превышает регистрируемый уровень. Все это требует изменения тактики иммунизации против коклюша: введения второй ревакцинации в 6-7 лет, иммунизации подростков, взрослых, лиц в окружении новорожденных детей (технология «кокона») с использованием бесклеточных вакцин.
Для иммунизации населения старше 6 лет использовать имеющиеся вакцины нельзя. Сейчас в России разрешена канадская вакцина «Адасель», а вскоре будет зарегистрирована и отечественная бесклеточная вакцина для взрослых.
Еще в недалеком прошлом население не задумывалось о нужности вакцинации, необходимость прививок была аксиомой. Эффективность ее была наглядной. Практически в течение жизни одного поколения были ликвидированы или сведены до единичных случаев более 10 тяжелых инфекций. В глобальном масштабе ликвидирована натуральная оспа и в большинстве регионов мира полиомиелит. Россия с 2002 года поддерживает статус страны, свободной от полиомиелита и прилагает усилия для достижения в ближайшие годы глобальной ликвидации полиомиелита, кори, краснухи и снижения до единичных случаев заболеваемости другими управляемыми инфекциями.
Сегодня о положительной роли вакцинации население знает только в «сухих» цифрах статистики, а любой случай поствакцинального осложнения, порой при отсутствии подтвержденной связи с прививкой, «раздувается» СМИ, вызывая отрицательные реакции в отношении прививок. Россия по итогам международного опроса (65 819 респондентов), проведенного в 67 странах мира Лондонской школой гигиены и тропической медицины, заняла третье место по антипрививочным настроениям.
Вакцины массового применения допускаются в практику лишь при условии, что к ним имеется небольшое число противопоказаний, т.е. состояний, повышающих риск развития реакций и осложнений. Настоящие осложнения встречаются крайне редко, обычно речь идет о реакциях на прививку. Отдаленных последствий для здоровья эти реакции не имеют.
Следует помнить, что осложнения от вакцинации встречаются намного реже, чем осложнения от инфекционных заболеваний.
Источник
