Прививки с живым вирусом

Несмотря на изобретение многочисленных медицинских препаратов с хорошим показателем эффективности, вакцинация по-прежнему так и продолжает оставаться единственным надежным способом профилактики некоторых инфекционных заболеваний.
С целью защиты организма ребенка от воздействия патологической микрофлоры применяют различные варианты прививочного состава, позволяющие добиться желаемого результата. Однако наиболее действенными все же так и продолжают оставаться живые вакцины.
Технология получения живых вакцин
 Живая вакцина – это препарат, выпущенный в форме суспензии или сухого порошкообразного вещества, для растворения которого применяется вода для инъекций.
Живая вакцина – это препарат, выпущенный в форме суспензии или сухого порошкообразного вещества, для растворения которого применяется вода для инъекций.
В составе живых прививок присутствуют ослабленные болезнетворные микроорганизмы, обладающие полным перечнем характеристик полноценного инфекционного агента, с которым организм ребенка может столкнуться в условиях реальной жизни.
Подобные составы формируют устойчивую реакцию иммунной системы на воздействие инфекционного возбудителя даже после одного введения, поэтому считаются наиболее эффективными по сравнению с аналогами других типов прививок.
В качестве основных компонентов в таких вакцинах используются прошедшие ослабление или очищение в лабораторных условиях болезнетворные бактерии. Живой прививочный состав вводится путем инъекции. Также допускается аэрозольное или интраназальное введение.
Живые вакцины требуют строгого соблюдения условий хранения. Это необходимо для сохранения микроорганизмами полного спектра свойств.
Механизм действия
 Живая вакцина содержит ослабленные болезнетворные микробы. Поскольку речь идет о прошедших очищение микроорганизмах, они не способны развить течение полноценного инфекционного заболевания.
Живая вакцина содержит ослабленные болезнетворные микробы. Поскольку речь идет о прошедших очищение микроорганизмах, они не способны развить течение полноценного инфекционного заболевания.
Зато их сил вполне хватает для провокации правильной реакции иммунной системы. После попадания внутрь патогенная микрофлора начинает свое разрушающее действие, в результате чего организм активно вырабатывает антитела к попавшему внутрь вирусу.
Таким образом формируется надежный защитный внутренний барьер против инфекционного агента. Несмотря на доказанную безопасность подобного типа прививок, отношение к живым среди специалистов так и продолжает оставаться двояким. Определенное количество медицинских работников продолжает считать такой вид прививки опасным для здоровья ребенка.
Некоторые медики полагают, что такую вакцину ставить ребенку нельзя, поскольку неокрепший детский организм может не справиться даже с воздействием ослабленного вируса, результатом чего может стать полноценное инфекционное заболевание.
Однако подобное мнение так и продолжает оставаться мнением, пока достаточное количество детей получают надежную и долгосрочную защиту от инфекций путем введения им живого прививочного состава.
Виды и их характеристика
Сегодня в медицине применяют следующие разновидности вакцин, позволяющих получить желаемую реакцию со стороны иммунной системы:
- живые вакцины. Мы уже говорили, что в составе таких препаратов присутствуют живые возбудители инфекционных заболеваний, прошедшие очищение в условиях лаборатории. Подобные прививочные составы являются наиболее тяжелыми с сточки зрения медицины, поскольку способны оказывать максимальное давление на организм по сравнению с другими аналогами. Такие прививки хранят в строго оговоренных инструкцией условиях;
- химические вакцины. Создают путем извлечения из клетки вируса антигенов к нему. Такие препараты позволяют прививать детей разного возраста, находящихся в различных весовых категориях;
- корпускулярные вакцины. Такие прививки содержат умерщвленные клетки патогенной микрофлоры, за счет чего воздействие инфекционного агента на организм ребенка оказывается минимальным. Но при этом иммунная система организма реагирует на возбудителя должным образом, вырабатывая антитела против воздействия патогенных микроорганизмомов. Из-за применения мертвых болезнетворных агентов эффект от применения корпускулярной вакцины будет более слабым и коротким, чем после использования живого аналога. Поэтому в данном случае потребуется скорая ревакцинация. Условия хранения данного вида вакцин менее жесткие. Для сохранения составом базовых свойств достаточно не замораживать прививочный состав.
Живая вакцина является наиболее эффективной в плане продолжительности полученного эффекта.
Особенности применения
 Помимо строгого соблюдения правил хранения, живые вакцины также требуют сохранения интервалов между процедурами.
Помимо строгого соблюдения правил хранения, живые вакцины также требуют сохранения интервалов между процедурами.
Проведение вакцинации должно осуществляться с интервалом не менее 1 месяца.
В противном случае могут последовать побочные проявления со стороны иммунной системы, а полученный результат будет слабым, что не даст нужного защитного эффекта.
Применение живого прививочного состава, ранее подвергшегося заморозке или перевезенного в открытой упаковке, строго запрещено.
Какие вакцины относятся к живым – полный перечень
Живые препараты используют далеко не всегда, их применяют с целью иммунизации против следующих недугов:

- туберкулез;
- полиомиелит;
- оспа;
- паротит;
- бешенство;
- корь;
- грипп;
- коревая краснуха;
- Ку-лихорадка;
- желтая лихорадка;
- туляремия;
- сибирская язва;
- чума;
- некоторые другие.
В данный перечень входят как обязательные вакцины, так и добровольные, которые проводят или по желанию родителей или в случае острой необходимости (к примеру, в процессе вспышки эпидемии).
Список достоинств
Несмотря на опасения медиков, живые вакцинные препараты все же обладают неплохим набором достоинств, которые делают их применение обоснованным:

- возможность малого применения прививочных доз и однократного введения препарата;
- более долгая и сильная реакция иммунной системы;
- возможность введения не только подкожно и внутримышечно, но и перорально или аэрозольно, а также интраназально;
- быстрое формирование реакции со стороны иммунной системы;
- простота изготовления;
- доступная стоимость.
Перечисленные плюсы делают применение живых составов удобным и весьма эффективным.
В чем заключается недостаток использования аттенуированных препаратов?
Аттенуированные (или ослабленные) препараты не идеальны, они, как и любое другое медицинское средство, имеют свои недостатки, в числе которых:

- возможное появление осложнений у детей и взрослых с ослабленным иммунитетом;
- длительный период получения ослабленных штаммов;
- высокая вероятность порчи прививочного состава из-за неправильного хранения, транспортировки или применения;
- возможность занесения в организм латентных вирусов.
Из-за перечисленных недостатков многие специалисты не рекомендуют проводить иммунизацию с применением живых прививочных составов.
Как характеризуется иммунный ответ?
После введения в организм живого состава формируется стандартный иммунный ответ в виде выработки защитной системой антител против инфекционного возбудителя. Как правило, после применения живой вакцины формирование ответа иммунной системы происходит довольно быстро.
Организм практически мгновенно начинает реагировать на попавшего внутрь инфекционного агента. Благодаря данному моменту человек получает защиту против инфекции примерно в 2 раза быстрее, чем после применения прививочных составов других типов.
В некоторых случаях иммунная реакция сопровождается повышением температуры, появлением слабости и сонливости, а также вялостью, ухудшением аппетита и некоторыми другими проявлениями. Подобные симптомы после применения живых вакцинных препаратов также считаются нормой.
Видео по теме
О плюсах и минусах живых и мертвых вакцин в видео:
Использовать живой прививочный состав для иммунизации своего ребенка или нет – личное дело каждого родителя. Но не стоит забывать, что если сравнить побочные эффекты от проведенной вакцинации и осложнения, вызванные полноценной инфекцией, вторые способны нанести организму ребенка больший вред, даже став причиной инвалидности и летального исхода.
Источник
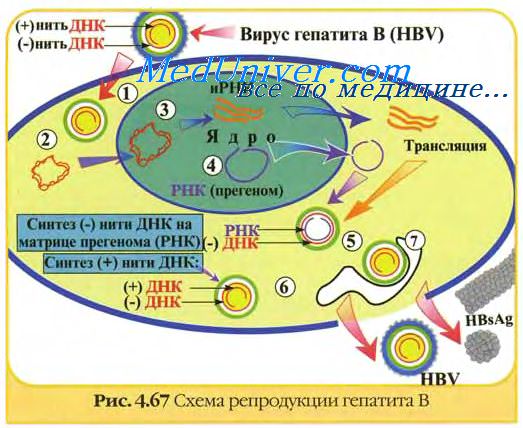
Живые вирусные вакцины. Особенности живых вакцин.Живые вирусные вакцины — это, как правило, искусственно ослабленные посредством культивирования или природные авирулентные либо слабовирулентные иммуногенные штаммы вируса, которые, размножаясь в естественно восприимчивом организме, не проявляют повышения вирулентности и потеряли способность к горизонтальной передаче. Безопасные высокоиммуногенные живые вакцины являются лучшими из всех существующих вирусных вакцин. Применение многих из них дало блестящие результаты в борьбе с наиболее опасными вирусными болезнями человека и животных. В основе эффективности живых вакцин лежит имитация субклинической инфекции. Живые вакцины вызывают иммунный ответ на каждый протективный антиген вируса. Основным преимуществом живых вакцин считается активизация всех звеньев иммунной системы, вызывающая сбалансированный иммунный ответ (системный и локальный, иммуноглобулиновый и клеточный). Это имеет особое значение при тех инфекциях, когда клеточный иммунитет играет важную роль, а также при инфекциях слизистых оболочек, где требуется как системный, так и локальный иммунитет. Местное применение живых вакцин обычно является более эффективным для стимулирования локального ответа у непраймированных хозяев, чем инактивированные вакцины, вводимые парентерально. В идеале, вакцинация должна повторять иммунологические стимулы естественной инфекции, сводя до минимума нежелательные эффекты. Она должна вызывать напряженный продолжительный иммунитет при введении в небольшой дозе. Ее введение, как правило, не должно сопровождаться слабой, кратковременной общей и местной реакцией. Хотя после введения живой вакцины иногда допускается развитие у небольшой части реципиентов отдельных слабовыраженных клинических признаков, напоминающих легкое течение естественной болезни. Живые вакцины больше, чем другие, отвечают этим требованиям и, кроме того, отличаются низкой стоимостью и простотой применения разными способами.
Вакцинные вирусные штаммы должны обладать генетической и фенотипической стабильностью. Их приживляемость в привитом организме должна быть выраженной, а способность к размножению ограниченной. Вакцинные штаммы обладают значительно менее выраженной инвазивностью, чем их вирулентные предшественники. Это связано в значительной мере с их частично ограниченной репликацией в месте проникновения и в органах-мишенях естественного хозяина. Репликация вакцинных штаммов в организме легче ограничивается естественными неспецифическими защитными механизмами. Вакцинные штаммы размножаются в привитом организме до тех пор, пока его защитные механизмы не затормозят их развитие. Для аттенуации вирусов обычно применяют пассажи вируса в неестественном хозяине или культуре клеток, пассажи при пониженной температуре и мутагенез с последующей селекцией мутантов с измененным фенотипом. Большинство современных живых вакцин, используемых для профилактики инфекционных болезней человека и животных, получены пассажами вирулентного вируса в гетерологичном хозяине (животные, куриные эмбрионы, различные клеточные культуры). Аттенуированные в чужеродном организме вирусы приобретают множественные мутации в геноме, препятствующие реверсии вирулентных свойств. В настоящее время в практике широко применяют живые вакцины против многих вирусных заболеваний человека (полиомиелит, желтая лихорадка, грипп, корь, краснуха, паротит и др.) и животных (чума крупного рогатого скота, свиней, плотоядных, бешенство, герпес-, пикорна-, коронавирусные и другие болезни). Однако еще не удалось получить эффективных вакцин против ряда вирусных болезней человека (СПИД, парагрипп, респираторно-синциальная инфекция, денгевирусная инфекция и другие) и животных (африканская чума свиней, инфекционная анемия лошадей и другие). Имеется много примеров тому, что традиционные методы аттенуации вирусов еще не исчерпали своих возможностей и продолжают играть существенную роль в разработке живых вакцин. Однако их значение постепенно уменьшается по мере увеличения масштабов использования новой технологии конструирования вакцинных штаммов. Несмотря на значительный прогресс в этой области, принципы получения живых вирусных вакцин, заложенные Л. Пастером, до сих пор не потеряли своей актуальности. – Также рекомендуем “Аттенуация вирусов. Генетические мутации вирусов.” Оглавление темы “Физические методы инактивации вирусов для вакцин.”: |
Источник
В России регистрируют третью вакцину от COVID-19 — китайскую «Конвидецию». Сейчас она проходит III фазу испытаний, в том числе на добровольцах из Петербурга. Чем она отличается от других вакцин, какими они бывают и как защищают нас от инфекции, «Доктору Питеру» рассказала заместитель управляющего по качеству Научно-исследовательского центра «Эко-безопасность», инфекционист, клинический фармаколог Гульнара Сыраева.
Такой разный иммунитет
Смысл любой вакцинации – так или иначе воздействовать на иммунную систему. Изначально понятие «иммунитет» подразумевало только способность организма противостоять внешним инородным агентам: бактериям, вирусам, простейшим. Потом оно стало шире. В современном понимании – это сложная, многогранная система, которая направлена в том числе на поддержание внутренней целостности и слаженной работы организма. В свое время Илья Мечников и Пауль Эрлих получили Нобелевскую премию за открытие иммунитета. Мечников разработал теорию клеточного иммунитета, Эрлих — гуморального. На момент своих разработок ученые друг друга критиковали, но в итоге жизнь показала, что они оба были правы. На сегодня две их теории не исключают, а дополняют друг друга. За клеточный иммунитет отвечают так называемые Т-клетки, которые поглощают чужеродные микроорганизмы, а также презентируют их — они носят на себе их фрагменты и показывают другим клеткам, после чего запускается выработка антител — специальных белковых комплексов в крови (иммуноглобулины IgА, IgМ, IgG), которые нейтрализуют и поглощают чужеродные микроорганизмы. Антитела отвечают за гуморальный иммунитет.
Любое вещество, которое организм человека воспринимает как чужеродное и потенциально опасное для себя, называется антигеном. Новый коронавирус SARS-CoV-2 относится к РНК-содержащим вирусам, и антигеном может быть как внутренняя его часть (нуклеиновые кислоты), так и внешняя (поверхностная оболочка, которая представлена сложными полипептидами – белками).
Помимо того, что иммунитет бывает клеточным и гуморальным, он подразделяется еще на естественный или искусственный.
Естественный иммунитет, в свою очередь, бывает врожденным (как выяснилось, у человека нет врожденного, генетически обусловленного иммунитета к новой коронавирусной инфекции) или приобретенным (он формируется после перенесенной болезни, в некоторых случаях даже на всю жизнь, как после ветрянки).
Искусственный иммунитет бывает активным и пассивным. Если человек уже болеет, у него вырабатываются антитела, но их недостаточно для выздоровления, тогда речь идет о необходимости пассивного иммунитета. Это не что иное, как переливание плазмы крови уже переболевших. Так происходит, например, при заражении клещевым энцефалитом: человеку в течение 72 часов вводят специальные противоклещевые иммуноглобулины. Вакцинация помогает создать активный искусственный иммунитет. Мы вводим человеку вакцину, в которой есть антигены, — на них организм начинает формировать иммунный ответ, но при этом они не вызывают заболевания.
В зависимости от использованных антигенов и принципа создания вакцины делятся на несколько видов. Расскажу об основных из них.
Векторные рекомбинантные вакцины. «Спутник V», «Конвидеция»
Векторные вакцины — результат работы генетиков. Суть в том, что из генома целевого вируса вычленяют необходимый ген (кусочек ДНК или РНК), который кодирует синтез белка, отвечающего за проникновение вируса в клетку человека. Если заблокировать этот белок, то при попадании в организм вирус не сможет пробраться внутрь клетки и будет инактивирован. Поэтому главная задача этой технологии — найти нужный ген. Если с геном не угадать, то антитела после такой вакцинации начнут вырабатываться к другому белку, и вакцина окажется, увы, неэффективной. Найденный ген обычно встраивают в условно безопасный для человека биологический объект — так называемый вектор. Это может быть бактерия, дрожжевой гриб или другой вирус. Вирус-вектор проникает в клетку, а встроенный в него ген начинает синтезировать нужные белки. Организм же в ответ на враждебный белок начинает вырабатывать антитела. При этом белок, без полноценного вируса, не сможет навредить, не будет размножаться, продуцировать продукты своей жизнедеятельности – токсины и так далее. Зато потом, уже при встрече с «настоящим» вирусом, выработавшиеся антитела смогут обеспечить быструю защиту. Даже если человек заболеет, то не тяжело, а затраты организма на борьбу с инфекцией будут сведены к минимуму.
К плюсам векторных вакцин можно отнести высокую иммуногенность — при их введении формируется достаточно высокий титр защитных антител. По сути, это самые современные технологии создания вакцин — генная инженерия в чистом виде. Но как раз в ее новизне кроется и минус — они применялись на небольшом проценте популяции и еще мало изучены. Мы пока не можем говорить о долгоиграющих перспективах — сформируется ли пожизненный иммунитет? Или что будет, если вирус мутирует и ген, который использовали в создании вакцины, «в природе» немного изменит свою кодировку — состыкуется ли с ним антительный ответ после вакцинации? Кроме того, при введении такой вакцины организм может также отреагировать на вирус-вектор, что помешает главной цели – формированию стойкого иммунитета против целевого вируса. Именно поэтому для вектора важно выбрать оптимальный вариант — тот, на который реакция организма будет минимальной.
К векторным относится первая российская вакцина против коронавируса «Спутник V», разработанная НИЦ эпидемиологии и микробиологии им. Гамалеи. Разработчики «Спутник V» встроили ген, кодирующий информацию о структуре S-белка шипа коронавируса — он формирует всем известную «корону» и отвечает за связывание вируса с клетками человека. В качестве вектора они использовали давно и хорошо изученный аденовирус, который вызывает сезонную ОРВИ. Над векторными вакцинами трудятся и другие разработчики. В частности, регистрируемая китайская вакцина «Конвидеция» тоже векторная и тоже на основе аденовируса. Заявку на ее регистрацию подала биофармацевтическая компания «Петровакс» (входит в холдинг «Интеррос» Владимира Потанина). Сейчас она проходит 3-ю фазу клинического исследования, в которой только наш центр задействует 300 добровольцев из Петербурга.
До «Спутника V» в России в широкой клинической практике векторные вакцины не применялись. В 2015 году была зарегистрирована подобная вакцина против лихорадки Эбола, разработанная тем же Центром им. Гамалеи. Векторная вакцина против другой разновидности коронавируса – ближневосточного респираторного синдрома (MERS) – еще одна разработка Центра им. Гамалеи с использованием вектора на основе аденовируса, но она пока не зарегистрирована.
Есть еще одна разновидность генно-инженерных вакцин последнего поколения — на основе нуклеиновых кислот (ДНК- и РНК-вакцины). В них также используются модификации генетического материала, но, в отличие от векторных вакцин, этот материал синтезируют искусственно. Иначе говоря, собирают необходимую нуклеиновую последовательность в лаборатории и с ней работают. Это технология завтрашнего дня — пока в России нет ни одной такой вакцины, испытанной на людях.
Цельновирионные вакцины
На цельновирионных вакцинах человечество выросло — это классика. Для создания таких вакцин вирус используется целиком, а не какая-то его часть. Они бывают живыми ослабленными или инактивированными (в них вирус «убит» термически либо воздействием химических агентов, например, с помощью формалина или ацетона).
Технология цельновирионных вакцин максимально приближена к естественному механизму формирования иммунитета. При их введении антительный ответ формируется на все части вируса, включая оболочку, генетический материал и даже возможные продукты его жизнедеятельности. Из минусов – необходимость использовать дополнительные вещества, так называемые адъюванты. Они усиливают иммунный ответ, но вместе с тем могут вызвать аллергическую реакцию — это дополнительная нагрузка на организм. Небольшое повышение температуры тела или покраснение в месте инъекции — типичные поствакцинальные реакции, и они могут быть вызваны не столько инактивированным вирусом, сколько адъювантами. Считается, что чем меньше «ингредиентов» в вакцине, тем лучше.
Для приготовления инактивированных вакцин используется большой спектр возбудителей — бактерий и вирусов. Такие вакцины защищают нас от бешенства (антирабическая), коклюша, гепатита А, гриппа, клещевого энцефалита, брюшного тифа.
Цельновирионную инактивированную вакцину против коронавируса, к примеру, разработал Научный центр им. Чумакова (по словам президента Путина, она уже “на подходе”). Сейчас она проходит стадию клинического исследования. 19 октября на базе научно-исследовательского центра «Эко-безопасность» стартовал второй этап — в нем участвуют 30 добровольцев. Чтобы «подхлестнуть» иммунитет и повысить уровень антител, вакцину вводят двукратно – с разницей в 10 дней. Кстати, дважды вводят и «Спутник V».
Для цельновирионных вакцин с живым, но ослабленным вирусом обычно достаточно одного введения. В них вирус сохраняет возможность размножаться в организме человека. Такие препараты нуждаются в регулярном изучении генетической стабильности, чтобы не вызвать заболевания при иммунизации. Бывают, к примеру, живые вакцины против кори, полиомиелита, гриппа, но их сейчас практически не применяют.
Субъединичные вакцины. «ЭпиВакКорона»
Такие препараты создаются на основе различных антигенных компонентов – субъединиц. Можно взять, к примеру, часть оболочки вируса — белки, которые отвечают за проникновение вируса в клетку. У коронавируса это S-белок. И хотя антитела при введении такой вакцины будут вырабатываться непосредственно на белок, уровень иммунного ответа и качество защитных антител, скорее всего, будет ниже, чем на векторную или цельновирионную вакцины. На целый вирус или кусочек генома вырабатываются более сложные по структуре антитела, чем на изолированный белок. Но надо понимать, что, говоря «белок», мы немного утрируем — там может использоваться много структур, включая поверхностную и внутреннюю мембрану, белки-носители и так далее.
В чем минусы таких вакцин? Поверхностный белок может со временем мутировать, и будет ли вакцина эффективна, скажем, через год — вопрос. Для усиления иммунного ответа в них так же, как и в цельвирионных, используются адъюванты. Плюс же в том, что субъединичные вакцины проще в производстве, чем, например, векторные.
К субъединичным относятся вакцины против пневмококковой и менингококковой инфекций, брюшного и сыпного тифа, холеры.
По этому типу создана вторая зарегистрированная вакцина против коронавируса «ЭпиВакКорона» от новосибирского центра «Вектор». Она представляет собой химически синтезированные пептидные (пептиды – семейство веществ, молекулы которых построены из двух и более остатков аминокислот) антигены S-белка вируса SARS-CoV-2.
Вакцины на основе вирусоподобных частиц
Для производства этих вакцин берут пустую белковую оболочку вируса – без «нутра». Вирусоподобные частицы имитируют структуру вируса, но не содержат его генетического материала. В их состав также могут входить адъюванты и иммуностимуляторы.
Из плюсов. Они безопасны и способны вырабатывать высокий иммунный ответ, при этом эффективны даже в виде капель для носа – так они сразу активируют иммунитет слизистых оболочек, которые обычно становятся «входными воротами» для вирусов. В то же время такие вакцины технологически сложны для массового производства и требуют больших финансовых вложений. Опять же, даже при незначительной мутации вируса поверхностный белок может поменять свою конфигурацию, и тогда вакцина попросту может не сработать.
На сегодня такие вакцины созданы для профилактики гриппа, гепатита B.
Надежда Крылова
© Доктор Питер
Источник