Профилактические прививки больному хроническим холециститом можно делать
Обязательные лабораторные исследования
Двукратно:
Общий анализ крови;
Общий анализ мочи;
Билирубин и его фракции;
ACT, АЛТ, ЩФ, ГГТП;
Общий белок и белковые фракции;
С — реактивный белок.
Однократно:
Холестерин крови;
Амилаза крови;
Сахар крови;
Группа крови и резус фактор;
Копрограмма;
Бактериологическое, цитологическое и биохимическое исследование дуоденального содержимого.
Обязательные инструментальные исследования
Однократно:
УЗИ печени, желчного пузыря, поджелудочной железы.
Дуоденальное зондирование (хроматографическое или другие варианты).
Эзофагогастродуоденоскопия (ЭГДС).
Рентгенологическое исследование грудной клетки.
Обязательные консультации: хирург.
Дополнительные исследования, выполняющиеся по показаниям:
Рентгенологическое исследование желчевыводящих путей (оральная холецистография, внутривенная холангиография, эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), чрескожная чреспечёночная холангиография, интраоперационная и лапароскопическая холецистохолангиография).
Компьютерная томография желчевыводящих путей.
Радиоизотопные исследования для изучения состояния желчевыводящих путей и поглотительно-выделительной функции печени. В норме при холесцинтиграфии фракция выброса желчного пузыря через 15 мин составляет 70%.
Постановка диагноза хронического холецистита
Критерии диагностики хронического холецистита:
Диагноз является предположительным, если имеются: 2 эндогенных + 3 экзогенных фактора риска или симптомы правого подреберья + 2 любых фактора риска.
Диагноз является вероятным, если имеются: симптомы правого подреберья + факторы риска холецистита + лабораторные данные (при бактериологическом исследовании желчи в 1 мл более 1000 колоний; при микроскопическом исследовании желчи наличие цилиндрического эпителия и лейкоцитов в большом количестве, билирубината кальция, кристаллов холестерина).
Диагноз холецистита является достоверным, если имеется подтверждение инструментальными методами исследования (УЗИ, холангиография, ЭРХПГ и другие).
Примеры диагностических заключений:
Хронический бескаменный холецистит в фазе обострения, лёгкое течение.
Хронический бескаменный холецистит в фазе обострения, средней степени тяжести. Вторичная дисфункция желчного пузыря гиперкинетического типа.
Хронический бескаменный холецистит в фазе обострения, тяжёлое течение. Вторичная дисфункция желчного пузыря гипокинетического и гипотонического типа.
ЖКБ. Калькулёзный холецистит с редкими приступами желчной колики, лёгкое течение.
Лечение хронического бескаменного холецистита
Режим. При выраженном обострении необходима госпитализация с назначением постельного режима в течение 7-10 дней.
Диета и режим питания. Назначается стол №5а или №5, приём пищи 5-6 раз в сутки. В первую неделю ограничивается содержание жира до 80 г, сахара до 50 г, белка до 50-70 г, соли до 4-5 г, в сутки с последующим расширением диеты. Пища должна быть механически и химически щадящей, не обладать холекинетическим эффектом, способствовать уменьшению воспалительных явлений и предупреждать застой желчи в желчном пузыре.
Фармакотерапия в период обострения определяется выраженностью воспаления и клинических проявлений, характером дисфункции желчного пузыря.
Купирование болевого синдрома. Для снятия спазма гладкой мускулатуры желчного пузыря и сфинктера Одди используют миотропные спазмолитики: дротаверин (но-шпа, но-шпа форте), бенциклан (галидор), дицикловерин (триган-Д), мебеверин (дюспаталин), отилония цитрат (метеоспазмил), тримебутин (одестон), а также спазмолитическим действием обладают нитраты, селективные блокаторы мускариновых рецепторов (гастроцепин), блокаторы медленных кальциевых каналов (верапамил, нифедипин, амлодипин, дилтиазем). Курс лечения от 7 до 14-20 дней.
Антибактериальная терапия назначается при наличии клинических и лабораторных данных, подтверждающих активность воспалительного процесса в желчном пузыре.
Дезинтоксикационная терапия назначается при выраженном обострении, сопровождающемся симптомами интоксикации. Применяют капельное введение гемодеза, полидеза, 5% раствора глюкозы, изотонического раствора хлорида натрия. Внутрь дают отвар шиповника, щелочные дегазированные минеральные воды.
Желчегонные препараты используются после стихания обострения и при лёгких формах хронического холецистита. На выбор препарата влияет наличие и характер дисфункции желчного пузыря и сфинктеров.
При гипертонической и гипермоторной дисфункции назначают холеретики, увеличивающие желчеобразование, усиливающие ток желчи по протокам и одновременно понижающие тонус желчного пузыря.
При гипотонической и гипомоторной дисфункции желчного пузыря используют холекинетики, увеличивающие тонус и сократительную способность желчного пузыря, расслабляющие тонус сфинктера Люткенса и Одди.
Приём сорбита и ксилита нельзя сочетать с холинолитиками. Противопоказано назначение холекинетиков при ЖКБ, калькулёзном холецистите, нефункционирующем желчном пузыре, острой фазе холецистита, гипермоторной дисфункции желчного пузыря.
Иммуномодулирующая терапия и повышение общей реактивности организма.
Симптоматическая фармакотерапия (используется по показаниям):
Ферментные препараты для коррекции внешнесекреторной панкреатической недостаточности.
Антацидные невсасывающиеся препараты.
Домперидон (мотилиум) или цисаприд (координакс). Назначается один из препаратов.
Препараты, уменьшающие повышенную литогенность желчи (хенотерапия) по показаниям.
Беззондовые тюбажи (по показаниям для профилактики обострений и при стихании острых явлений) с тёплой минеральной водой.
Физиотерапия и водолечение с учётом вида дисфункции желчного пузыря, (по показаниям).
Санаторно-курортное лечение в фазе стойкой ремиссии при отсутствии противопоказаний.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
1. Неотложная госпитализация в хирургический стационар при остром холецистите и его осложнениях: механической желтухе, водянке, эмпиеме, перфорации пузыря
2. Плановая госпитализация в случаях неэффективности амбулаторного лечения при тяжелом и среднетяжелом обострении хронического холецистита.
ПРИНЦИПЫ ЛЕЧЕНИЯ
1. Обострение заболевания.
А) диета № 5а (исключаются жареная пища, тугоплавкие жиры, экстрактивные вещества), дробное питание
Б) медикаментозная терапия определяется выраженностью болевого синдрома, характером дискинетических нарушений и включает:
· антибактериальные средства: антибиотики (ципрофлоксацин 500-750 мг два раза/сут. 10 дней, доксициклин в 1-й день 200 мг/сут., затем 100 мг/сут 10-14 дней, эритромицин 250 мг каждые 6 часов, спирамицин 3,0 млн. ME 2 раза/сут., мидекамицин 400 мг три раза/ сут., кларитромицин 250 мг 2 раза/сут.);
· никодин 500 мг 3-4 раза до еды 7-14 дней
· при исключении камней в желчном пузыре желчегонные препараты растительного происхождения (группа холеретиков)
· коррекция дискенезии желчевыводящих путей: при гипокинетическом варианте – холекинетики, тюбажи, прокинетики (координакс, мотилиум 10 мг 3-4 раза/сут, дебридат 100-200 мг 3-4 раза/сут 2-4 недели); при гиперкинетическом варианте – спазмолитики (но-шпа 40-80 мг, галидор 100-200 мг 3-4 раза/сут, дицетел 50-100 мг 3 раза/сут во время еды);
· лечение глистно-паразитарной инвазии
2. При стихающем обострении:
· диета № 5 (вареная пища с ограничением продуктов, содержащих холестерин и экстрактивные вещества, увеличено количество овощей и фруктов), дробное питание
· физиолечение в зависимости от типа дискенизии желчевыводящих путей (при гипомоторной дискинезии – синусоидально-модулированные токи, массаж мышц живота; при гипермоторной дискинезии – электрофорез сернокислой магнезии, индуктотермия, УВЧ-терапия, электросон, гальванический воротник)
· продолжить назначение желчегонных препаратов и средств, нормализующих моторику желчного пузыря и желчных протоков
3. В фазе ремиссии.
· в случаях гипомоторной дискинезии желчевыводящих путей курсы настоев желчегонных трав, минеральной воды по 2-3 недели ежемесячно 4-6 месяцев, тюбажи 1-2 раза в неделю
· при калькулезном холецистите – медикаментозная литотрипсия препаратами хено- и урсодезоксихолевой кислот (после консультации с гастроэнтерологом) по 10-15 мг/кг/сут. В течение 6-12 месяцев.
ЛЕЧЕБНО-ОЗДОРОВИТЕЛЬНЫЕ МЕРОПРИЯТИЯ
· противорецидивное медикаментозное и физиолечение, фитотерапия с учетом частоты обострений в год и характером моторных нарушений на фоне соблюдения диеты и режима питания
· санаторно-курортное лечение (СКЛ) показано в фазе ремиссии бескаменного хронического холецистита в санаториях гастроэнтерологического профиля.Лечебные факторы: охранительный режим, лечебное питание, питьевые минеральные воды, бальнеолечение, тепловые процедуры и грязелечение – местно при перихолецистите, спаечной болезни и при отсутствии поражения печени. При калькулезном холецистите СКЛ противопоказано.
ДИСПАНСЕРИЗАЦИЯ
Больные хроническим холециститом наблюдаются по III группе диспансерного учета.
Объем и кратности динамического наблюдения зависят от степени тяжести заболевания, наличия камней в желчном пузыре:
¨ при бескаменном холецистите легкой степени тяжести – осмотры 1 раз в год или 1 раз в два года
¨ при бескаменном холецистите средней степени тяжести – 1-2 раза в год
¨ при бескаменном холецистите тяжелой степени и калькулезном холецистите – 2-4 раза в год.
Объем исследований:
§ OAK, ОАМ – 1 раз в год
§ общий билирубин, трансаминазы – 1 раз в год
§ УЗИ – 1 раз в год (при калькулезном холецистите и отказе от оперативного лечения – 2 раза в год, при назначении медикаментозной литотрипсии – 1 раз в квартал)
§ дуоденальное зондирование – от 1 раза в 2-3 г до 1 раза в год
§ фиброгастродуоденоскопия (ФГДС) – 1 раз в 2 года, по показаниям (сопутствующая патология пищевода, желудка и двенадцатиперстной кишки) – 1 раз в год
§ консультация хирурга, гастроэнтеролога – 1-2 раза в год, психотерапевта – по показаниям.
ВРАЧЕБНО-ТРУДОВАЯ ЭКСПЕРТИЗА
1. Временная нетрудоспособность (с выдачей больничного листа) при обострении хронического холецистита:
• легкое – 7-10 дней
• среднетяжелое – 10-14 дней.
• тяжелое – 14-21 день
2. Трудоустройство – при наличии неблагоприятных профессиональных факторов после перенесенного обострения заболевания.
3. Неосложненный хронический холецистит не является инвалидизирующим заболеванием.
ОСОБЕННОСТИ ВЕДЕНИЯ БОЛЬНЫХ В УСЛОВИЯХ ОБЩЕВРАЧЕБНОЙ ПРАКТИКИ (СЕМЕЙНОЙ МЕДИЦИНЫ)
1. Первичная профилактика хронического холецистита:
§ выявление факторов риска (наследственная предрасположенность, нерегулярное, несбалансированное питание с преобладанием в рационе жиров животного происхождения и недостаточным потреблением продуктов, содержащих клетчатку, избыточная масса тела, малоподвижный образ жизни, длительные психоэмоциональные перегрузки, злоупотребление алкоголем, многократные беременности и др.)
§ проведение наиболее целесообразных диагностических мероприятий среди лиц группы риска с целью выявления доклинической стадии болезни (тщательный сбор жалоб и анамнеза, в том числе семейного, общеклиническое обследование, OAK, биохимическое исследование крови, УЗИ)
§ коррекция факторов риска (рекомендации по питанию, снижение избыточной массы тела, активный образ жизни, отказ от злоупотребления алкоголем, периодические курсы желчегонных трав)
2. Работа с семьей пациента (информация о заболевании родственникам, разъяснение необходимости соблюдения диеты и режима питания, двигательной активности, периодического противорецидивного лечения и динамического наблюдения)
3. В случае необходимости врач общей практики консультирует больного с гастроэнтерологом, хирургом, психотерапевтом.
Source: StudFiles.net
Источник
 Сегодня к воспалительным заболеваниям кишечника (ВЗК) относится язвенный колит и болезнь Крона.
Сегодня к воспалительным заболеваниям кишечника (ВЗК) относится язвенный колит и болезнь Крона.
ВЗК носят хронический характер и сопровождают пациента всю жизнь. При этом болезнь протекает волнообразно – периоды хорошего самочувствия сменяются периодами активизации симптомов. Обострения у одних пациентов случаются редко, в то время как у других тяжелые атаки происходят чаще и в тяжелой форме.
Почему больные с ВЗК в группе риска?
Большинство больных с ВЗК получают пожизненную иммуносупрессивную или биологическую терапию. Она снижает активность защитной системы организма и влечет за собой высокий риск развития инфекционных заболеваний:
- грипп;
- туберкулез;
- пневмококковая инфекция;
- цитомегаловирусная инфекция;
- вирус герпеса;
- вирус Эпштейна-Барра и другие.
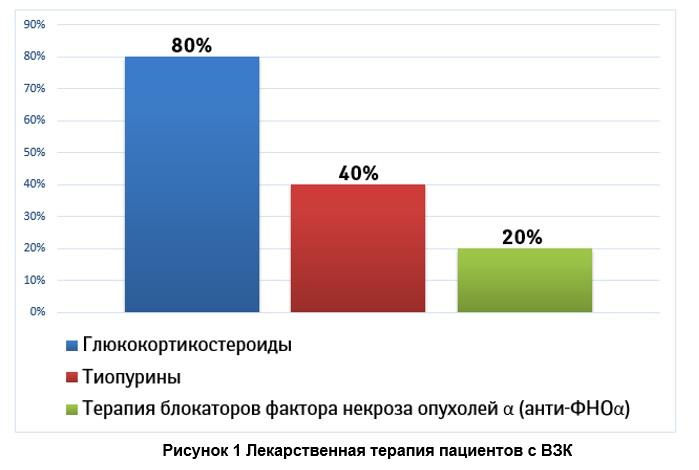
В течение всего периода болезни люди с ВЗК принимают противовоспалительные лекарственные препараты (рис. 1). Они облегчают симптомы ВЗК и способствуют наступлению ремиссии. 
Почему важна вакцинопрофилактика?
Перед началом иммуносупрессивной терапии лечащий врач консультирует пациента о проведении вакцинации. Она снижает риск рецидива сопутствующих хронических заболеваний или развития инфекционных осложнений.
Оппортунистические инфекции у человека с ВЗК возникают и развиваются на фоне сниженного иммунного ответа. К ним относятся заболевания, которые вызваны условно-патогенной флорой или патогенными грибковыми, бактериальными, а также вирусными агентами.
К факторам риска развития оппортунистических инфекций относятся:
- Приём лекарственных средств:
азатиоприн, гормональная или биологическая терапия.
- Возраст старше 50 лет.
- Сопутствующая патология:
хронические заболевания легких, алкоголизм, органические заболевания головного мозга, сахарный диабет, хронические заболевания сердечно-сосудистой системы.
Какие прививки нужны?
В соответствии с Европейским консенсусом по профилактике, диагностике и лечению оппортунистических инфекций при ВЗК, такие пациенты подлежат обязательной вакцинопрофилактике.
Необходимым минимумом является:
- Рекомбинантная вакцина против вируса гепатита В- HBV.
- Поливалентная инактивированная пневмококковая вакцина.
- Ежегодная трехвалентная инактивированная вакцина против вируса гриппа.
- Вакцина от вируса папилломы человека рекомендуется для женщин до 26 лет при отсутствии вируса на момент скрининга.
- Вакцина от ветряной оспы при условии, что пациент не болел.
- Вакцина от менингококковой инфекции ставится подросткам с ВЗК согласно общепринятым рекомендациям.
- Вакцинация против столбняка, дифтерии, коклюша, гепатита А, согласно национальным практическим рекомендациям.
- Перед путешествием в эндемичные регионы, больные должны проконсультироваться с врачом-инфекционистом.
ВНИМАНИЕ! Пациенты с ВЗК должны получать не живые ослабленные, а инактивированные вакцины.

Профилактика заболеваний является одной из важнейших задач современного здравоохранения. По результатам последних исследований, большинство больных язвенным колитом и болезнью Крона не получают профилактические меры в полном объеме. Поэтому важность проведения вакцинации следует обсудить пациенту с врачом уже в момент постановки диагноза ВЗК. Это поможет предотвратить развитие серьезных инфекционных заболеваний.
Источник
Задача № 1
Больная 52 лет жалуется на периодически появляющееся боли приступообразного характера в правом подреберье с иррадиацией в правое плечо и лопатку с повышением температуры тела до 39- 39,5 0 С, проливными потами в течение последнего года. За последний месяц такие приступы участились и стали появляться каждые 2−3 дня. Иногда приступы сопровождались появлением желтухи, которая быстро исчезала, а затем появлялась вновь. Общее состояние оставалось удовлетворительным. Отмечала некоторую слабость. Живот обычной формы, мягкий. Печень не увеличена. Желчный пузырь не пальпируется. Болезненность при пальпации в эпигастральной области. Лейкоцитов в крови 9,2×103 в 1 мкл, СОЭ 38 мм/час. При УЗИ желчный пузырь обычных размеров, содержит конкременты, имеется дилятация внутрипеченочных протоков, холедох 1,2 см.
1) Какой диагноз Вы поставите?
2) Какова тактика дополнительного обследования и лечения?
Задача № 2
Больная 69 лет, тучная женщина, страдает желчнокаменной болезнью, хроническим калькулезным холециститом, тяжелым сахарным диабетом, кардиосклерозом с недостаточностью кровообращения II, А степени. Приступы холецистита у больной бывают 3−4 раза в год. Два дня назад после погрешностей в диете начался очередной болевой приступ с иррадиацией болей в правое плечо и лопатку, тошноту, многократную рвоту, не приносящую облегчения. При поступлении состояние средней тяжести, определяется болезненность в правом подреберье, положительные симптомы Ортнера, Кера, френикус-симптом. УЗИ при поступлении — желчный пузырь 146×72 мм, стенка желчного пузыря 8 мм, в области шейки желчного пузыря фиксированный конкремент 41×32 мм, холедох 6 мм. Начата консервативная терапия. При динамическом УЗИ спустя сутки ультразвуковая семиотика прежняя.
1) Какой диагноз у больной, что подтверждает диагноз?
2) Принципы консервативной терапии?
3) Лечебная тактика, возможность применения малоинвазивных методов хирургического лечения (указать каких)?
Задача № 3
У больной 65 лет, страдающей приступами желчнокаменной болезни, очередной приступ купировался окончательно. В течение 2 месяцев больная продолжала отмечать тупые ноющие боли в правом подреберье, которые беспокоили ее постоянно. При пальпации в правом подреберье определялось значительных размеров плотноэластическое безболезненное образование с гладкой поверхностью. Симптомов раздражения брюшины не определялось. Температура тела все это время оставалась нормальная, лейкоцитоз отсутствовал, сдвига лейкоцитарной формулы нет. При УЗИ — желчный пузырь 123×63, стенка 4 мм, в области шейки фиксированный конкремент 23×18 мм, холедох 6 мм.
1) Ваш диагноз и тактика лечения?
Задача № 4
У больной 46 лет после приема жирной пищи впервые появились сильные боли в правом подреберье с иррадиацией в правое плечо и правую лопатку. Поднялась температура тела до 37,80 С, была многократная рвота. При пальпации правого подреберья определялось дно болезненного желчного пузыря, положительные симптомы Ортнера, Кера, симптом Щеткина — Блюмберга отрицательный. При поступлении выполнено УЗИ — желчный пузырь 115×63 мм, стенка 3 мм, в просвете желчного пузыря определяются конкременты. После назначения консервативной терапии состояние улучшилось, температура снизилась до нормы, боли уменьшились, спустя сутки после поступления желчный пузырь перестал пальпироваться, оставалась небольшая болезненность в точке желчного пузыря. При динамическом УЗИ — желчный пузырь 82×59 мм, стенка 3 мм, холедох 8 мм. Однако после купирования болевого приступа у больной появилась иктеричность кожи, показатели билирубина стали нарастать.
1) Ваш диагноз?
2) Каков должен быть диагностический алгоритм и лечебная тактика?
Задача № 5
Больную 42 лет третий раз за последний год доставляют в клинику с приступом острого холецистита. Последний раз боли в правом подреберье появились два дня назад, за медицинской помощью не обращалась, занималась самолечением. За 3 часа до поступления боли в животе стали носить разлитой характер, больше по правому флангу, отмечает гипертермию до 390С. Поступила с явлениями раздражения брюшины, которые постепенно нарастают, выраженный лейкоцитоз со сдвигом нейтрофильной формулы влево.
1) Какое осложнение острого холецистита у больной?
2) Какие дополнительные методы инструментальной диагностики необходимо применить для верификации диагноза?
3) Какова лечебная тактика?
Ответы
Задача № 1
1) Имеется осложнение желчнокаменной болезни — холангит.
2) Выполнение ЭРПХГ и ЭПСТ для устранения причин холангита — холедохолитиаза или/и стеноза БСДС, после необходимо выполнение холецистэктомии.
Задача № 2
1) Острый обтурационный калькулезный холецистит, что подтверждается клинической картиной и данными УЗИ.
2) В течение 24−48 часов после поступления проводится консервативная терапия (антибиотикотерапия, спазмолитики, инфузионная терапия).
3) Неэффективность консервативной терапии в течение 24−48 часов является показанием к срочной операции, учитывая сопутствующую патологию необходимо выполнить малоинвазивные операции (холецистостомия под контролем УЗИ, открытая холецистостомия под местной анестезией).
Задача № 3
1) Имеет место осложнение — водянка желчного пузыря, показана операция — холецистэктомия.
Задача № 4
1) Острый калькулезный холецистит, механическая желтуха.
2) Учитывая, что приступ острого холецистита купировался (клиническая картина и данные динамического УЗИ), но у больной появилась механическая желтуха (дилятация желчных протоков по данным УЗИ) необходимо выполнить ЭРПХГ, ЭПСТ, затем холецистэктомию.
Задача № 5
1) Имеет место осложнение острого калькулезного холецистита — желчный перитонит.
2) Для верификации диагноза можно применить УЗИ, лапароскопию.
3) Показана экстренная операция.
Source: StudFiles.net
Источник
