Реакции и осложнения на прививки у детей

Любая вакцина может вызывать ответную реакцию организма, которая обычно не ведет к серьезным расстройствам жизнедеятельности организма. Вакцинальные реакции для инактивированных вакцин, как правило, однотипны, а для живых вакцин типоспецифичны. В тех случаях, когда вакцинальные реакции проявляются как чрезмерно-сильные (токсические), они переходят в категорию поствакцинальных осложнений.
Вакцинальные реакции принято подразделять на местные и общие.
К местным реакциям относят все проявления, возникшие в месте ведения препарата. Неспецифические местные реакции появляются в течение первых суток после прививки в виде гиперемии, не превышающей 8 см в диаметре, отека, иногда – болезненностью в месте инъекции. При введении адсорбированных препаратов, особенно подкожном, в месте введения может образоваться инфильтрат.
Местные реакции развиваются в день введения вакцины, как живой, так и инактивированной, держатся не более 2-3 суток и, как правило, не требуют назначения лечения.
Сильная местная реакция (гиперемия более 8 см, отек более 5 см в диаметре) является противопоказанием к последующему применению данного препарата.
При повторном введении анатоксинов могут развиваться чрезмерно сильные местные реакции, распространяющиеся на всю ягодицу, а иногда захватывающие поясницу и бедро. Судя по всему, эти реакции имеют аллергическую природу. При этом общее состояние ребенка не нарушается.
При введении живых бактериальных вакцин развиваются специфические местные реакции, которые обусловлены инфекционным вакцинальным процессом в месте аппликации препарата. Они появляются по истечении определенного срока после прививки, и их наличие является непременным условием для развития иммунитета. Так при внутрикожной иммунизации новорожденных вакциной БЦЖ в месте введения через 6—8 недель развивается специфическая реакция в виде инфильтрата диаметром 5—10 мм с небольшим узелком в центре и образованием корочки, в ряде случаев отмечается пустуляция. Данная реакция обусловлена внутриклеточным размножением живых аттенуированных микобактерий с остаточной вирулентностью. Обратное развитие изменений происходит в течение 2—4 месяцев, а иногда и в более длительные сроки. На месте реакции остается поверхностный рубчик размером 3—10 мм. В случае если местная реакция имеет иной характер, ребенка следует проконсультировать у фтизиатра.
К общим реакциям относят изменение состояния и поведения ребенка, как правило, сопровождающееся повышением температуры. На введение инактивированных вакцин общие реакции развиваются спустя несколько часов после прививки, их продолжительность обычно не превышает 48 час. При этом при повышении температуры до 38°С и выше они могут сопровождаться беспокойством, нарушением сна, анорексией, миалгией.
Общие вакцинальные реакции разделяют на:
• слабые – субфебрильная температура до 37,5 С, при отсутствии симптомов интоксикации;
• средней силы – температура от 37,6 С до 38,5 С, умеренно выраженная интоксикация;
• сильные – лихорадка выше 38,6 С, выраженные проявления интоксикации.
Общие реакции после иммунизации живыми вакцинами развиваются на высоте вакцинального инфекционного процесса, как правило, на 8-12 день после прививки с колебаниями с 4 по 15 день. При этом помимо вышеперечисленной симптоматики они могут сопровождаться появлением катаральных симптомов (коревая, паротитная, краснушная вакцины), кореподобной сыпи (коревая вакцина), одно или двусторонним воспалением слюнных желез (паротитная вакцина), лимфаденитом заднешейных и затылочных узлов (краснушная вакцина). Появление симптомов связано с репликацией вакцинного вируса и не имеет ничего общего с поствакцинальными осложнениями. Как правило, эти реакции проходят в течение нескольких дней после назначения симптоматической терапии.
При гипертермических реакциях возможно развитие фебрильных судорог, которые, как правило, бывают кратковременными. Частота развития судорожных (энцефалитических) реакций по данным многолетних наблюдений отечественных педиатров составляет для АКДС-вакцины 4:100 000. Введение АКДС-вакцины может также явиться причиной появления пронзительного крика, продолжающегося в течение нескольких часов и, по-видимому, связанного с развитием внутричерепной гипертензии.
При возникновении сильных общих реакций назначается симптоматическая терапия.
Что касается поствакцинальных осложнений, то такие патологические процессы как вакциноассоциированный полиомиелит (ВАП), генерализованная БЦЖ-инфекция, энцефалит после коревой прививки, менингит после живой паротитной вакцины встречаются в одном и менее случае на миллион вакцинированных. В таблице 1 приведены осложнения, имеющие причинную связь с вакцинацией.
Таблица 1. Осложнения, имеющие причинную связь с вакцинацией
Клинические формы осложнений | Вакцины | Сроки развития после прививки |
Анафилактический шок | Все, кроме БЦЖ и ОПВ | До 12 часов |
Тяжелые генерализованные аллергические реакции (рецидивирующий ангионевротический отек – отек Квинке, синдром Стивена-Джонсона, синдром Лайела и др.) | Все, кроме БЦЖ и ОПВ | До 5 дней |
Синдром сывороточной болезни | Все, кроме БЦЖ и ОПВ | До 15 дней |
Энцефалит | АКДС, АДС Коревая вакцина | До 3 дней 5-15 дней |
Другие поражения ЦНС с генерализованными или фокальными проявлениями: · энцефалопатия · серозный менингит · неврит, полиневрит | АКДС, АДС Коревая вакцина Паротитная вакцина Инактивированные вакцины | До 3 дней 5-15 дней 10-40 дней до 30 дней |
Резидуальные судорожные состояния афебрильные судороги (появившиеся после прививки при температуре ниже 38,5° и отсутствовавшие до прививки), повторившиеся в течение первых 12 месяцев после прививки. | АКДС, АДС Коревая, паротитная, краснушная вакцины | До 3 дней 5-10 дней |
Вакцинноассоциированный полиомиелит · у привитого здорового · у привитого с иммунодефицитом | ОПВ | 5-30 дней 5 дней – 6 мес. |
Тромбоцитопеническая пурпура | Коревая вакцина | 10-25 дней |
Артралгия, артрит | Краснушная вакцина | 5-40 дней |
Генерализованная инфекция, вызванная вакциной (генерализованный БЦЖ-ит) | БЦЖ, БЦЖ-М | После 6 недель |
Остеит (остит, остеомиелит), вызванный вакциной | БЦЖ, БЦЖ-М | После 6 недель |
Лимфаденит, келоидный рубец | БЦЖ, БЦЖ-М | После 6 недель |
Сам факт чрезвычайно редкого развития поствакцинальных осложнений свидетельствует о значении индивидуальной реактивности организма прививаемого в реализации побочного действия той или иной вакцины. Особенно ярко это проявляется при анализе осложнений после применения живых вакцин. Так, частота вакциноассоциированного полиомиелита у детей первого года жизни с первичным иммунодефицитом более чем в 2000 раз превышает таковую у иммунокомпетентных детей того же возраста (16.216 и 7.6 случаев на 10 млн привитых соответственно). Проведение вакцинации против полиомиелита инактивированной вакциной (ИПВ) в 3 и 4,5 месяца жизни (согласно национальному календарю прививок России) решило проблему ВАП. Такое тяжелое осложнение как генерализованная БЦЖ-инфекция, встречающееся с частотой менее 1 случая на 1 млн первично привитых, обычно развивается у детей с тяжелыми нарушениями клеточного иммунитета (комбинированные иммунодефициты, синдром клеточной иммунной недостаточности, хроническая грануломатозная болезнь и др.). Именно поэтому все первичные иммунодефициты являются противопоказанием к введению живых вакцин.
Вакциноассоциированный менингит после прививки паротитной вакцины возникает обычно в сроки с 10 по 40 день после вакцинации и мало чем отличается от заболевания серозным менингитом, вызванном вирусом эпидемического паротита. При этом помимо общемозгового синдрома (головная боль, рвота) могут определяться слабо выраженные менингеальные симпомы (ригидность затылочных мышц, симптомы Кернига, Брудзинского). В анализах спинномозговой жидкости содержится нормальное или слегка повышенное количество белка, лимфоцитарный плеоцитоз. Для проведения дифференциального диагноза с менингитами другой этиологии проводят вирусологическое и серологическое исследования. Лечение заключается в назначении противовирусных, дезинтоксикационных и дегидратационных средств.
При инъекции в область ягодицы может наблюдаться травматическое повреждение седалищного нерва, клинические признаки которого в виде беспокойства и щажения ножки, на стороне которой был сделан укол, наблюдаются с первого дня. Эти же признаки после введения ОПВ могут быть проявлением вакциноассоциированного полиомиелита.
Тромбоциотопения входит в число возможных осложнений на введение краснушной вакцины. Доказана причинно-следственная связь тромбоцитопении с введением вакцинных препаратов, содержащих вирус кори.
Для того чтобы выяснить, явилось ли ухудшение состояния ребенка следствием присоединения интеркуррентного заболевания или осложнением на прививку, необходимо тщательно собрать сведения об инфекционных заболеваниях в семье, в детском коллективе, на предмет установления очага со схожими клиническими симптомами. Одновременно с изучением анамнеза необходимо обратить внимание на эпидемиологическую ситуацию, т. е. наличие инфекционных заболеваний в окружении ребенка. Это имеет большое значение, поскольку присоединение интеркуррентных инфекций в поствакцинальном периоде отягощает его течение и может вызвать различные осложнения, а также снижает выработку специфического иммунитета.
У детей раннего возраста этими интеркуррентными заболеваниями чаще всего бывают ОРЗ (моно- и микст-инфекции): грипп, парагрипп, респираторно-синцитиальная, аденовирусная, микоплазменная, пневмококковая, стафилококковая и др. инфекции.
Если вакцинация проведена в инкубационном периоде этих заболеваний, последние могут осложниться ангиной, синуситом, отитом, синдромом крупа, обструктивным бронхитом, бронхиолитом, пневмонией и др.
В плане дифференциальной диагностики следует помнить о необходимости исключения интеркуррентной энтеровирусной инфекции (ECHO, Коксаки), которая характеризуется острым началом с подъемом температуры до 39—40 °С, сопровождается головной болью, болью в глазных яблоках, рвотой, головокружением, расстройством сна, герпетической ангиной, экзантемой, симптомами поражения менингеальных оболочек и желудочно-кишечного тракта. Заболевание имеет выраженную весенне-летнюю сезонность (“летний грипп”) и может распространяться не только воздушно-капельным, но и фекально-оральным путем.
В поствакцинальном периоде возможно возникновение кишечных инфекций, для которых характерно сочетание общей интоксикации со рвотой, диареей и другими проявлениями поражения желудочно-кишечного тракта. Сильное беспокойство, боли в животе, рвота, отсутствие стула требуют дифференциального диагноза с инвагинацией.
После прививки может быть впервые выявлена инфекция мочевыводящих путей, характеризующаяся острым началом, высокой температурой и изменениями в анализах мочи.
Таким образом, учитывая возможность возникновения осложнений на введение различных вакцин, следует иметь в виду, что развитие патологического процесса в поствакцинальном периоде далеко не всегда связано с вакцинацией. Поэтому диагноз поствакцинального осложнения правомерно выставлять только после того, как отвергнуты все остальные возможные причины, приведшие к развитию той или иной патологии.
Важным следует считать постоянное медицинское наблюдение за привитыми в поствакцинальном периоде, оберегать их от чрезмерных физических и психических нагрузок. Необходимо обратить внимание и на питание детей перед и после вакцинации. Это особенно важно для детей, страдающих пищевой аллергией. Они не должны получать в период вакцинации пищу, которая ранее вызывала аллергические реакции, а также продукты, не употребляемые ранее и содержащие облигатные аллергены (яйца, шоколад, цитрусовые, икра, рыба и др.).
Решающее значение играет предупреждение в поствакцинальном периоде инфекционных заболеваний. Не следует ставить перед родителями вопрос о немедленном проведении прививок перед поступлением или сразу после поступления ребенка в детское или дошкольное учреждение. В детском учреждении ребенок попадает в условия большой микробной и вирусной обсемененности, у него изменяется привычный режим, возникает эмоциональный стресс, все это неблагоприятно влияет на его здоровье и потому несовместимо с прививкой.
Определенное значение может иметь выбор времени года для проведения прививок. Показано, что в теплое время года вакцинальный процесс дети переносят легче, поскольку их организм более насыщен витаминами, столь необходимыми в процессе иммунизации. Осень и зима — пора высокой заболеваемости ОРВИ, присоединение которых в поствакцинальном периоде крайне нежелательно.
Детей, часто болеющих острыми респираторными инфекциями, лучше прививать в теплое время года, тогда как детей – аллергиков лучше прививать зимой, вакцинация их весной и летом нежелательна, поскольку возможна пыльцевая аллергия.
Имеются данные, что при проведении вакцинации с целью профилактики поствакцинальной патологии следует учитывать суточные биологические ритмы. Рекомендуется проведение прививок в утренние часы (до 12 часов).
К мерам профилактики поствакцинальных осложнений относится постоянный пересмотр календаря прививок, который осуществляется на государственном уровне, с использованием последних достижений науки в области иммунопрофилактики. Рационализацией сроков и последовательности проведения иммунизации необходимо заниматься каждому педиатру при составлении индивидуального календаря прививок. Иммунопрофилактика по индивидуальному календарю проводится, как правило, детям с отягощенным анамнезом.
В заключение следует сказать, что во избежание развития поствакцинальной патологии необходимо следовать инструкции к вакцине, где даются четкие рекомендации относительно доз, схем и противопоказаний к введению препарата.
Вакцинация не проводится в период острого инфекционного заболевания. Противопоказанием к введению живых вакцин является первичный иммунодефицит. И, наконец, патологическая реакция, непосредственно обусловленная прививкой, является противопоказанием к использованию в дальнейшем данной вакцины.
Источник
Нельзя забывать, что прививка является иммунобиологическим препаратом, который вводится в организм с целью формирования стойкой невосприимчивости к определенным, потенциально опасным инфекционным заболеваниям. Именно из-за своих свойств и назначения прививки способны вызывать определенные реакции со стороны организма. Вся совокупность таких реакций делится на две категории:
- Поствакцинальные реакции (ПВР).
- Поствакцинальные осложнения (ПВО).
Поствакцинальные реакции представляют собой различные изменения состояния ребенка, которые развиваются после введения вакцины и проходят самостоятельно в течение небольшого промежутка времени. Они не представляют собой угрозу и не приводят к стойкому нарушению здоровья.
Поствакцинальные осложнения – стойкие изменения в организме человека, которые произошли после введения прививки. В этом случае нарушения являются длительными, значительно выходят за рамки физиологической нормы и влекут за собой разнообразные нарушения здоровья человека. Рассмотрим подробнее возможные осложнения прививок.
К сожалению, ни одна из вакцин не является абсолютно безопасной. Все они обладают определенной степенью реактогенности, которая ограничена нормативной документацией на препараты.
Побочные явления, которые могут возникать при введении вакцин, весьма разнообразны. Факторы, способствующие возникновению побочных реакций и осложнений, можно разделить на 4 группы:
- игнорирование противопоказаний к применению;
- нарушение процедуры вакцинации;
- индивидуальные особенности состояния организма привитого;
- нарушение условий производства, правил транспортировки и хранения вакцин, плохое качество вакцинного препарата.
Но даже несмотря на возможные осложнения при введении вакцин современная медицина признает значительное преимущество их полезных свойств для снижения возможных последствий болезни по сравнению с возможным естественным заражением.
Относительный риск осложнений после вакцинаций и соответствующих инфекций
Риск осложнений после вакцинации в сотни и тысячи раз меньше, чем риск осложнений после перенесенных заболеваний. Так, например, если прививки против коклюша-дифтерии-столбняка могут вызвать энцефалопатию (поражение головного мозга) всего лишь в одном случае на 300 тыс. привитых детей, то при естественном течении этой болезни риску подобного осложнения подвергается один ребенок на 1200 заболевших детей. При этом высок риск летальности у непривитых детей при этих болезнях: дифтерия – 1 к 20 заболевшим, столбняк – 2 к 10, коклюш – 1 к 800. Вакцина против полиомиелита вызывает вялый паралич в менее чем одном случае на 160 тысяч привитых детей, в то время как риск летального исхода при заболевании – 5 – 10%.Таким образом, защитные функции прививок многократно уменьшают возможность осложнений, которые можно получить в ходе естественного течения заболевания. Любая прививка в сотни раз безопаснее заболевания, от которого она защищает.
Частота развития неспецифических вакцинальных реакций
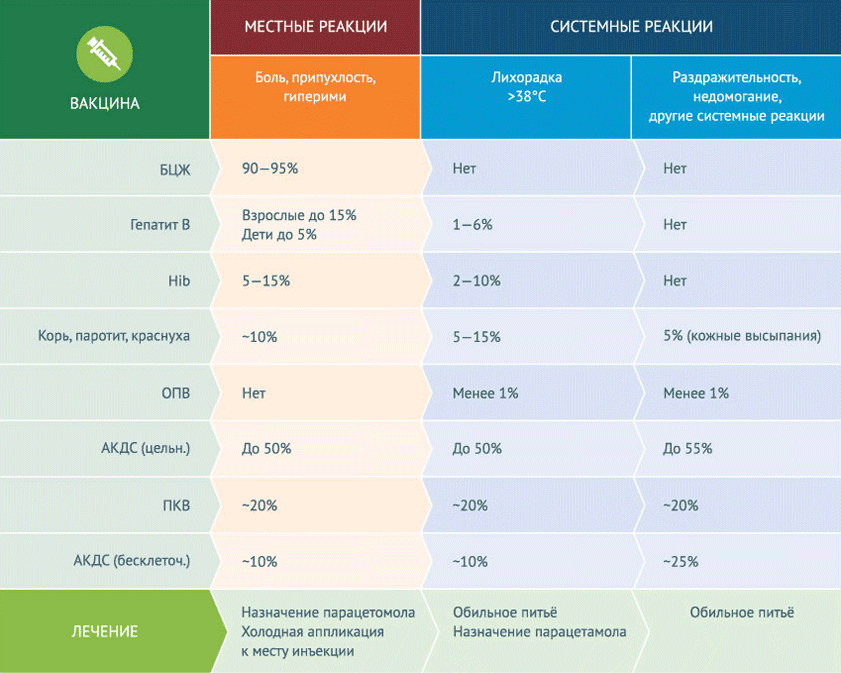
Наиболее часто после вакцинации возникают местные реакции, которые не имеют ничего общего с осложнениями. Местные реакции (боль, припухлость) на месте прививки не требуют специального лечения. Самый большой показатель развития местных реакций – у вакцины БЦЖ – 90-95%. Примерно в 50% случаев возникают местные реакции на вакцину АКДС цельноклеточную, при этом всего лишь около 10% – на бесклеточную. Вакцина против гепатита В, которую самой первой вводят еще в роддоме, вызывает местные реакции менее чем у 5% детей. Она же способна вызвать повышение температуры выше 380 С г (от 1 до 6% случаев). Повышение температуры, раздражительность, недомогание относятся к неспецифическим системным реакциям на вакцины. Лишь цельноклеточная вакцина АКДС вызывает системные неспецифические вакцинальные реакции в 50% случаев. Для других вакцин этот показатель составляет менее 20%, во многих случаях (например, при прививке от гемофильной инфекции) – менее 10%. А возможность возникновения неспецифических системных реакций при приеме оральной вакцины против полиомиелита – менее 1%.
Ожидаемая частота развития серьезных НЯПИ

В настоящее время число нежелательных явлений (НЯ) тяжелой степени выраженности после прививок сведены к минимуму. Так, при прививке БЦЖ регистрируется 0,000019-0,000159% развития диссеминированного туберкулеза. И даже при таких минимальных значениях причина этого осложнения не в самой вакцине, а в небрежности при вакцинации, врожденных иммунодефицитах. При прививке от кори энцефалит развивается не чаще, чем в 1 случае на 1 млн доз. При вакцинации от пневмококковой инфекции вакцинами ПКВ7 и ПКВ13 не было выявлено редких и очень редких явлений тяжелой степени выраженности, хотя в мире уже введено свыше 600 млн доз этих вакцин.
В России официальный учет и контроль количества осложнений в результате вакцинации осуществляется только с 1998 года. И надо отметить, что благодаря совершенствованию прививочных процедур и самих вакцин количество осложнений существенно сокращается. По данным Роспотребнадзора, число зарегистрированных поствакцинальных осложнений уменьшилось с 323 случаев в январе-декабре 2013 года до 232 случаев за тот же период 2014 года (по всем прививкам совокупно).
Противопоказания по отдельным видам вакцин
Источник
