Сдавать анализы после прививки
ÐедиаÑенÑÑ»СÑаÑÑи ÑпеÑиалиÑÑов
14 окÑÑбÑÑ 2020

Ð ÑÑÐ¾Ð»Ñ Ñложной ÑекÑÑей ÑиÑÑаÑии пандемии маÑÑÐ¾Ð²Ð°Ñ Ð²Ð°ÐºÑинаÑÐ¸Ñ Ð½Ð°ÑÐµÐ»ÐµÐ½Ð¸Ñ Ð¾Ñ COVID-19 пÑедоÑвÑаÑÐ¸Ñ ÑаÑпÑоÑÑÑанение виÑÑÑа и ÑÐ¾Ñ ÑÐ°Ð½Ð¸Ñ Ð·Ð´Ð¾ÑовÑе наÑелениÑ. РегÑлÑÑнÑй мониÑоÑинг безопаÑноÑÑи вакÑин подÑвеÑдил, ÑÑо ÑиÑк ÑазвиÑÐ¸Ñ Ð¿Ð¾Ð±Ð¾ÑнÑÑ ÑеакÑий минималÑнÑй, а полÑза Ð¾Ñ Ð¸Ñ Ð¿ÑÐ¸Ð¼ÐµÐ½ÐµÐ½Ð¸Ñ Ð¼Ð½Ð¾Ð³Ð¾ÐºÑаÑно пÑевÑÑÐ°ÐµÑ Ð²Ð¾Ð·Ð¼Ð¾Ð¶Ð½Ñй вÑед. Ðднако, как и Ñ Ð»Ñбого медиÑинÑкого пÑепаÑаÑа, Ñ Ð²Ð°ÐºÑин еÑÑÑ Ð½ÐµÐ¶ÐµÐ»Ð°ÑелÑнÑе поÑледÑÑвиÑ.
Ðаиболее ÑаÑÑÑми побоÑнÑми ÑÑÑекÑами Ð¾Ñ Ð¿ÑÐ¸Ð¼ÐµÐ½ÐµÐ½Ð¸Ñ Ð²Ð°ÐºÑин ÑвлÑÑÑÑÑ Ð¿Ð¾Ð²ÑÑение ÑемпеÑаÑÑÑÑ Ñела и болезненноÑÑÑ Ð² меÑÑе инÑекÑии. Ð ÑÐµÐ´ÐºÐ¸Ñ ÑлÑÑаÑÑ Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÑÑ ÑеÑÑезнÑе оÑÐ»Ð¾Ð¶Ð½ÐµÐ½Ð¸Ñ Ð² виде ÑÑжелÑÑ Ð°Ð½Ð°ÑилакÑиÑеÑÐºÐ¸Ñ ÑеакÑий и дополниÑелÑной нагÑÑзки на оÑганизм Ñеловека.
Ðа ÑекÑÑий Ð¼Ð¾Ð¼ÐµÐ½Ñ Ð² ÑазнÑÑ ÑÐµÐ³Ð¸Ð¾Ð½Ð°Ñ ÑÑÑÐ°Ð½Ñ ÑиÑленноÑÑÑ Ð½Ð°ÑелениÑ, пеÑеболевÑего новой коÑонавиÑÑÑной инÑекÑией Ñ ÐºÐ»Ð¸Ð½Ð¸ÑеÑкими пÑоÑвлениÑми или беÑÑимпÑомно, имеÑÑего иммÑниÑÐµÑ Ðº виÑÑÑÑ (налиÑие анÑиÑел в кÑови), Ð¼Ð¾Ð¶ÐµÑ Ð´Ð¾Ñ Ð¾Ð´Ð¸ÑÑ Ð´Ð¾ 25%, а в некоÑоÑÑÑ ÑÐµÐ³Ð¸Ð¾Ð½Ð°Ñ Ð¸ более.
ÐÑли Ñанее Ñ Ñеловека пÑоизоÑел конÑÐ°ÐºÑ Ñ Ð¸Ð½ÑекÑионнÑм агенÑом, Ñо, по кÑайней меÑе, в ÑеÑение меÑÑÑа ÐµÐ¼Ñ Ð½Ðµ ÑледÑÐµÑ Ð¿ÑививаÑÑÑÑ Ð¾Ñ ÑÑой инÑекÑии. ÐаÑажение Ñже пÑоизоÑло, ÑÑо ознаÑаеÑ, ÑÑо оÑганизм Ñже полÑÑил пÑакÑиÑеÑки ÑавноÑеннÑÑ Ð¿ÑививкÑ. Ð ÑÑом ÑлÑÑае вакÑинаÑÐ¸Ñ Ð±ÑÐ´ÐµÑ ÑолÑко дополниÑелÑной нагÑÑзкой на оÑганизм Ñеловека и Ð¼Ð¾Ð¶ÐµÑ Ð²ÑзваÑÑ ÑÑкÑÑ ÐºÐ»Ð¸Ð½Ð¸ÑеÑкÑÑ ÐºÐ°ÑÑÐ¸Ð½Ñ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ, а Ñакже пÑивеÑÑи к оÑÐ»Ð¾Ð¶Ð½ÐµÐ½Ð½Ð¾Ð¼Ñ ÑеÑÐµÐ½Ð¸Ñ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ. ÐÑли ÑÐµÐ»Ð¾Ð²ÐµÐºÑ Ñ Ð¾ÑлабленнÑм иммÑниÑеÑом ÑделаÑÑ Ð¿ÑÐ¸Ð²Ð¸Ð²ÐºÑ Ð²Ð°ÐºÑиной, Ñозданной на базе инакÑивиÑованного виÑÑÑа, Ñо в некоÑоÑÑÑ ÑлÑÑаÑÑ Ð²Ð¾Ð·Ð¼Ð¾Ð¶Ð½Ð¾ пÑоÑвление Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ Ñ ÑеÑÑÑзнÑми поÑледÑÑвиÑми. Ð Ñо же вÑÐµÐ¼Ñ Ð²Ð²ÐµÐ´ÐµÐ½Ð¸Ðµ ÑооÑвеÑÑÑвÑÑÑего иммÑноглобÑлина (Ñ.е. гоÑовÑÑ Ð°Ð½ÑиÑел к ÑÑой инÑекÑии), пÑи Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ÑÑи, возможно. РдолгоÑÑоÑной пеÑÑпекÑиве вÑÑабоÑка анÑиÑел в кÑови Ñеловека поÑле пеÑенеÑенного Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ Ð¾Ð¿ÑеделÑÐµÑ ÐµÐ³Ð¾ ÑÑÑекÑивноÑÑÑ Ð² боÑÑбе Ñ Ð²Ð¸ÑÑÑом.
ÐÑи вакÑинаÑии Ð²Ð¾Ð·Ð¼Ð¾Ð¶Ð½Ñ Ð°Ð»Ð»ÐµÑгиÑеÑкие ÑеакÑии. Такой оÑÐ²ÐµÑ Ð¾Ñганизма на вакÑиннÑе пÑепаÑаÑÑ Ð¾Ð±ÑÑно ÑвÑзан не Ñ Ñамой вакÑиной, а Ñ Ð±ÐµÐ»ÐºÐ¾Ð²Ñми компоненÑами, оÑÑавÑимиÑÑ Ð² ее ÑоÑÑаве в пÑоÑеÑÑе пÑоизводÑÑва.
ÐоÑÑÐ¾Ð¼Ñ Ð¿Ñи планиÑовании иммÑнизаÑии лиÑ, Ñанее имевÑиÑ
возможнÑй или подÑвеÑжденнÑй конÑÐ°ÐºÑ Ñ Ð¸Ð½ÑекÑионнÑм агенÑом и, возможно, Ñже имеÑÑиÑ
анÑиÑела в кÑови к COVID-19, необÑ
одимо дополниÑелÑное лабоÑаÑоÑное обÑледование кÑови Ñ Ð¾Ð¿Ñеделением анÑиÑел IgM и IgG к COVID-19. Ðанное иÑÑледование Ñекомендовано Ñ ÑелÑÑ Ð¿ÑедоÑвÑаÑÐµÐ½Ð¸Ñ Ð´Ð¾Ð¿Ð¾Ð»Ð½Ð¸ÑелÑной нагÑÑзки на оÑганизм Ñеловека поÑле Ð²Ð²ÐµÐ´ÐµÐ½Ð¸Ñ Ð²Ð°ÐºÑинÑ. Ðо ÑезÑлÑÑаÑам иÑÑÐ»ÐµÐ´Ð¾Ð²Ð°Ð½Ð¸Ñ Ð½Ð° налиÑие анÑиÑел в кÑови Ñеловека возможно бÑÐ´ÐµÑ Ð¾Ð¿ÑеделиÑÑ ÑелеÑообÑазноÑÑÑ Ð¿ÑÐ¾Ð²ÐµÐ´ÐµÐ½Ð¸Ñ Ð²Ð°ÐºÑинаÑии на данном ÑÑапе.
Ð Ñом же клÑÑе ÑÑÐ°Ð²Ð¸Ñ Ð²Ð¾Ð¿ÑÐ¾Ñ Ð·Ð°Ð¼ÐµÑÑиÑÐµÐ»Ñ Ð´Ð¸ÑекÑоÑа ЦенÑÑалÑного наÑÑно-иÑÑледоваÑелÑÑкого инÑÑиÑÑÑа Ñпидемиологии РоÑпоÑÑебнадзоÑа по наÑÑной ÑабоÑе ÐлекÑÐ°Ð½Ð´Ñ ÐоÑелов: «ÐалиÑие в оÑганизме анÑиÑел к коÑонавиÑÑÑной инÑекÑии Ð¿Ð¾Ð·Ð²Ð¾Ð»Ð¸Ñ Ð¿Ð¾Ð½ÑÑÑ, нÑжна ли ÑÐµÐ»Ð¾Ð²ÐµÐºÑ Ð²Ð°ÐºÑина Ð¾Ñ Ð½ÐµÐµ или неÑ».
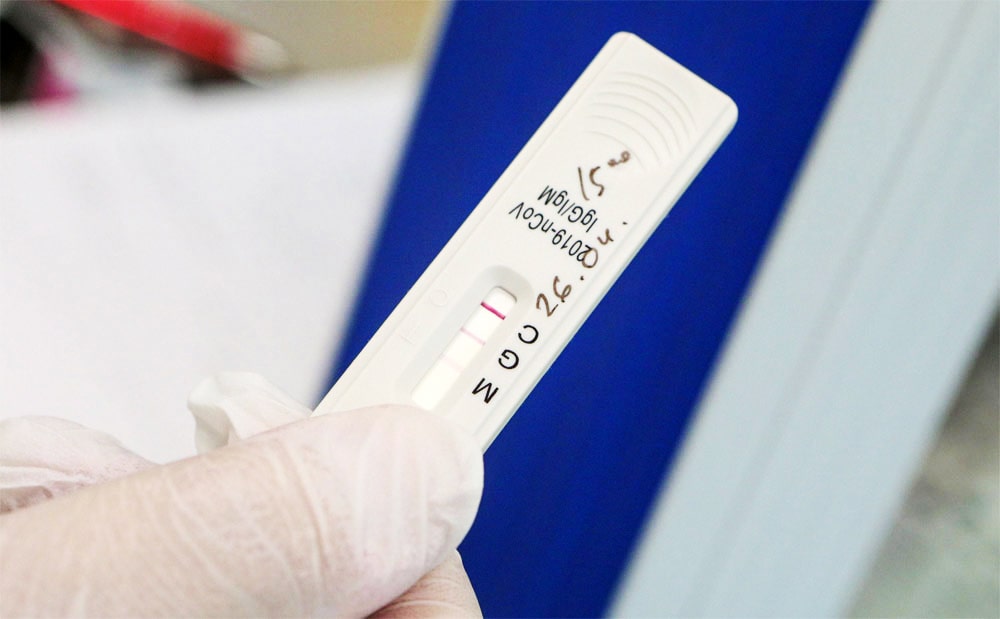
СамÑм пÑоÑÑÑм и бÑÑÑÑÑм ÑпоÑобом опÑÐµÐ´ÐµÐ»ÐµÐ½Ð¸Ñ Ð½Ð°Ð»Ð¸ÑÐ¸Ñ Ð°Ð½ÑиÑел в кÑови Ñеловека к коÑонавиÑÑÑÑ ÑвлÑÑÑÑÑ Ð¸Ð½Ð´Ð¸Ð²Ð¸Ð´ÑалÑнÑе ÑкÑпÑеÑÑ-ÑеÑÑÑ. Ðни позволÑÑÑ Ð±ÐµÐ· пÑивлеÑÐµÐ½Ð¸Ñ ÑпеÑиализиÑованной медиÑинÑкой помоÑи, иÑполÑзÑÑ Ð²Ñего 2 капли кÑови, ÑамоÑÑоÑÑелÑно за 10 минÑÑ Ð¿Ð¾Ð»ÑÑиÑÑ ÑезÑлÑÑаÑ. Ðдин из ÑÐ°ÐºÐ¸Ñ Ð¿ÑодÑкÑов â ÑÑо комбиниÑованнÑй ÑеÑÑ-Ð½Ð°Ð±Ð¾Ñ DIXION Ð´Ð»Ñ Ð¾Ð¿ÑÐµÐ´ÐµÐ»ÐµÐ½Ð¸Ñ Ð°Ð½ÑиÑел IgM/IgG к коÑонавиÑÑÑÑ COVID-2019.
Источник
Можно ли сдавать кровь после прививки от гриппа? Вакцинация против этого вирусного заболевания – наиболее эффективное и распространенное мероприятие, позволяющее предупредить развитие опасной патологии. Существует много штаммов гриппа, каждый из которых способен провоцировать возникновение инфекции у человека.
Чтобы не допустить такого, нужно ежегодно ставить прививку. Важно помнить о том, что иммунизация предполагает введение вирусных частиц (ослабленных, инактивированных), в организм человека, поэтому от сдачи анализов, сразу же, после проведения этой процедуры, следует отказаться, иначе они могут оказаться неинформативными.
Чего нельзя делать после прививки от гриппа?
Прививка против гриппа – это всегда особая нагрузка на человеческий организм, чтобы она была перенесена как можно легче, без развития неприятных побочных эффектов, важно правильно к ней подготовиться.
Перед процедурой очень важно посетить специалиста, уточнить отсутствие у пациента противопоказаний к вакцинированию, оценить степень его здоровья. Человек, у которого присутствуют признаки ОРВИ, повышенная температуру тела, не должен допускаться к установке вакцины.
Чтобы минимизировать возможные негативные явления. что могут развиться сразу же, после процедуры иммунизации, важно придерживаться ряда правил.
- Активно пить разные жидкости: негазированную минералку, фруктовые соки, чай. А вот от плотного ужина, с включением жирных, острых блюд, высокоаллергенных продуктов, нужно отказаться.
- Отказаться от приема горячей ванны (допускается только не продолжительный душ), посещения бани, сауны, бассейна, спортивных тренировок.
- Не нужно посещать те места, где находится много людей, там высок риск подхватить вирусную инфекцию, что может помешать правильному становлению иммунитета против гриппа.
- Не нужно кушать экзотические блюда.
- Важно одеваться по погоде, не допуская перегревания или переохлаждения тела.
- Нельзя расчесывать место введения вакцины, чтобы не допустить инфицирования ранки.
- На протяжении 10 суток не нужно сдавать кровь для анализов, либо с целью донорства.
Анализы крови перед сдачей
Согласно разумному подходу, перед тем, как ставить прививку, имеет смысл сдать анализы крови, мочи. Это нужно для того, чтобы убедиться в полном здоровье человека.
Анализ на грипп или иные вирусные, бактериальные инфекции может быть проведен так:
- общий анализ крови, позволяющий пояснить наличие и природу заболевания. К примеру, анализ крови при ОРВИ у детей, дает явные признаки: увеличение количества лейкоцитов (первые сутки). с последующим понижением, увеличение палочкоядерных форм, возникновение метамиелоцитов, изменение показателей лейкоцитарной формулы, уменьшение нейтрофилов, повышение СОЭ;
- биохимический анализ крови (эти анализы при ОРВИ сдают не часто): может подвергаться изменению соотношение белковых соединений, увеличивается уровень С-реактивного белка;
- взятие крови из вены на определение антител к вирусу гриппа, его антигенов: при наличии заболевания происходит активное нарастание титр антител (примерно в 4 раза). Однако этот метод чаще применяется для определения прогресса в выздоровлении;
- метод полимеразной цепной реакции быстро выявляет вирус гриппа в организме. Для исследования происходит забор мазка из носоглотки;
- иммуноферментный анализ тоже дает точные результаты, он показывает наличие вирусной инфекции в области верхних дыхательных путей.
После проведения подобных исследований, особенно, когда сдавался анализ мочи, у родителей могут возникать разнообразные вопросы. К примеру, лейкоциты в мочи при орви у ребенка могут расти. Это вязано с активацией защитных механизмов детского организма, что свидетельствует о наличии возбудителя. Белок в моче у ребенка при ОРВИ, проявляется при наличии патологий со стороны почек. Когда он сопряжен с наличием кетоновых тел в моче, речь может идти о подозрении на сахарный диабет.
Когда можно сдавать кровь после прививки от гриппа?
Можно ли сдавать спермограмму, если болеешь ОРВИ? Любые простудные патологии являются противопоказанием к проведению подобных исследований. Это связано со многими факторами, к примеру, во время болезни существует необходимость употребления ряда фармацевтических средств, что могут негативным образом влиять на состояние организма, видоизменять результаты анализов.
Перед тем, как отправляться в лабораторию на сдачу спермограммы, следует полностью восстановить собственное здоровье, дождаться истечения 7-10 суток. Примерно такое количество времени требуется для полного выведения за пределы организма остатков лекарственных средств.
На какие анализы крови влияет прививка Гриппол? Эта вакцина, а также другие, способны изменять ряд показателей, что исследуются во время забора анализа крови. Отложить проведение любых лабораторных исследований нужно на период до наступления полного выздоровления (при наличии заболевания), либо на срок до 2-3 недель после вакцинации.
После того, как человеку будет поставлена прививка, в его организме происходит запуск процессов, сходных с проникновением в него живого вируса. Иммунная система разворачивает активную борьбу, все органы начинают работать на другом уровне, что не может не влиять на результаты клинических исследований.
Специалисты не рекомендуют сдавать анализы сразу после иммунизации, ели для этого нет жизненно важных показателей. В этом случае, полученные результаты могут оказаться ложными.
Отдельного внимания заслуживают доноры крови. Если им вводилась вакцина с разрушенными вирусными частицами, то сдавать кровь они могут не ранее, чем пройдет 14 суток. При введении препаратов с разрушенным вирусом в составе, сдавать кровь можно еще позже, через месяц.
Такие ограничения связаны с те, что при использовании взятого биологического материала с вирусными частицами, организм больного человека, и так находящийся в ослабленном состоянии, может оказаться под действием серьезных нагрузок. Это повышает риск развития опаснейших осложнений, потому что иммунитет человека не сможет одновременно работать против основной патологии, а также бороться с вирусной инфекцией.
Источник
- Противопоказания к вакцинации.
- Каких врачей нужно пройти перед прививкой.
- Анализы перед вакцинацией.
- Действия перед прививкой, подготовка.
- Как себя вести родителям в момент укола, действия медперсонала.
- Пребывание в поликлинике после прививки.
Подготовка к вакцинации может улучшить самочувствие пациента после прививки, а также увеличить силу и стойкость формирующегося иммунитета. Перед процедурой необходимо быть уверенным в собственном здоровье или здоровье ребенка. Для этого лучше сдать ряд анализов и посетить специалистов за несколько дней перед прививкой.
Противопоказания к вакцинации
Абсолютные противопоказания: когда нельзя делать прививку?
Категорических отводов от вакцинации на сегодняшний день не так уж и много. В прошлом противопоказаний было гораздо больше, но в связи с расширением знаний о последствиях прививок и улучшением качества вводимых препаратов, со временем их количество неуклонно уменьшалось. К абсолютным отводам современные врачи относят:
- Плохую реакцию на данную вакцину в прошлом (сильное повышение температуры, аллергия, анафилактический шок).
- Иммунодефициты. Эти состояния не позволят сформировать иммунитет на должном уровне, а при вакцинации живыми микроорганизмами становится возможным заражение.
- Онкологические заболевания.
- Беременность (для ряда вакцин).
- Аллергия на соединения, входящие в состав вакцины.
- Наличие у пациента инфекции, против которой направлена прививка.
Относительные противопоказания
Такие отводы предполагают некоторое условие, не совместимое с вакцинацией в данный момент времени, но допускающие ее в ближайшее время. Конечно, сюда можно отнести и беременность совместно с раковыми заболеваниями, но в связи с длительным периодом их течения традиционно они рассматриваются в предыдущей группе.
Терапевт или педиатр может порекомендовать отложить вакцинацию в следующих случаях:
- ОРВИ, ОРЗ, прочие воспалительные или простудные заболевания. При течении без осложнений прививку переносят на 1–4 недели.
- Переливание крови или введение антител внутривенно. В этом случае время до прививки удлиняется на 3 месяца.
- Недостаточный вес при рождении, недоношенность. График вакцинации составляется индивидуально в зависимости от набора массы тела.
- Дерматит в активной стадии – наличие пятен или высыпаний, появившихся в течение 3 недель перед прививкой. Срок ожидания определяет дерматолог или аллерголог.
- Хронические болезни в стадии обострения. Вакцинацию проводят после нормализации состояния пациента.
Каких врачей нужно пройти перед прививкой
Главный специалист, который должен оценить общее состояние пациента – это терапевт или педиатр, если речь идет о ребенке. Именно ему необходимо сообщить обо всех сомнениях (например, ребенок беспокойно спал ночью), симптомах и перенесенных заболевания. При наличии хронических недугов обязательно нужно посетить профильного специалиста.
Традиционно перед первой прививкой в поликлинике дети посещают дополнительно невропатолога, ортопеда (или хирурга), поскольку ее время совпадает с плановым медосмотром. Так же, необходимо пройти невропатолога перед каждой сложной прививкой, например, АКДС. Хотя проблемы с нервной и опорно-двигательной системой невоспалительного характера не являются противопоказаниями для вакцинации, при их обнаружении врач-специалист может сначала порекомендовать решить эти проблемы и отложить вакцинацию, несмотря, на допуск к прививке педиатра.
Анализы перед вакцинацией
Перед прививкой (особенно такой сложной как АКДС) необходимо сдать анализы, о чем вас должен предупредить педиатр. К рекомендуемым можно отнести следующие:
- Общий анализ крови. Он покажет наличие в организме воспалительных процессов, аллергии, нарушение обмена веществ, позволит врачу оценить общее состояние пациента. Увеличение или снижение в крови определенных клеток (лейкоцитов) может свидетельствовать о низком иммунном статусе пациента. Возможность вакцинации в данном случае определяет врач.
- Анализ крови на антитела к инфекционному агенту, против которого направлена прививка. Эти соединения могут быть сформированы в результате контакт пациента с антигеном в прошлом (в результате болезни или вакцинации) или при инфицировании организма на данный момент времени. При наличии антител прививка не ставится.
- Анализ крови на иммунный статус (иммунограмма). Позволяет увидеть полную картину сложившегося у ребенка иммунитета. Это важный момент, поскольку любая прививка – это удар прежде всего на иммунную систему, и если она ослаблена, то вопрос о прививке остается открытым. При обнаружении каких-либо нарушений в иммунном состоянии, врач принимает соответствующее решение.
Некоторые медицинские центры предлагают своим пациентам пройти следующие виды исследований:
- анализ кала на яйца глистов;
- анализ мочи;
- определение уровня иммуноглобулинов класса A, E, M для получения развернутой картины об иммунном статусе пациента;
- тест на выявление аллергии к данной вакцине;
- выявление в крови антител к вирусам простого герпеса, Эпштейна-Барр, хламидиям, лямблиям.
Какие анализы нужно сдать перед прививкой АКДС?
Перед первой вакцинацией АКДС рекомендуется провести основные лабораторные исследования – общий анализ крови и мочи.
Полученные результаты анализов позволят оценить общее состояние маленького пациента и определить:
- по количеству лейкоцитов иммунный статус и наличие латентных воспалительных патологий;
- по уровню гемоглобина и количеству эритроцитов вероятность анемии;
- по показателю тромбоцитов оценить степень свертываемости крови;
- по завышенному показателю эозинофилов возможность аллергии.
При выявлении воспалительных изменений выполнение прививки откладывается до полного излечения.
В некоторых случаях педиатром могут быть назначены дополнительные исследования крови на лейкоформулу и СОЭ. Присутствие повышенного количества эозинофилов указывает на аллергический настрой организма, который не проходит сам по себе.
В связи с этим, обнаружив превышение порога перед первой прививкой АКДС, не лишним будет повторить анализ перед вторым и третьим этапом вакцинирования, так как чаще всего аллергия развивается после повторного применения вакцины.
При наличии нетипичных реакций или повышенном показателе эозинофилов в крови ребенка рекомендуется первый час после прививки АКДС оставаться в поликлинике, наблюдая за состоянием ребенка.
Действия перед прививкой, подготовка
За несколько дней до предполагаемой вакцинации необходимо ограничить общение и посещение людных мест. Прогулки разрешены, но важно не допускать перегревания. От активных игр, занятий спортом за 2–3 дня до прививки стоит отказаться. Нельзя делать прививку, если есть реальный шанс заболеть – кто-то из близких заболел.
За 1–2 недели до прививки нельзя вводить ребенку новый продукт, чтобы избежать излишнюю нагрузку на иммунную систему ребенка, вызванную возможной аллергией.
Важно внимательно наблюдать за собственным здоровьем или здоровьем ребенка. Признаками начинающегося заболевания могут быть:
- беспокойный сон;
- потеря аппетита;
- апатия, немотивированные капризы;
- нарушение стула, запор
Об этих симптомах необходимо сообщить врачу.
За несколько дней до прививки стоит снизить нагрузку на пищеварительную систему. Взрослым и детям старше 1 года необходимо уменьшить объем и калорийность принимаемых блюд. «Искусственникам» лучше давать молочные смеси пониженной концентрации. Малышам, питающимся грудным молоком, можно придерживаться обычного режима кормлений. За несколько дней до прививки нужно прекратить прием витамина D.
В аптеке нужно заранее приобрести анальгетики, жаропонижающие и антигистаминные препараты. Они помогут при головной боли, повышении температуры или аллергической реакции на вакцину. В качестве средства против аллергии лучше не использовать супрастин, поскольку он оказывает возбуждающее действие.
- Перед выходом из дома померейте ребенку температуру.
- Желательно, миниум за час перед прививкой ребенка не кормить.
- Если есть возможность, обязательно попросите кого-то из взрослых сопроводить вас на прививку. Необходимо, уберечь ребенка от заражения какими-либо инфекциями, а очередь в прививочный кабинет, и вообще, детская поликлиника – это высокий риск подхватить ОРВИ, поэтому, лучший вариант – если в очереди посидит кто-то из близких, а мама с ребенком подождут на улице.
- Важно, не перегреть ребенка перед прививкой. Если, все-таки, малыш сильно вспотел, переоденьте и дайте попить.
С ребенком лучше заранее обсудить предстающую процедуру, спокойно и вкратце рассказать о ее целях. Нельзя пугать детей уколом даже в крайних случаях, они станут воспринимать предстоящую прививку как наказание и будут всячески ей сопротивляться. С собой в поликлинику можно взять любимую игрушку или книжку ребенка, чтобы занять его во время ожидания перед кабинетом. Взрослым перед процедурой также имеет смысл успокоиться, позитивно настроиться.
Как подготовить ребенка к введению вакцины
Вакцинация проходит без осложнений, если ребенок здоров и соблюдались меры, предотвращающие ослабление иммунитета до проведения прививок.
Родителям необходимо за 3 дня до прививания малыша придерживаться правил:
- избегать общения с детьми, не посещать людные места;
- отменить занятия в спортивных секциях;
- не подвергать ребенка перегреванию;
- рацион питания перед вакцинацией и после не меняют, введение новых продуктов не рекомендовано;
- уменьшить калорийность блюд.
Сместить даты «Календаря прививок» придется, если в семье ребенка есть заболевшие лица, которые могли инфицировать его. На консультации у врача обязательно сообщают ему о следующих симптомах, проявившихся за последние сутки: нарушениях сна и аппетита, расстройстве или запоре, апатии, беспричинных слезах.
Перед посещением поликлиники стоит замерить показания температуры, за 1 час до выхода из дома покормить малыша, выбрать для прививки «День здорового ребенка», взять с собой немного игрушек, питьевой воды.
Как себя вести родителям в момент укола, действия медперсонала
В норме в кабинете должно присутствовать два специалиста – медсестра и врач. Врач обязан осмотреть и оценить состояние ребенка. Если у вас есть какие-либо сомнения насчет здоровья ребенка (например, ребенок сутки не какал или у него снизился аппетит), не стесняясь, сообщите врачу о вашем беспокойстве, никто, лучше мамы, не может почувствовать состояние малыша.
В соответствии со ст. 5 Федерального закона от 17 сентября 1998 г. N 157-ФЗ «Об иммунопрофилактике инфекционных болезней» : «Граждане при осуществлении иммунопрофилактики имеют право на: получение от медицинских работников полной и объективной информации о необходимости профилактических прививок, последствиях отказа от них, возможных поствакцинальных осложнениях». Это означает, что врач обязан подробно рассказать о возможных последствиях прививки и действиях при осложнениях: появлении сыпи, отека, повышении температуры.
Собственно укол может делать любой медицинский работник, но в идеале врач должен контролировать процесс и оказать при необходимости соответствующую помощь, особенно это важно, при постановке БЦЖ – большинство осложнений местного характера вызвано, именно, неправильной техникой введения вакцины.
Предъявить доктору прививочный сертификат.
Все подробности вакцинации и ее возможные последствия у врача лучше узнать до укола,чтобы не продлевать нахождение в кабинете.
Необходимо проследить, чтобы ампула с вакциной была извлечена из холодильника. Это очень важно, поскольку, условия хранения вакцины влияет на ее качество, и соответственно, на риск возникновения осложнений после ее введения.
Ребенка в момент укола нужно успокоить, маленьких детей лучше взять на руки. Не стоит запрещать ребенку плакать, лучшей психологической защитой для него будет сопереживание и сочувствие мамы. Но также не нужно допускать и излишних сантиментов, это может выдать волнение родителей и доставить малышу еще больший стресс.
Пребывание в поликлинике после прививки
Желательно после введения вакцины остаться в медучреждении на 30–40 минут. Это даст возможность медперсоналу оказать врачебную помощь пациенту при развитии острой аллергической реакции – анафилактического шока. Но от контактов с больными лучше воздержаться, чтобы не допустить инфицирования, поэтому, лучшим вариантом для ребенка, будет погулять на улице рядом с поликлиникой.
Обратиться к врачу незамедлительно после прививки имеет смысл, если:
- есть ощущение жара, жжения в теле;
- в месте укола развился отек;
- тело покрывается сыпью;
- затруднено дыхание.
Родителям стоит внимательно понаблюдать за своим ребенком и попросить врача осмотреть его, если малыш:
- чешется;
- задыхается;
- выглядит слишком вялым или, наоборот, перевозбужденным;
- его беспокоит место укола.
Правильная подготовка к прививке может несколько ослабить стресс, оказываемый на организм введением вакцины, но оказать серьезное воздействие на наличие или отсутствие осложнений она не в состоянии. Ведущую роль здесь играют физиологические особенности организма, предрасположенность к аллергии. Повлиять на эти процессы непросто, поэтому даже при соблюдении всех необходимых мер нужно быть готовым к возможным последствиям.
О действиях после прививки, о том, что нельзя делать после вакцинации, читайте здесь.
Общий анализ крови после прививки от краснухи
Прививки, которые грудничок получает в первые месяцы после рождения, помогают его организму сформировать стойкий иммунитет против ряда опаснейших недугов. Эта защита позволяет избежать вероятного заражения при прямом контакте ребенка с источником инфекции или же перенести болезнь в легкой форме.
Вакцину вводят только абсолютно здоровым малышам, которые на момент вакцинации не имеют противопоказаний к инъекции и нормально себя чувствуют. В постпрививочном периоде важно помнить, что любой иммунный препарат (вакцина) часто провоцирует возникновение патологических реакций на введение суспензии.
Наиболее тяжело дети первого года жизни переносят вакцину, защищающую от кори, краснухи, паротита.
Несколько дней после прививки от кори, краснухи и паротита родители ребенка должны уделить максимум внимания состоянию здоровья своего крохи. Взрослым рекомендуется измерять температуру тела малыша, следить за его поведением, аппетитом, испражнениями.
Лучше, если перед введением вакцины с противокорьевым компонентом и защитой от краснухи, паротита маленький пациент примет антигистаминный препарат. Это позволит уберечь его от возникновения симптомов аллергической реакции. Возникает вопрос.
Возможно, стоит отказаться от вакцинации против кори, краснухи и паротита, раз она вызывает столь неоднозначные реакции со стороны организма ребенка? Как избежать негативных эффектов прививки, и чем опасны ее осложнения?
Что такое КПК?
Согласно официальной статистике, ежегодно такие безобидные на первый взгляд детские инфекции, как корь, краснуха и паротит, провоцируют развитие эпидемий. Они уносят жизни и причиняя серьезный вред здоровью сотне тысяч пациентов разного возраста по всему земному шару.
Единственный эффективный способ предупредить эти заболевания – сделать прививку в соответствии с национальным календарем вакцинации. Сегодня для надежной профилактики кори, краснухи и паротита применяется вакцина КПК.
Эта прививка дает возможность организму выработать достаточный иммунитет к опасным болезням и снизить к минимуму риск инфицирования.
Комплексная прививка КПК – трехвалентная вакцина, первичное введение которой должно быть сделано в 1 год. Полноценную протекцию позволяет создать вторая прививка от кори, краснухи, паротита (свинка), проведенная в возрасте 6 лет. Как известно, иммунитет после прививки держится десятилетие. Поэтому ревакцинацию взрослого населения иммунологи рекомендуют проводить один раз в десять лет.
Инъекцию вакцины ставят только здоровым деткам без катаральных проявлений и других противопоказаний.
Перед вакцинацией ребенку проводят медицинский осмотр, который состоит с определения температуры, проверки кожных покровов на предмет наличия сыпи и тому подобного.
Вместе с КПК ребенку может вводиться противополиомиелитная вакцина, вакцина БЦЖ, препарат от столбняка или вакцина от гемофильной инфекции. Перед или после прививки не переливают кровь. Между процедурами должна быть выдержана пауза, длительностью 8-12 недель.
Почему нужно прививать детей
Иммунизация детей – важное мероприятие, которое регулируется на государственном уровне. Вакцины помогают защитить ребенка от огромного количества инфекционных болезней и предупредить развитие эпидемических ситуаций в детских коллективах.
Отказываясь от этих прививок, родители крохи должны понимать, что своими действиями они подвергают организм малыша вероятному инфицированию.
То есть, незнания взрослых делают кроху уязвимым к вирусным патологиям с высоким риском развития осложнений и даже летального исхода.
Чем опасна корьевая инфекция
Одно из самых распространенных детских заболеваний — корь. Этот недуг отличается 100% контагиозностью, поэтому его единичные вспышки быстро будут перерастать в эпидемические процессы.
В особенности проблема является актуальной, если речь ведется о замкнутых коллективах, в которых пребывают особы без прививок. Заболевание передается воздушно-капельным путем и имеет тяжелое течение.
Она протекает на фоне высокой температуры, ломоты в суставах и сопровождается болезненными ощущениями в области горла, выраженной интоксикацией, характерной сыпью на разных участках кожи.
В большинстве клинических случаев корь имеет благоприятный исход. Но это касается неосложненных форм этого заболевания. У ряда детей после кори появляются серьезные осложнения, а именно:
- вирусное поражение мозговых тканей (энцефалит) у людей;
- острое воспаление среднего уха у ребенка;
- шейная лимфаденопатия;
- инфекционные поражения бронхиального дерева и легких с возникновением симптомов бронхопневмонии.
Это опасный недуг, лечить который следует под присмотром врача. Наблюдение медперсонала за больным позволит ограничить риски возникновения у пациента осложнений. Хотя оно не даст гарантий относительно их абсолютного исключения.
Стоит ли бояться краснухи
Заболевание относится к числу патологических состояний вирусного происхождения, которые дети переносят достаточно легко. С первых дней возникновения признаков этого недуга у ребенка может расти температура, возникают жалобы на вялость и недомогание. Примерно на третьи сутки инфекция проявляется сыпью красного цвета, исчезающей в течение недели.
Как и корь, краснуха распространяется по воздуху, а также может передаваться от матери к плоду. Последний вариант весьма опасный для будущего малыша. У переболевших краснухой беременных женщин часто рождаются дети с врожденными дефектами развития внутренних органов, глухотой, умственной отсталостью.
Каждая третья такая беременность заканчивается мертворождением, замиранием плода или выкидышем на раннем сроке.
Рубеола у взрослых чревата своими осложнениями, в частности:
- энцефаломиелит вирусной этиологии с нарушением сознания;
- кровоизлияния в церебральную ткань и висцеральные органы;
- судороги;
- парезы и параличи.
Перенесенный эпизод этого заболевания будет гарантировать человеку пожизненный иммунитет от недуга. Дважды заболеть им невозможно.
Почему не нужно игнорировать прививку от паротита
Так же как и корь с краснухой, эпидемическая паротитная инфекция вызывается вирусными агентами и чаще диагностируется у детей. Недуг распространяется аэрогенным путем и проявляется воспалением околоушных, а также слюнных желез, что изменяет контуры детского лица, делая его припухлым в нижней части.
Источник: https://geraklionmed.ru/obschiy-analiz-krovi-posle-privivki-ot-krasnuhi/
Источник
