Язвы от прививки бцж
Смотри еще: Антибиотико- и химиотерапия инфекций у детей (В.К. Таточенко, Москва, 2008)
Внутрикожная вакцинация БЦЖ новорожденных и ревакцинация неинфицированных туберкулезом детей (с отрицательной реакцией Манту) в возрасте 7 или 14 лет защищает основную массу детей от заболевания (а часто и от инфицирования) туберкулезом. В случае инфицирования привитого ребенка (например, из тесного контакта с бациловыделителем) вакцинация защищает от развития генерализованных форм.
Для вакцинации на первом году жизни применяется вакцина БЦЖ-М, которая дает меньше нежелательных реакций. Такие реакции развиваются при попадании БЦЖ под кожу, при несоблюдении дозировки вакцины; обычно это местные осложнения. У детей с клеточными иммунодефицитом (хроническая гранулематозная болезнь, комбинированный иммунодефицит) развивается генерализованный БЦЖ-ит, чаще наблюдаются БЦЖ-остеит и лимфадениты — в основном у детей с дефектом в системе гамма-интерферона, его рецепторов или интерлейкина 12, важной для борьбы с внутриклеточными микобактериями.
Осложнения вакцинации БЦЖ и их лечение.
Эти осложнения в России принято рассматривать как локальный туберкулез, подлежащий специфической терапии детским фтизиатром, иногда в сочетании с хирургическим лечением. Проведение других профилактических прививок во время такого лечения запрещается.
Детям с осложнениями БЦЖ назначаются три противотуберкулезных препарата: стрептомицин 20 мг/кг, изониазид 15-20 мг/кг (чем меньше ребенок, тем выше доза нзониазида), пиразинамид 25 мг/кг, витамин В6 — через 30 минут после приема изониазида в дозах, соответствующих возрасту. Суточная доза стрептомицина вводится в одной инъекции в/м, изониазид распределяется на два (или три — при больших дозах) приема внутрь до еды, пиразинамид — в один прием внутрь через 30 минут после еды.
Необходимость лечения местных осложнений БЦЖ не является бесспорной, в литературе доминирует взгляд на отсутствие влияния специфической терапии (и эритромицина) на течение, например, БЦЖ-лимфаденита и частоту его нагноения, подкрепленный несколькими контролируемыми исследованиями. Смущает и рекомендация по применению пиразинамида, поскольку штамм М. bovis БЦЖ, также как и М, bovis к нему устойчив.
Лимфаденит после прививки БЦЖ
Терапию проводят 3 препаратами. При свищевой форме у ребенка до 3 лет суточная доза изониазида увеличивается до 20 мг/кг, из них 15 мг/кг дается внутрь, а 5 мг/кг (в виде 10% раствора изониазида) используется для обкалывания лимфоузла одной инъекцией. Всего на курс — 10 инъекций через день, при обилии гноя повторный курс через 2 недели. Используют также компрессы на 5-7 дней с раствором из 0,45 мг рифампицина, 15,0 мл димексида и 85,0 мл дистиллированной воды.
Через 1,5-2 месяца стрептомицин отменяют и продолжаются терапию двумя препаратами до излечения. При отсутствии динамики через 3 месяца решается вопрос об оперативном удалении узлов (на фоне терапии 3 препаратами 1 месяц, затем двумя — до заживления). Крупный, свыше 10 мм, кальцинат удаляется на фоне такого же лечения
Инфильтраты с изъязвлением в центре после прививки БЦЖ
При инфильтратах размером 20-30 мм, назначают на один месяц три препарата, в дальнейшем стрептомицин отменяют, два препарата дают до полного рассасывания.
Холодные абсцессы после прививки БЦЖ
Размером выше 20 мм лечатся в течение 15-30 дней тремя, затем двумя препаратами (кроме стрептомицина), их вскрывают скальпелем, накладывают повязку с гипертоническим раствором, которая меняется каждый день. Абсцессы до 20 мм пунктируют, отсасывают содержимого и вводят через эту же иглу стрептомицина 20 мг/кг.
Язвы после прививки БЦЖ
Назначают изониазид 15 мг/кг и пиразинамид 25 мг/кг, грануляции 2 раза в день присыпают изониазидом (от 0,1 до 0,3 г) и накладывают гидрокортизоновую мазь.
Келоидные рубцы после прививки БЦЖ
В основе их лечения лежит рассасывающая терапия (пирогенол с лидазой, ультразвук с последующим электрофорезом тиосульфата натрия, фонофорез гидрокортизоном), радикальные методы отсутствуют.
При любых келоидных рубцах категорически противопоказано хирургическое их удаление.
Остеиты, генерализованный БЦЖ-ит после прививки БЦЖ
Лечение проводят как больных активным туберкулезом (категория 1, табл. 10.1)
Смотри еще: Антибиотико- и химиотерапия инфекций у детей (В.К. Таточенко, Москва, 2008)
Источник
Туберкулез – это серьезная патология легких, которая сложно поддается терапии. Каждому новорожденному малышу через несколько дней после рождения еще в родильном доме делают прививку БЦЖ. Как заживает место вакцинации, интересует многих мамочек. Прививка считается сложно протекающей и опасной для малышей. Даже при отсутствии негативных проявлений заживление происходит на протяжении длительного времени и характеризуется сменой одних признаков другими. Важно знать, что является нормой, а когда необходимо бить тревогу.
Как заживает БЦЖ?
Вакцина направлена на формирование иммунитета против возбудителя туберкулеза. Делают прививку в плечо, вводя препарат внутрикожно. Реакция на вакцинацию появляется не сразу, а спустя некоторое время.
На месте введения вакцины начинает развиваться гнойничок, который по прошествии некоторого времени покрывается корочкой и заживает. Весь это процесс занимает довольно много времени.
к содержанию ↑
Сколько заживает прививка бцж?
Заметить реакцию организма на введенную вакцину можно только через несколько недель. Прививочная реакция может длиться более 4-5 месяцев. При появлении на месте укола пустулы с нагноением не стоит паниковать – это реакция в пределах нормы.
Далее на протяжении еще нескольких месяцев место прививки будет претерпевать изменения. Сколько заживает прививка БЦЖ? Для появления рубчика, свидетельствующего о правильно поставленной прививке и сформировавшемся иммунитете, потребуется около года, но продолжительность процесса может отличаться у разных деток. Все зависит от индивидуальных особенностей организма и других факторов.
к содержанию ↑
Процесс заживления в норме: в первые недели и в дальнейшем
При правильно введенном препарате и отсутствии противопоказаний на момент вакцинации период заживления должен протекать без осложнений. Как заживает БЦЖ? Весь процесс выглядит так:
- После введения препарата на месте укола образуется папула. Ее цвет может варьировать от белого до красно-фиолетового. Соседние участки кожи на руке должны оставаться нормального цвета. Нормой считается и подъем температуры тела после прививки.
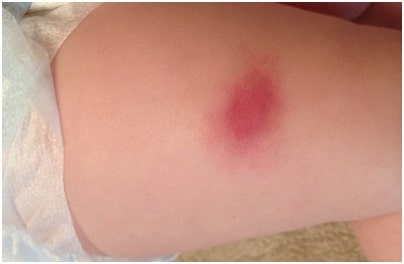
- Примерно через 30-45 дней место инъекции начинает краснеть.
- Далее появляется пузырек, наполненный жидкостью и гнойным содержимым, напоминающий воспаленный прыщик.
- Гной начинает вытекать из ранки и вновь образуется.
Категорически запрещено чесать гнойную язвочку, выдавливать гной, обрабатывать антисептическими мазями.
- Пик нагноения сменяется далее образованием корочки. Тревожить и срывать ее нельзя.
- Через несколько месяцев процесс заживления заканчивается и на месте прививки образуется небольшой рубчик, который и свидетельствует об эффективно проведенной вакцинации.
Длительность процесса заживления напрямую влияет на степень приобретенного иммунитета. Чем больше времени прошло с момента вакцинации и до образования рубчика, тем сильнее иммунитет. Об этом же свидетельствует и размер рубчика.
к содержанию ↑
Фото заживления по месяцам
Мамочкам важно знать, как в норме должно выглядеть место вакцинации по-прошествие некоторого времени после прививки. Фото по месяцам поможет в этом разобраться и не паниковать преждевременно. Примерно через месяц можно будет видеть такую картину:

Цвет может также быть светлее или темнее.
Через два месяца картина меняется и с появлением гнойника многие мамочки впадают в панику. Но это реакция вполне нормальная и правильная.
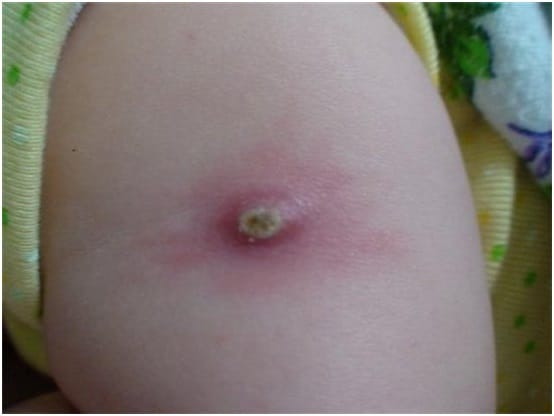
По мере заживления корочка будет отпадать, и процесс заживления завершится образованием рубчика.

Продолжительность каждого этапа у разных деток может немного отличаться, но последовательность всегда сохраняется.
к содержанию ↑
Возможные отклонения и осложнения в заживлении
Вакцинация против туберкулеза может проводиться с нарушением техники введения препарата, что дает отклонения в процессе заживления. Например, если образуется слишком много гнойного содержимого можно заподозрить, что медицинская сестра ввела вакцину не внутрикожно, а подкожно.
Отклонением от нормы можно считать и отсутствие процесса нагноения. Это означает, что вакцина введена слишком в глубокие слои кожи и там же происходит образование гнойника. Такое состояние более опасно, потому что может спровоцировать развитие абсцесса.
Большинством детей прививка переносится нормально и заканчивается формированием стойкого иммунитета против туберкулеза, но встречаются и осложнения. Они чаще всего характерны для деток, у которых врожденное снижение иммунитета, например, если мать ВИЧ-инфицированная.
Среди возможных осложнений можно отметить следующие:
- Формирование абсцесса при слишком глубоком введении вакцины. В таких ситуациях требуется оперативное вмешательство.
- Образование большой язвы на месте укола. Это свидетельствует о повышенной чувствительности организма к составляющим препарата. Терапия потребуется местная.
- При разносе микобактерий в лимфатические узлы развивается воспалительный процесс в них. Если наблюдается увеличение более сантиметра, то требуется оперативное лечение.
- На месте вакцинации образуется не рубчик, а келоидный рубец. В таких ситуациях повторная прививка в 7 лет не делается.
- При тяжелых иммунных нарушениях в детском организме развивается генерализованная БЦЖ-инфекция.
- Через 1-2 года есть опасность развития туберкулеза костей при слабой иммунной системе.
Иногда после вакцинации не происходит образование рубчика. Это может свидетельствовать о том, что иммунитет не сформирован или вакцина введена неверно.
Иногда отсутствие рубчика связано с врожденным иммунитетом против туберкулеза.
В таких ситуациях делают Манту, при получении отрицательного результата вакцинация повторяется.
к содержанию ↑
Что делать, если БЦЖ не заживает?
Процесс заживления длительный и у каждого малыша может по продолжительности разниться. Некоторые мамочки поднимают панику, если через три месяца остается гноящаяся ранка, есть покраснение и периодически у малыша поднимается температура.
Весь процесс может занять до одного года, и если БЦЖ не заживает по-прошествии длительного времени, то стоит показаться врачу. У некоторых малышей нагноение может закончиться образованием корочки, а затем вновь начаться с новой силой. Чаще всего это является пределами нормы, и вмешательства не требуется. Иногда причиной такого состояния является попадание инфекции в ранку, ее расчесывание. Можно для избегания этого салфеткой прикрыть место инъекции.
Волноваться мамочки должны, если прошло более полугода, а завершения процесса рубцевания даже не видно. Место вакцинации выглядит сильно воспаленным, имеется обширный гнойник. В таких ситуациях не стоит самостоятельно что-то предпринимать, лучше посетить детского врача, который выяснить причины длительного процесса заживления и подскажет, что делать.
Сейчас мамочки сами вправе решать, делать прививку своему малышу или нет. Но всегда надо помнить, что отказываясь от вакцинации, здоровье ребенка подвергается огромному риску. Лучше пережить некоторое неудобство после прививки, чем потом заниматься длительным и тяжелым лечением туберкулеза.
Источник
Вакцинопрофилактика туберкулеза является одним из значительных достижений медицины и применяется повсеместно. Во всем мире с 1945 г. вакцинировано более 3 миллиардов человек. Эпидемиологическая ситуация и сегодня оставляет этот вид противотуберкулезной профилактики на одном из первых мест. При этом, наряду с повышением уровня заболеваемости, возросла частота осложнений и после вакцинопрофилактики. Общее их число после вакцинации БЦЖ составляет 0,02–1,2%, после ревакцинации — 0,003%.
Вакцина БЦЖ представляет живую культуру микобактерий бычьего типа (Mycobacterium bovis). После многократных пассажей такая культура утрачивает патогенные свойства, однако остается иммуногенной. При введении в организм новорожденного (на 3–5 сутки жизни) вакцина БЦЖ ведет себя подобно вирулентным микобактериям туберкулеза и способствует развитию специфического иммунитета. При определенных условиях микобактерии могут вызывать клинически выраженный процесс со всеми чертами туберкулезного воспаления. Наиболее уязвимы новорожденные и дети грудного возраста, т. к. для данного периода жизни характерно состояние транзиторного иммунодефицита.
Несмотря на хорошую переносимость и ареактогенность вакцины БЦЖ, все же регистрируется ряд хирургических осложнений вакцинации.
Региональные лимфадениты(«бецежиты»)
Относятся к наиболее частым осложнениям вакцинации БЦЖ. Воспалительный процесс локализуется в левой подмышечной области, региональной по отношению к месту введения вакцины. Начало осложнения обычно бессимптомное. Спустя 4–8 нед. и позже после прививки постепенно увеличивается лимфатический узел, иногда спаиваясь с кожей и длительное время оставаясь безболезненным. Могут наблюдаться умеренные признаки интоксикации. Иногда лимфоузел нагнаивается с образованием свища и выделением гноя. При бактериологическом исследовании с посевом материала на среду Левенштейна–Йенсена приблизительно в половине случаев выделяются микобактерии БЦЖ.
Морфологически на пораженных лимфоузлах виден казеозный распад аналогичный при туберкулезных лимфаденитах. Однако тщательное обследование исключает наличие туберкулезной инфекции. Иногда в лимфатических узлах обнаруживаются кальцификаты, которые могут быть выявлены рентгенологически. Лечение заключается в удалении пораженных лимфоузлов с капсулой на фоне специфической химиотерапии. Консервативный этап проводится в течение 2–3 мес. с последующим диспансерным наблюдением.
Наблюдение 1. Мальчик М., 5 мес. В левой подмышечной области в 2,5 мес. обнаружен увеличенный лимфоузел. Состояние ребенка удовлетворительное. В анамнезе прививка БЦЖ в периоде новорожденности. Лимфоузел диаметром 1,5 см безболезненный, кожа над ним не изменена. Данных за наличие туберкулезной инфекции не выявлено. Диагноз: БЦЖ-лимфаденит. Лимфоузел удален. Посев роста не дал. Гистологически обнаружены признаки воспаления, характерные для туберкулезного процесса. Проведен курс специфического лечения. Диспансерное наблюдение.
«Холодные» абсцессы
Могут образоваться на месте введения вакцины БЦЖ, обычно через 3–6 недель. Это осложнение связано с введением вакцины не внутрикожно, а подкожно или внутримышечно. Вначале формируется подкожный инфильтрат, спаянный с подлежащими тканями. Состояние ребенка обычно не ухудшается. Инфильтрат постепенно размягчается, кожа над ним краснеет, пигментируется и истончается. Далее определяется флюктуация без выраженных воспалительных явлений. «Холодный» абсцесс может самопроизвольно вскрыться с образованием длительно не заживающего свища и выделением жидкого, крошковидного гноя. Возможно ухудшение состояния, повышение температуры тела, интоксикация. При посеве гноя специфическая микрофлора из очага обычно не выделяется. Морфологически наблюдаются признаки специфического воспалительного процесса в виде характерных грануляций и казеозных масс. Тактика лечения, основанная на длительном выжидании, вскрытии и дренировании абсцесса, неоправданна, так как приводит к продолжительному гноетечению и образованию избыточных грануляций. Целесообразно раннее иссечение гнойника в пределах здоровых тканей с ушиванием раны. Всем детям проводится специфическая терапия.
Наблюдение 2. Девочка Т., 6 мес. На левом плече через 3 мес. после прививки БЦЖ сформировалось уплотнение мягких тканей. В возрасте 4 мес. произошло вскрытие гнойника. Состояние удов-летворительное. На левом плече безболезненный инфильтрат — 1´1,5 см, кожа над ним истончена, багрового цвета, свищ со скудным серозно-гнойным отделяемым. Туберкулезная инфекция не выявлена. Диагноз: «холодный» абсцесс (вскрывшийся) после прививки БЦЖ. Произведено иссечение абсцесса в пределах здоровых тканей с ушиванием раны. Посев материала из удаленных тканей роста не дал. Гистологически — признаки туберкулезного процесса. Проведен курс специфического лечения. Диспансерное наблюдение.
Келоидные рубцы
Как осложнение прививки БЦЖ наблюдаются только после внутрикожного введения вакцины. Обычно начинают формироваться через 1 год после прививки. Морфологически структура рубца после БЦЖ не отличается от келоидов после травм и ожогов. Поствакцинальные келоидные рубцы можно разделить на растущие и нерастущие. Растущий отличается напряженностью ткани, ярко-багровой окраской, неправильной формой, развитием капиллярной сети в толще келоида, медленным, но неуклонным ростом и отсутствием самостоятельного обратного развития. Клинически в таких случаях отмечается зуд, иногда болевые ощущения.
Пока не найдено методов рассасывания келоидных рубцов. Консервативно (лучевые, физиотерапевтические, медикаментозные методы) удается замедлить темпы роста келоида, а в некоторых случаях и прекратить его рост. Наиболее эффективна консервативная терапия при раннем лечении в первые 2 года после развития рубца.
Имеются сообщения об успешном иссечении келоидов, развившихся после вакцинации у детей грудного возраста. Однако попытки их лечения после ревакцинации, когда образование келоидов наблюдается чаще, как правило, безуспешны. В этих случаях келоидная ткань интенсивно развивается на участке удаленного рубца с распространением на всю поверхность плечевого сустава, а иногда и грудную клетку. Особенностью формирования келоидов при этом является не только их быстрый рост, но и малая эффективность последующей консервативной терапии. При осмотре детей и подростков необходимо обращать внимание на состояние поствакцинального рубца. При обнаружении келоидного рубца рекомендуется наблюдение. При его росте показано консервативное лечение. Хирургический метод допустим в отдельных случаях при развитии келоида после первичной вакцинации и противопоказано при его формировании после ревакцинации.
БЦЖ-остеомиелит
Нечастое, но наиболее тяжелое осложнение после вакцинации. Зарубежные авторы указывают его частоту — 1:80000–1:100000. Существует предположение, что истинная частота осложнения в 4 раза выше из-за трудности идентификации возбудителя заболевания (M. bovis). К сожалению, БЦЖ-остеомиелит у детей в большинстве случаев не регистрируется, а сведения о клинических и рентгенологических особенностях данного осложнения педиатрам и хирургам практически неизвестны.
В настоящее время отмечается рост частоты БЦЖ-остеомиелита, что обусловлено как улучшением качества диагностики, так и сниженной иммунологической резистентностью вакцинируемых детей.
БЦЖ-остеомиелит встречается одинаково часто у девочек и мальчиков. Обычно поражаются длинные трубчатые кости в области метафизов, а также губчатые кости (позвонки, таранная, пяточная, кубовидная, грудина), короткие (ключица) и плоские (ребра).
Симптомы заболевания появляются через 3 мес.–5 лет (в среднем через год) после вакцинации. Состояние детей не страдает. Возможно незначительное повышение температуры тела.
Клинические признаки БЦЖ-остеомиелита характеризуются медленным и постепенным началом. Локально отмечается умеренная припухлость мягких тканей, ограничение функции в суставе, близлежащем к очагу поражения. Болевая реакция выражена мало. В некоторых случаях уже при первичном обращении выявляется абсцедирование, иногда со свищом.
Выявление БЦЖ-остеомиелита представляет сложность прежде всего из-за особенностей клинического течения и трудности лабораторного подтверждения возбудителя. Диагностика основана на совокупности клинических, лучевых, бактериологических и морфологических критериев, впервые предложенных T. Foucard и A. Hjelmstedt (1971), позднее детализированных другими авторами:+
• вакцинация на 1 году жизни и период после нее менее 4 лет;
• отсутствие контакта с туберкулезным больным;
• рентгенологические признаки очагового поражения кости;
• наличие хотя бы одного из следующих признаков: а) выделение бактериального штамма БЦЖ из костного очага; б) присутствие кислотоустойчивых бактерий в материале костного очага; в) гистологическое подтверждение туберкулезного поражения кости.
Среди лабораторных данных обнаруживается повышение СОЭ (15–45 мм/ч) и СРБ, хотя возможны и нормальные показатели. Изменений лейкоцитарной формулы обычно нет, в отдельных случаях — увеличенное содержание лимфоцитов. Содержание иммуноглобулинов (IgG, IgA, IgM) в крови чаще соответствует возрастной норме. Иногда отмечается снижение функциональной активности лимфоцитов при стимуляции фитогемагглютинином.
Рентгенологически в начале заболевания выявляется остеопороз, через несколько недель — очаги лизиса и деструкции с минимальными реактивными изменениями окружающей костной ткани. Очаги в метафизах длинных костей иногда распространяются через зону роста на эпифиз. Периостальная реакция встречается редко, в ряде случаев обнаруживается невыраженная перифокальная зона склероза, редко наблюдаются мелкие секвестры. Иногда возможно выявление патологического перелома. При поражении грудных позвонков и грудины в средостении может быть выявлена перифокальная воспалительная реакция, симулирующая медиастинальную опухоль. При длительном течении заболевания развивается коллапс позвонка и деформация позвоночника. Таким образом, клинически и рентгенологически БЦЖ-остеомиелит не отличается от хронического неспецифического остеомиелита, имеющего под-острое и первично-хроническое течение.
Сканирование (технеций-99m) позволяет обнаружить накопление радиофармпрепарата в зоне поражения. Чувствительными методами для выявления костных очагов и изменений в окружающих мягких тканях являются КТ и МРТ, однако специфичность их невысока.
Выделение возбудителя при БЦЖ-остеомиелите сопряжено со значительными трудностями и бывает успешным примерно в половине случаев, когда культура дает рост микроба, не отличающегося от БЦЖ по морфологическим, биохимическим тестам и вирулентности, установленной на морских свинках. При этом выделенный штамм необходимо дифференцировать от вирулентной культуры микобактерий человеческого типа, атипичных микобактерий и кислотоустойчивых сапрофитов.
Метод выбора в диагностике БЦЖ-остеомиелита — молекулярный анализ нуклеотидов ДНК возбудителя при помощи полимеразной цепной реакции.
Изучение выделенной культуры на свинках, кроликах и мышах с последующим исследованием органов животных не выявляет макроскопических изменений, хотя при посеве выделяется культура, аналогичная по свойствам исходной. При гистологическом исследовании органов через 6 недель после заражения обнаруживается картина, характерная для вакцинного штамма БЦЖ — пролиферация ретикулоэндотелиальных клеток, гистиоцитарных элементов с наличием гигантских эпителиоидных клеток. Оценивая важность бактериологического исследования в диагностике БЦЖ-остеомиелита, необходимо иметь в виду его длительность, что затрудняет своевременное начало этиологически адекватного медикаментозного лечения.
Гистологическое изучение материала из очагов БЦЖ-остеомиелита выявляет гранулематозный процесс. При этом обнаруживаются эпителиоидные клетки, гигантские клетки Лангерганса и поля творожистого перерождения. Воспалительные инфильтраты состоят главным образом из лимфатических и плазматических клеток. В зонах некроза содержится значительное количество гранулоцитов. Необходимо отметить, что гистологическая картина напоминает пролиферативные и некротические очаги, инициированные туберкулезными бациллами человеческого типа.
Дифференциальную диагностику БЦЖ-остеомиелита необходимо проводить с гематогенным, туберкулезным, сифилитическим и грибковым остеомиелитом, а также опухолевым поражением, эозинофильной гранулемой, гистиоцитозом и костной кистой.
При лечении БЦЖ-остеомиелита целесообразно оперативное вмешательство (некрэктомия) с последующим глухим швом раны, которое одновременно с санацией очага позволяет получить материал для бактериологического и гистологического исследований. В очаге поражения обнаруживается грануляционная и некротическая ткань серого цвета с участками казеозного распада. При локализации очага в длинных костях необходимо бережное отношение к метаэпифизарной зоне роста ввиду возможности нарушения роста кости. Медикаментозное лечение заключается в длительной (до 1 года и более) специфической химиотерапии (рифампицин, тубазид и т. д.). Нецелесообразно использовать пиразинамид, так как все штаммы M. bovis резистентны к нему. Прогноз при лечении БЦЖ-остеомиелита благоприятный, ортопедические осложнения, как правило, отсутствуют.
Наблюдение 3. Девочка В., 1,5 года. В возрасте 1 год повысилась температура тела до 37,5°С. Госпитализирована в детское отделение областной больницы с диагнозом пневмония (рентгенологически не подтверждена). Проводилась антибиотикотерапия. Через 2 недели мать заметила у ребенка в с/3 грудины безболезненную полушаровидную припухлость диаметром 2 см. Диагноз хирурга — фиброма. Рекомендовано плановое оперативное лечение. Постепенно цвет кожи над припухлостью начал изменяться — вначале гиперемия, затем багрово-фиолетовый оттенок. Диагноз — абсцесс в области грудины.
При вскрытии выделился гной серого цвета, водянистый с крошковидными включениями. Посев роста не дал.
Лечение (перевязки, антибиотики) безуспешно, сформировался свищ. При зондировании выявлен дефект в грудине, свищевой ход распространяется в средостение. Ребенок переведен в ДХЦ Минска. Данные КТ: деструкция со сквозным дефектом с/3 грудины, наличие полости в переднем средостении прилежащей к грудине, перифокальная реакция мягких тканей. В анамнезе — прививка БЦЖ. Контакт с туберкулезным больным родители отрицают. Признаков туберкулезной инфекции не обнаружено. Диагноз — БЦЖ-остеомиелит грудины. Операция — некрэктомия грудины, санация очага воспаления в грудине и средостении. Посев удаленных тканей роста не дал. Гистологически — признаки туберкулезного воспаления. После специфической химиотерапии наступило выздоровление. Дефект грудины в течение 6 мес. заполнился костной тканью.
При выявлении остеомиелита у детей дошкольного возраста, имеющего подострое или первично-хроническое течение следует предполагать туберкулезную природу заболевания, в частности БЦЖ-остеомиелит, особенно при безуспешной терапии традиционными антибиотиками. Большое значение для эффективного лечения имеет ранняя диагностика, так как остеомиелиты, обусловленные различными микобактериями (M. tuberculosis, M. bovis и M. bovis БЦЖ) требуют разных протоколов медикаментозного лечения. При этом следует учесть факторы, затрудняющие диагностику:
БЦЖ-остеомиелит не относится к часто встречающимся заболеваниям, поэтому о нем редко вспоминают при дифференциальной диагностике;
после вакцинации и до появления симптомов БЦЖ-остеомиелита проходит длительный период (в среднем 1 год);
медленное развитие БЦЖ-остеомиелита при удовлетворительном состоянии ребенка и нормальной температуре тела обусловливает позднее обращение за медпомощью;
малая информативность лабораторных данных (СОЭ, СРБ и др.);
отсутствие патогномоничных рентгенологических костных изменений.
Важность установления точного этиологического диагноза для адекватной химиотерапии определяет целесообразность раннего хирургического вмешательства, преследующего две цели: забор материала из очага для бактериологического и гистологического исследований, ПЦР-диагностики; санацию патологического очага.
Основным средством активной специфической профилактики туберкулеза остается вакцина БЦЖ, ее применение предполагает педантичное выполнение медицинской манипуляции и строгий отбор детей для вакцинопрофилактики туберкулеза.
Осложнения вакцинации БЦЖ в большинстве случаев обусловлены:
• нарушением методики (превышение дозы, подкожное, внутримышечное введение);
• повышением реактогенности вакцины;
• вакцинацией новорожденных из групп перинатального риска.
Юрий АБАЕВ, профессор кафедры детской хирургии БГМУ, доктор мед. наукМедицинский вестник, 16 апреля 2009
Поделитесь
Источник
