На сколько эффективна прививка от гриппа
Принцип работы прививок
Прививка – это безопасный способ встречи организма с вирусом или бактерией.
Патогенные микроорганизмы и вирусы, попадая в организм человека, начинают размножаться, и возникает заражение (инфекция). За борьбу с инфекцией отвечает иммунная система. С какими-то патогенами система справляется, но другие – слишком сильны и опасны.
Чтобы не допустить поражения организма, разрабатывают вакцины. Вакцина – это препарат, который содержит либо убитый патоген или его отдельные части, либо ослабленный в лаборатории живой возбудитель заболевания.
Какими бывают вакцины против гриппа
Все вакцины против гриппа многокомпонентные. Они могут защищать от трех или от четырех серотипов вирусов гриппа А и В. Наибольшее распространение на рынке получили инактивированные, субъединичные гриппозные вакцины. Они содержат два главных антигена каждого из серотипов вируса (гемагглютинин и нейраминидазу), против которых они направлены. Популярностью пользуются также сплит-вакцины, в состав которых входят кусочки разрушенных вирусов гриппа. Подробнее о составе противогриппозных вакцин читайте в статьях «Прививки от гриппа в 2020-2021 году» и «Прививки от гриппа».
После введения вакцины болезнь не развивается, но иммунная система узнает чужеродные бактериальные или вирусные метки – антигены, и в качестве ответной реакции запускает выработку специфических защитных иммунных клеток (Т-клеток или «клеток памяти») и антител (за их создание отвечают иммунные В-клетки).
Таким образом, получая в лице вакцины слабого соперника, иммунная система активируется и накапливает вооружение (антитела), чтобы при встрече с диким патогеном в будущем иметь достаточную защиту.
По мнению врачей-инфекционистов, вакцинация – это метод управления заболеваниями и максимально безопасный способ защитить себя от инфекций. Учёные максимально точно определяют антигены, которые провоцируют выработку антител, способных противостоять болезни. Их называют защитными антигенами и включают в состав вакцины. В вакцину также входит консервант, который предотвращает развитие микробов в упаковках, и вещества-адъюванты, которые стимулируют ответ иммунной системы на антигены.
Важно! Несмотря на то, что современные технологии позволяют производить упаковки, которые не требуют добавления консервантов в вакцины, их наличие обязательно для сорбированных вакцин и препаратов, которые отпускаются в многодозовых флаконах. В качестве консервантов в составе вакцин используют тиомерсал, фенол и 2-феноксиэтанол. Требования к наличию консервирующих агентов в российских вакцинах и их концентрации можно найти в Государственной фармакопее Российской Федерации.
Прививка от гриппа: эффективна или нет?
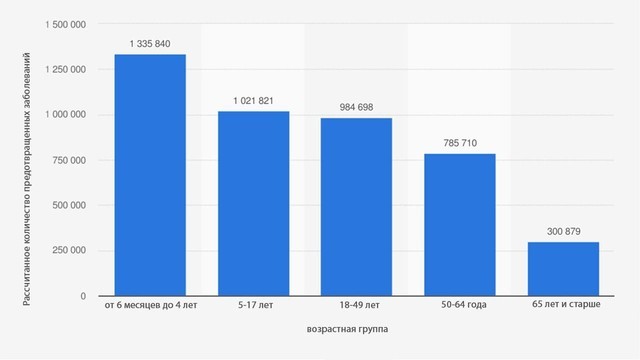
Сомнений в том, что вакцины снижают заболеваемость гриппом, нет (рис. 1). Тем не менее, прививка не дает гарантии того, что человек не заболеет. Реакция каждой иммунной системы индивидуальна, и иммунитет просто может не сформироваться. Врачи-инфекционисты считают, что прививка эффективна, так как максимально снижает риски того, что заболевание пройдет в тяжелой форме, и, соответственно, что болезнь закончится летальным исходом.
 Рисунок 1. Количество заболеваний, связанных с вирусами гриппа, которых удалось избежать благодаря вакцинации в 2018-2019 гг в США, по возрастам. Источник: CDC
Рисунок 1. Количество заболеваний, связанных с вирусами гриппа, которых удалось избежать благодаря вакцинации в 2018-2019 гг в США, по возрастам. Источник: CDC
Уникальность вирусов гриппа А и В в том, что они очень быстро мутируют, а потому нашей иммунной системе каждый год приходится противостоять новому, незнакомому врагу. Именно поэтому ученые ежегодно меняют состав противогриппозных вакцин, а люди проходят вакцинацию снова и снова. Прививка от гриппа – это процедура, за которой стоит работа большого количества людей. Эпидемиологи изучают цикличность появления гриппа и собирают о нем основную информацию. Грипп подразделяют не только на типы, но и на штаммы. Название каждого штамма содержит информацию о типе гриппа, месте его возникновения, характере (какое животное послужило переносчиком вируса) и годе возникновения. Так как эпидемии происходят циклично, ученые заранее определяют, какой штамм наиболее опасен и будет атаковать людей в этом сезоне. Этот штамм и включают в вакцину от гриппа. При этом элемент неожиданности остается: можно заразиться не тем штаммом вируса, против которого делалась прививка.
Кто собирает данные о вирусе в России
В России данные о распространении вирусов гриппа собирают Федеральный центр по гриппу и ОРЗ и Национальный центр по гриппу ВОЗ, которые работают на базе ФГБУ «НИИ гриппа им. А.А. Смородинцева» Минздрава России и Центра экологии и эпидемиологии гриппа при Институте вирусологии им. Д. И. Ивановского ФГБУ «НИЦЭМ им. Н.Ф. Гамалеи» Минздрава России. Данные об эпидемиологической ситуации в стране, штамме гриппа и заболеваемости можно найти на сайте НИИ гриппа.
Чтобы оценить эффективность прививки, нужно принять во внимание несколько факторов. Во-первых, необходимо убедиться, что человек болеет именно гриппом и узнать его штамм. Во-вторых, нужно удостовериться, что в вакцину входит выявленный штамм. Вакцинация не гарантирует, что человек не заболеет. Эффект от сделанной прививки – это уверенность в том, что организм справится сам без тяжелых побочных эффектов и реанимации.
Возможен ли вред от этой прививки? Если да, то какой и как часто?
Каждая вакцина имеет свои побочные действия. Вероятность их возникновения такая же, как и при принятии любого медицинского препарата. Во-первых, это аллергическая реакция (анафилактическая реакция). При разработке многих вакцин против гриппа используют куриные эмбрионы. Вирусные белки в процессе производства проходят тщательную очистку, прежде чем попасть в препарат, но у людей с аллергией на яичный белок вакцинация крайне редко может вызвать немедленную нежелательную реакцию. Поэтому после любой прививки следует минимум 30 минут посидеть возле прививочного кабинета на случай, если понадобится экстренная помощь врача.
Другие побочные эффекты общие. Они возникают в первые несколько дней после вакцинации. С вакциной в организм вводят чужеродное вещество (антиген), происходит иммунный ответ. То есть организм борется с инфекцией, вырабатывает антитела. В это время пациент может испытывать слабость, у него может незначительно повыситься температура тела. Такая общая реакция возможна в первые несколько дней, но проходит без лечения. Врачи рекомендуют обильное питье и покой, чтобы помочь организму. Если состояние ухудшается, назначают нестероидные противовоспалительные препараты.
Есть еще человеческий фактор, когда при введении вакцины нарушают правила профилактики попадания микроорганизмов в рану (меры асептики и антисептики).
Вакцина действует таким образом, что с каждым днем человеку становится лучше. Поствакцинальная реакция проявляется в первый день. Дальше состояние организма только улучшается. Из-за частых случаев психосоматических состояний (чересчур сильное эмоциональное переживание) врачи выделили отдельную группу поствакцинальных реакций – психологическую. Сюда относят наблюдения, когда побочный эффект от вакцины происходит из-за нервного перенапряжения организма и постоянного ожидания вреда, который якобы был нанесен вакцинацией.
Важно! Врачи не требуют проходить особую подготовку к вакцинации. Нужно быть здоровым, без заболеваний в острой форме. Людям с хроническими заболеваниями следует дождаться периода ремиссии. Это же правило относится к аллергикам: нельзя делать прививку в момент обострения. Можно посетить аллерголога, и, если врач посчитает нужным, он пропишет антигистаминный препарат на период после вакцинации.
Доводы против вакцинации
Вирусы и бактерии могут привести к серьезным заболеваниям, но споры об обязательности вакцинации не теряют своей остроты. К доводам против прививок относят:
- антигенный импринтинг – особенность иммунной системы предпочтительно использовать уже имеющуюся иммунную память в ответ на мутировавший штамм вируса, даже если эта память не эффективна против данного штамма;
- неэффективность прививок против гриппа, так как из-за большого разнообразия штаммов вируса вакцинация не дает гарантии, что человек не заболеет;
- наличие побочных эффектов, таких как аллергическая (анафилактическая) реакция, уплотнение или болезненность в месте введения вакцины;
- человеческий фактор: несоблюдение специалистом правил вакцинации, пренебрежение мерами антисептики и асептики, что может привести к проникновению побочной инфекции в организм через место инъекции.
Доводы за вакцинацию
Доводы за прививки приводят и сами врачи-инфекционисты. К ним относят:
- значительное снижение вероятности тяжелых осложнений и летального исхода в случае последующего заражения диким вирусом;
- максимально низкий риск тяжелого течения болезни;
- организм ребенка, как и организм взрослого человека, постоянно вырабатывает антитела. Прививка – это самый безопасный способ приобрести иммунную защиту от инфекции;
- защиту окружающих, так как непривитый человек является переносчиком инфекции. Некоторые люди по определенным показателям не могут быть привиты (беременные в первом триместре, младенцы до шести месяцев, люди с онкологическими заболеваниями). Находясь в окружении вакцинированного человека, эти люди более защищены.
Заключение
Делать прививку от гриппа или нет, каждый человек решает самостоятельно. Врачи-инфекционисты, которые сталкиваются с самыми тяжелыми случаями болезни и летальными исходами, однозначно выступают за вакцинацию.
Прививки, представляя собой введение инактивированного (убитого) возбудителя болезни в организм человека, помогают ему подготовиться к атаке дикого вируса. Вакцина не дает стопроцентную гарантию того, что человек не заболеет. Но она эффективна, так как позволяет организму справиться самому без тяжелых побочных эффектов и летального исхода.
Источники
- Супотницкий М.В. «Забытая» иммунология эпидемических, инфекционных и поствакцинальных процессов // Новости медицины и фармации. – 2014. – № 9-10. – С. 19-23; № 11-12. – С. 16-20.
- U.S. Food & Drug Administration. Thimerosal and Vaccines.
- Barberis I, Myles P, Ault SK, Bragazzi NL, Martini M. History and evolution of influenza control through vaccination: from the first monovalent vaccine to universal vaccines. J Prev Med Hyg. 2016;57(3):E115-E120.
Источник
По мере приближения эпидемиологического сезона все больше людей колеблются: стоит ли делать прививку от гриппа? На одной чаше весов – страх подхватить неприятную и действительно опасную болезнь, а на другой – бойкая группка мифов, рождающих новый, куда более мощный страх, чем первый: ощутить последствия вакцинации. Давайте-ка разберемся, что тревожит потенциальных вакцинируемых и насколько обоснованны их опасения.
Миф 1. Прививка бесполезна – ведь каждый год вирусы гриппа мутируют, а «старые» вакцины абсолютно неэффективны против «новых» вирусов
На самом деле ученые давно научились решать проблему ежегодной мутации возбудителей заболевания. Для этого на территории почти ста стран мира созданы более чем 100 национальных центров гриппа. В России эта почетная миссия возложена на Национальный центр по гриппу при НИИ гриппа.
В задачу этих организаций входит находить больных гриппом, выделять вирус и изучать его. Тысячи пациентов проходят за год через лаборатории, предоставляя прекрасную информационную базу. Каждый центр на основании полученных данных формирует картину сезонной инфекции и передает результаты в центры по контролю и исследованиям в области гриппа, работающие под эгидой Всемирной организации здравоохранения (ВОЗ).
Читайте также:
Популярные мифы о прививках
Дважды в год ВОЗ тщательно изучает результаты наблюдений, лабораторных и клинических исследований, после чего дает рекомендации по составу вакцины против гриппа на текущий эпидемиологический сезон. На основании рекомендаций ВОЗ производители вакцин включают определенные виды вирусов в свои препараты. Таким образом, прошлогодняя вакцина для профилактики гриппа и свежекупленная в аптеке могут быть (и, скорее всего, являются) практически разными препаратами.
Миф 2. Зачем делать прививку, когда в аптеке полно противовирусных препаратов и иммуномодуляторов. Старые добрые таблетки и капсулы надежней и безопасней, чем вакцины
Я вряд ли открою Америку, когда скажу, что подавляющее число противовирусных средств, применяющихся для лечения и профилактики гриппа и ОРВИ, не имеют под собой достаточной доказательной базы. Под ней подразумеваются клинические исследования, проведенные в соответствии с требованиями доказательной медицины. Только результаты таких испытаний признаются в медицинском мире как очевидные и не подлежащие сомнениям, а все остальные эксперименты априори считаются недостоверными или достоверными, но частично. То же самое касается и популярных иммуномодуляторов, которыми полны прилавки аптек.
Целенаправленная профилактика ОРВИ невозможна – создать препарат, активный в отношении двух сотен респираторных вирусов, пока не удалось. А вот с гриппом ситуация обстоит по-другому: вакцины от гриппа позволяют определенно снизить вероятность инфицирования. И с доказательной базой в этом случае все в полном порядке – по результатам последних исследований, вакцинация уменьшает риск заболеть гриппом на 50-60 %.
Миф 3. Вакцина сама по себе может спровоцировать заболевание гриппом
В действительности большинство вакцин содержит инактивированные вирусы гриппа или даже отдельные вирусные частицы. Разумеется, их нельзя всерьез воспринимать как возбудителей инфекции: от них осталось лишь несколько молекул, которые могут запускать иммунный ответ в организме. Вызвать заболевание эти жалкие остатки когда-то крайне агрессивных вирусов не в состоянии ни при каких условиях.
Исключение из правил составляют живые вакцины от гриппа, содержащие живой, но ослабленный вирус. Теоретически он тоже ни на что не годен, кроме, конечно, стимуляции иммунной защиты, но на практике все-таки встречаются случаи, когда инфицирование происходит. Однако хилый, больной вирус может каким-то чудом начать размножаться и вызвать заболевание лишь в еще более хилом и больном организме. Во избежание такого крутого поворота живая вакцина против гриппа противопоказана:
- больным острыми инфекционными и неинфекционными заболеваниями – прививку можно проводить лишь через 2-4 недели после выздоровления;
- больным хроническими болезнями в стадии обострения;
- людям с иммунодефицитом, а также тем, кто болен злокачественными новообразованиями;
- беременным женщинам;
- детям младше 3 лет.
Миф 4. Прививка от гриппа снижает сопротивляемость организма и повышает шансы заболеть если не самим гриппом, то целой плеядой инфекционных болезней
Инфекционисты, терапевты, педиатры и фармацевты без устали повторяют: вакцина не «снижает» иммунитет – она лишь заставляет его работать. Представьте себе, что в окружающем мире живут сотни ваших кровных врагов. Однако вы владеете мощным оружием, которого преследователи боятся как огня. И сила этого оружия настолько велика, что вам не страшны ни сотенные, ни тысячные полчища неприятеля. Так и с иммунной защитой. Это действительно мощное оружие против патогенных микроорганизмов и вирусов, в огромном количестве содержащихся в окружающем воздухе. Благодаря работе иммунной системы мы можем спать спокойно и даже не подозревать, что в организме каждую минуту кипит работа по «обезвреживанию» сотен возбудителей болезней. И они точно не нарушат наш покой.
Миф 5. Прививка от гриппа может вызвать серьезные осложнения и побочные эффекты. Такая овчинка выделки не стоит
Вакцина от гриппа считается одним из самых безопасных существующих лекарственных препаратов. За последние десятилетия ее получили сотни миллионов человек. Кроме того, существуют исчерпывающие доказательства, подтверждающие безопасность вакцинации.
Побочные эффекты вакцин для профилактики гриппа – это болезненность в месте введения, незначительная головная боль и повышение температуры, возможно – боль в мышцах. Все эти реакции, во-первых, выражены незначительно, а во-вторых, проходят самостоятельно, в течение пары дней после инъекции.
Марина Поздеева
Фото istockphoto.com
Источник
https://ria.ru/20200831/vaktsina-1576547748.html
Ученые выяснили, почему вакцина от гриппа не всегда эффективна
Ученые выяснили, почему вакцина от гриппа не всегда эффективна
Американские биологи изучили процессы, происходящие в лимфатических узлах, и выяснили, почему ежегодная вакцина от гриппа плохо защищает от новых штаммов… РИА Новости, 31.08.2020
2020-08-31T19:22
2020-08-31T19:22
2020-08-31T19:22
наука
биология
здоровье
открытия – риа наука
сша
/html//[@name=’og:title’]/@content
/html//[@name=’og:description’]/@content
https://cdn24.img.ria.ru/images/07e4/08/1f/1576545687_0:82:1500:926_1920x0_80_0_0_b1115693bda4f4aaf41009fd653ecf5f.jpg
МОСКВА, 31 авг – РИА Новости. Американские биологи изучили процессы, происходящие в лимфатических узлах, и выяснили, почему ежегодная вакцина от гриппа плохо защищает от новых штаммов вируса. Результаты исследования опубликованы в журнале Nature.Частичный иммунитет, выработанный во время предыдущих сезонов гриппа, приводит к тому, что иммунная система охотно распознает предшествующие штаммы вируса, но подрывает эффективность вакцин против новых штаммов, которая, по оценкам ученых, обычно колеблется в пределах от 40 до 60 процентов.Американские биологи из Медицинской школы Вашингтонского университета в Сент-Луисе вместе с коллегами из других университетов США разработали подход, позволяющий оценить, активирует ли вакцина тот вид иммунных клеток, который необходим для длительного иммунитета против новых штаммов гриппа, или нет.”Каждый год около половины взрослого населения США вакцинируется от гриппа, – приводятся в пресс-релизе Медицинской школы слова первого автора статьи Али Эллебеди (Ali Ellebedy), доцента кафедры патологии и иммунологии Вашингтонского университета. – Это необходимо для общественного здравоохранения, но невероятно дорого и неэффективно. Нам нужна одноразовая прививка от гриппа. Пока мы ее не создали, все, что помогает нам понять, как развивается иммунитет в контексте предыдущих контактов, очень важно”.Ключ к долгосрочному иммунитету лежит в лимфатических узлах – органах иммунной системы, расположенных по всему телу. Когда инфекция попадает в организм, лимфатические узлы набухают, так как в это время в них активно размножаются иммунные клетки.При первом воздействии вируса – в результате инфекции или вакцинации – иммунные клетки захватывают вирус и переносят его в ближайший лимфатический узел. Там вирус передается так называемым наивным В-клеткам, формирующим сигнал иммунного ответа. После этого начинают вырабатываться антитела.Как только вирус будет успешно уничтожен, большинство иммунных клеток, участвующих в битве, отмирают, но некоторые продолжают циркулировать в крови как долгоживущие В-клетки памяти. При повторном заражении В-клетки памяти быстро реактивируются и снова начинают вырабатывать антитела, минуя наивные В-клетки.Такой ответ быстро обеспечивает защиту людям, которые были повторно инфицированы тем же штаммом вируса, но он не идеален для создания иммунитета против другого штамма, как в случае ежегодной вакцины против гриппа.”Если наша вакцина нацелена на клетки памяти, эти клетки будут реагировать на те части вируса, которые не изменились по сравнению с предыдущими штаммами гриппа, – объясняет Эллебеди. – А наша задача – обновить нашу иммунную систему новыми штаммами, то есть мы хотим сосредоточить иммунный ответ на тех частях вируса, которые в этом году отличаются”.По мнению исследователей, чтобы получить многолетний иммунитет против новых штаммов, их фрагменты из вакцины необходимо доставить в лимфатические узлы для обучения нового набора наивных В-клеток и индукции новых долгоживущих В-клеток памяти.Чтобы выяснить, что происходит внутри лимфатических узлов после вакцинации от гриппа, исследователи взяли образцы крови и клеток лимфатических узлов у восьми здоровых добровольцев, привитых против четырех штаммов гриппа. Иммунные клетки извлекали через одну, две, четыре и девять недель после вакцинации. Пробы зародышевых узлов клеток лимфатических узлов изучали с помощью методов ультразвуковой визуализации.Оказалось, что у трех участников из восьми наивные В-клетки и В-клетки памяти в лимфатических узлах ответили на новые штаммы вакцины, то есть у них сформировался длительный иммунитет против новых штаммов. Это примерно соответствует эффективности ежегодных вакцин в целом.Авторы делают вывод о том, что для создания универсальной вакцины против гриппа надо детальнее изучать процессы, происходящие в лимфатических узлах и активирующие оба типа иммунных клеток.
https://ria.ru/20200630/1573694195.html
https://ria.ru/20200630/1573662645.html
сша
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs//copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn21.img.ria.ru/images/07e4/08/1f/1576545687_80:0:1421:1006_1920x0_80_0_0_7ea77e68ab7fe46adcd87d804b7cb1b2.jpg
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
биология, здоровье, открытия – риа наука, сша
МОСКВА, 31 авг – РИА Новости. Американские биологи изучили процессы, происходящие в лимфатических узлах, и выяснили, почему ежегодная вакцина от гриппа плохо защищает от новых штаммов вируса. Результаты исследования опубликованы в журнале Nature.
Частичный иммунитет, выработанный во время предыдущих сезонов гриппа, приводит к тому, что иммунная система охотно распознает предшествующие штаммы вируса, но подрывает эффективность вакцин против новых штаммов, которая, по оценкам ученых, обычно колеблется в пределах от 40 до 60 процентов.
Американские биологи из Медицинской школы Вашингтонского университета в Сент-Луисе вместе с коллегами из других университетов США разработали подход, позволяющий оценить, активирует ли вакцина тот вид иммунных клеток, который необходим для длительного иммунитета против новых штаммов гриппа, или нет.
“Каждый год около половины взрослого населения США вакцинируется от гриппа, – приводятся в пресс-релизе Медицинской школы слова первого автора статьи Али Эллебеди (Ali Ellebedy), доцента кафедры патологии и иммунологии Вашингтонского университета. – Это необходимо для общественного здравоохранения, но невероятно дорого и неэффективно. Нам нужна одноразовая прививка от гриппа. Пока мы ее не создали, все, что помогает нам понять, как развивается иммунитет в контексте предыдущих контактов, очень важно”.
Ключ к долгосрочному иммунитету лежит в лимфатических узлах – органах иммунной системы, расположенных по всему телу. Когда инфекция попадает в организм, лимфатические узлы набухают, так как в это время в них активно размножаются иммунные клетки.
При первом воздействии вируса – в результате инфекции или вакцинации – иммунные клетки захватывают вирус и переносят его в ближайший лимфатический узел. Там вирус передается так называемым наивным В-клеткам, формирующим сигнал иммунного ответа. После этого начинают вырабатываться антитела.
Как только вирус будет успешно уничтожен, большинство иммунных клеток, участвующих в битве, отмирают, но некоторые продолжают циркулировать в крови как долгоживущие В-клетки памяти. При повторном заражении В-клетки памяти быстро реактивируются и снова начинают вырабатывать антитела, минуя наивные В-клетки.
Такой ответ быстро обеспечивает защиту людям, которые были повторно инфицированы тем же штаммом вируса, но он не идеален для создания иммунитета против другого штамма, как в случае ежегодной вакцины против гриппа.
“Если наша вакцина нацелена на клетки памяти, эти клетки будут реагировать на те части вируса, которые не изменились по сравнению с предыдущими штаммами гриппа, – объясняет Эллебеди. – А наша задача – обновить нашу иммунную систему новыми штаммами, то есть мы хотим сосредоточить иммунный ответ на тех частях вируса, которые в этом году отличаются”.
По мнению исследователей, чтобы получить многолетний иммунитет против новых штаммов, их фрагменты из вакцины необходимо доставить в лимфатические узлы для обучения нового набора наивных В-клеток и индукции новых долгоживущих В-клеток памяти.
Чтобы выяснить, что происходит внутри лимфатических узлов после вакцинации от гриппа, исследователи взяли образцы крови и клеток лимфатических узлов у восьми здоровых добровольцев, привитых против четырех штаммов гриппа. Иммунные клетки извлекали через одну, две, четыре и девять недель после вакцинации. Пробы зародышевых узлов клеток лимфатических узлов изучали с помощью методов ультразвуковой визуализации.
Оказалось, что у трех участников из восьми наивные В-клетки и В-клетки памяти в лимфатических узлах ответили на новые штаммы вакцины, то есть у них сформировался длительный иммунитет против новых штаммов. Это примерно соответствует эффективности ежегодных вакцин в целом.
Авторы делают вывод о том, что для создания универсальной вакцины против гриппа надо детальнее изучать процессы, происходящие в лимфатических узлах и активирующие оба типа иммунных клеток.
Источник
