Осложнения после прививки абсцесс
После прививки или укола нередко начинается воспаление. Основные причины воспалительного процесса — это микроорганизмы, которые попали в мягкие ткани вместе с грязной иглой или неправильно поставленная инъекция. В медицинской практике абсцессы нередкое явление и хорошо изученное. Если вовремя не начать лечение абсцесса, он может перейти в заражение крови. Мягкие ткани будут гноиться, а без госпитализации больному не обойтись. Как предотвратить абсцесс после укола или прививки и по возможности предупредить заражение, рассмотрим в этой статье.
После прививки АКДС нагноение в месте укола: норма или отклонение?
По статистике МКБ (Международной классификации болезней) осложнения возникают у каждого 6-го привитого АКДС ребенка. Чаще всего в месте ввода вакцины возникает уплотнение. Но это считается нормальной реакцией на прививку и не требует никакого лечения. Болевые ощущения могут наблюдаться несколько дней, потом все побочные явления в большинстве случаев проходят.
После прививки могут также наблюдаться:
- высокая температура, иногда доходящая до 40 °С;
- кашель, насморк;
- потеря аппетита в течение нескольких дней;
- слабость, вялость;
- диарея, рвота, колики.
Все эти неприятные проявления длятся несколько дней, затем состояние привитого пациента нормализуется. Отек или уплотнение, возникающее в месте укола, является иммунным ответом организма на вакцину. В месте воспаления концентрируется большое количество клеток-лимфоцитов, которые, сталкиваясь с компонентами вакцины, размножаются и создают особые клетки – Т-лимфоциты памяти.
Они то и формируют вторичный иммунитет (первичный иммунитет вырабатывается после перенесенного заболевания). Поэтому припухлости и покраснение вокруг укола являются подтверждением о начале работы вакцины. Это считается нормальной реакцией и свидетельствует о начале вырабатывания иммунитета.
Длительность негативных проявлений зависит от состояния иммунной системы пациента, правильности ввода вакцины, ее качества. Если припухлость остается на срок до 2-х недель, говорят об образовании подкожного инфильтрата.
Почему возникает воспаление
Воспаление в мягкой ткани после прививки или инъекции возникает по ряду причин:
- Иголка повредила сосуд и он лопнул. Под кожей появилась небольшая гематома, которую поленились лечить.
- Вводился агрессивный и раздражающий препарат, который скапливался и вызвал воспаление. К таким препаратам относятся: анальгин, кофеин, магния сульфат. Вводить эти медикаменты нужно максимально длинной иглой и очень медленно.
- Медикамент был введен не в мышцу, а подкожно. Образовалась шишка, которая перешла в воспаление.
- Ослабленная иммунная система организма больного не справляется, любые вмешательства, как укол или прививка, вызывают заражения.
- Укол делался непрофессионально и в недостаточно стерильных условиях.
Все эти причины в комплексе, или каждая отдельно могут вызвать абсцесс у пациента. Характеризуют воспаление некоторые признаками — симптомы:
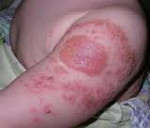
- В месте прививки или укола появляется инфильтрат или, как говорят в простонародье, шишка.
- Инфильтрат вызывает боль, причем интенсивность зависит от глубины воспалительного процесса.
- Шишка не рассасывается, а только твердеет и увеличивается.
- Температура пациента повышается.
- Абсцесс после прививки — это небольшое уплотнение, которое вызывает боль при контакте.
Как только появились любые симптомы после инъекции, рекомендуем обратиться к специалистам. Врач возьмет общий анализ крови, осмотрит место инфильтрата и назначит лечение.
Общий анализ крови сразу покажет, что воспалительный процесс начался. Лейкоциты будут выше нормы.
Что делать при образовании гнойничка у ребенка?
Если после вакцинации место ввода начинает воспаляться, там может появиться гнойничок. О его появлении говорит напряженное уплотнение, заполненное гноем.
Его причиной является инфицирование ранки при неправильном уходе за местом укола, когда в нее попадают патогенные микроорганизмы. В этом месте локально повышается температура, возникают болевые ощущения, наблюдается покраснение.
О возникновении абсцесса свидетельствуют такие симптомы:
- в центре шишки появляется гнойное размягчение тканей, которое может увеличиваться в диаметре;
- кожа над гнойником делается тонкой и сухой, поэтому часто гнойничок прорывается, и из него вытекает гной;
- кожа над воспаленным местом сильно припухает, становится на ощупь горячей;
- температура поднимается выше 39 °С;
- ощущается резкая пульсирующая боль.
Места возникновения постинъекционных абсцессов
В основном уколы делают в ягодицу, потому рассматриваемое осложнение часто возникает именно там. В этой зоне под кожей находится большое количество жира. Потому, если произошло заражение, инфекция будет развиваться активно именно в этом слое.
Вторая по частоте зона развития абсцесса после укола это бедра. Пациенты в таких случаях предпочитают самостоятельно делать уколы, потому вводят лекарство не в ягодицу, а в бедро. Если они не соблюдали правила асептики, то мягкие ткани могут инфицироваться.
Как лечить холодный абсцесс после АКДС?
Чаще всего на месте укола развивается холодный абсцесс, когда образование гнойника не сопровождается симптомами обычного абсцесса (повышение температуры, покраснение, боль).
Такой гнойник может появиться у ребенка спустя месяц после прививки, и это считается нормальным физиологическим явлением.
Но если область уплотнения достигает размеров более 15-20 мм, это уже является патологией, а наиболее вероятная причина ее появления – неправильное введение вакцины.
В начале появляется припухлость, а позднее может появиться язва или свищ. Холодный абсцесс коварен именно своим «тихим» течением. Доктор Комаровский дает пояснение, чем отличается нормальная реакция организма от осложнения.
Если холодный абсцесс имеет относительно маленький диаметр, то это нормальная реакция. Никакого дополнительного лечения не требуется, детский организм справляется с этим самостоятельно. Но иногда образовавшаяся шишка беспокоит малыша. В этом случае можно облегчить его состояние при помощи мазей.
Ихтиоловая мазь, например, отлично справится с поставленной задачей. Благодаря присущему ей противовоспалительному и обеззараживающему эффекту она снимает зуд, а также уничтожает некоторые виды вредных микроорганизмов (стрептококки, стафилококки и др.). Эта мазь «вытягивает» гной из ранки, снимает воспаление, способствует быстрому заживлению кожи.
Большие размеры холодного абсцесса являются уже осложнением и служат причиной для беспокойства. Ребенка обязательно должен осмотреть педиатр. Чаще всего такое осложнение лечится хирургическим путем. Как правило, после вскрытия ранки, удаления гноя и антисептической обработки все быстро заживает, и кожный покров восстанавливается.
Лечение острой формы
Хуже обстоят дела с острой формой абсцесса. Гной уже образовался в мягких тканях и лечить медикаментозно нет возможности. Если нарыв уже произошёл, то можно прикладывать вытягивающие мази: Вишневского, Гепариновая. Но в большинстве случаев, нарыв вскрывается хирургическим путем. Больному назначают курс антибиотиков и противовоспалительные препараты. В самых сложных случаях необходима госпитализация.
Внимание, вскрывать нарыв самостоятельно нельзя. Это может привести к заражению. А заражение крови нередко заканчивается смертью пациента.
Как вытянуть гной из шишки при помощи народных средств?
Если ихтиоловой мази под рукой не оказалось, можно воспользоваться проверенными народными средствами. Самый простой из них – капустный лист.
Капустный лист хорошенько промывают, прокалывают в нескольких местах иглой и прикладывают к шишке, покрывая сверху пергаментной бумагой. Если гнойничок небольшой, капустный лист вполне может его рассосать.
Другой известный народный метод – смесь одной ложки сливочного масла с яйцом, мукой, медом. Из этих продуктов готовится тесто, которое и прикладывается к холодному абсцессу. Через некоторое время шишка начнет уменьшаться и постепенно рассосется.
Хорошо справляется с гнойничками и подорожник, который можно найти повсеместно. Приложенный к шишке чисто вымытый листок этого растения быстро удалит гной. Через некоторое время его следует заменить на новый листик.
Шишки и иголки
Невероятно велик процент людей, думающих что делать прививки и мучиться от них — абсолютно тоже самое. Однако, шишки от уколов далеко не обязательное следствие прививки — наиболее частым условием их появления является неправильно проведённая процедура укола. Казалось, бы что сложного в процедуре: удар — вакцина от столбняка уже в ягодице. Но и здесь есть свои нюансы:
- делать прививки следует медленно, максимально плавно;
- перед инъекцией или установкой капельницы рекомендовано согреть лекарственное средство до температуры тела — это позволит снизить риск возникновения шишки и уменьшит боль;
- необходимо использовать правильную иглу (для подкожной/внутривенной/внутримышечной инъекций), а также строго соблюдать технологию укола (см. рис);
- лекарство должно быть приготовлено правильно, повышенная консистенция инъекции в ягодице может привести к тому, что человек неделю не сможет сесть;
- перед уколом не стоит пренебрегать лёгким массажем, это улучшит кровоснабжение и лекарство рассасывается куда быстрее, практически не причиняя ущерба;
- место укола должно быть качественно обработано антисептиком, а после — наложить дезинфицирующий или согревающий компрессы, иначе придётся лечить ещё и абсцесс.
Делать инъекции важно правильными иглами: для подкожной 35–45 мм, тонкая, для мышечных — куда более толстая, но короткая игла.
Что нельзя делать, если загноилось место укола в поствакцинальный период?
Если возник гнойничок, его нельзя:
- тереть руками или расчесывать. Есть опасность занести в ранку инфекцию, которая превратит его в настоящий гнойный абсцесс, требующий хирургического вмешательства;
- прогревать воспаленное место или массажировать. Этими действиями можно только усугубить ситуацию;
- при использовании мазей либо средств народной медицины использовать в качестве покрытия пищевую пленку либо целлофан. Созданный при их использовании парниковый эффект лишь усилит воспалительный процесс.
Поствакцинальные осложнения
Поствакцинальные осложнения
– различные стойкие или тяжелые нарушения здоровья, развившиеся вследствие проведения профилактической вакцинации. Поствакцинальные осложнения могут быть местными (абсцесс в месте инъекции, гнойный лимфаденит, келоидный рубец и др.) или общими (анафилактический шок, БЦЖ-инфекция, энцефалит, менингит, сепсис, вакцино-ассоциированный полиомиелит и др.). Диагностика поствакцинальных осложнений основана на анализе клинических данных и их связи с недавно проведенной прививкой. Лечение поствакцинальных осложнений должно включать этиотропную, патогенетическую и симптоматическую общую и местную терапию.
Видео по теме
Врач аллерголог-иммунолог об уплотнениях после прививок:
Прививка АКДС либо ее аналоги необходимы для надежной защиты организма от грозных заболеваний. Но она может вызвать достаточно сильную реакцию, грозящую осложнениями в виде абсцесса. При таком развитии событий в поствакцинальном периоде необходима консультация специалиста-медика.
Только он решит, можно ли обойтись антисептическими мазями и народными средствами, либо необходимо хирургическое вмешательство по вскрытию абсцесса, удалению гноя и обработке антибактериальными препаратами.
Врач-хирург. Кандидат медицинских наук.
Закончил Санкт-Петербургскую Педиатрическую Медицинскую Академию, с 1999 года работает хирургом. Автор свыше 40 научных публикаций. Докладчик и участник симпозиумов и конференций по детской и общей хирургии. Является автором отечественного противоспаечного средства Мезогель.
Что делать с уплотнением?
Что делать, если АКДС вызвала покраснение, появилось уплотнение? Шишку на ноге ребенка после прививки АКДС можно устранить с помощью наружных средств. Бугорок нужно помазать следующими мазями:
- Троксевазин. Мазь улучшает метаболизм в клетках тканей и способствует быстрому рассасыванию инфильтрата. Троксевазин снимает воспаление и красноту, убирает боль.
- Эскузан. Улучшает кровообращение в месте образования уплотнения и ускоряет вывод токсинов, предупреждая воспаление.
- Фенистил-гель. Обладает заживляющими свойствами и снижает гиперемию в месте уплотнения. Мазать надо по инструкции.
- Гепариновая мазь останавливает развитие уплотнений, купирует боль.
Если красное пятно становится большим, припухлость увеличивается, и все это сопровождается негативными реакциями организма в виде высокой температуры, аллергии и сильного воспаления, ребенку дают НПВС. Капли «Фенистил» предупреждают осложнения и улучшают общее состояние. Для снятия лихорадки используют Парацетамол или Ибупрофен. При приеме нестероидных средств нужно давать ребенку больше питья.
Некоторые дети плохо переносят медикаментозные средства. В такой ситуации можно прибегнуть к методам народной медицины:
- Компресс с теплым творогом. Взять небольшое количество творога, немного подогреть его на водяной бане, завернуть в марлю, приложить к месту на ноге, где она опухла. Закрыть бинтом, держать 2-3 часа.
- Помыть лист капусты, и наложить его туда, где кожа покраснела на бедре, зафиксировав бинтом или шарфиком. Оставить на ночь.
- Утром можно смазывать уплотнение свежим соком столетника, а на ночь делать компресс из смеси меда и ржаной муки.
- Хорошо помогают снять отечность и покраснение лепешки, слепленные из белой глины, которые можно прикладывать на день.
- Сетка из йода поможет, если ножка распухла. Ее следует наносить на уплотнение 4 раза в день.
- Для снятия зуда делают протирания проблемных участков содовым раствором. Готовят содовый раствор из 1 ст. ложки соды и ½ стакана воды. Содовый раствор выступает и в качестве антибактериального средства.
Накладывая компрессы, нельзя накрывать их непроницаемым материалом (целлофаном, полиэтиленом). Нужно следить за тем, чтобы ребенок не расчесывал место уплотнения. Запрещается интенсивное прогревание поствакцинальных шишек. На время лечения следует надевать ребенку свободную одежду на ножки, чтобы она не натирала проблемные места и не раздражала их. Во время мытья малыша нельзя натирать шишки мочалкой. На вопрос о том, можно ли гулять после прививки АКДС, врачи отвечают, что можно, но только спустя 3 дня после вакцинации.
Блог практикующего врача-педиатра
Здравствуйте. В 3 месяца делали прививку АКДС все прошло нормально. А в 4 месяца мы заболели бронхитом и вторую прививку АКДС сделали в 4,5 месяцев через несколько дней после болезни. Сразу было вроде нормально,а затем на месте укола появилось уплотнение,которое не проходило в течении месяца. Мазали гепарином по рекомендации педиатра,потом хирург сказал прикладывать димексид и в итоге ничего не помогло и нас положил и в больницу с абсцессом. Причины почему так вышло не назвали, толи инфекцию занесли или как педиатр наш сказала:«реакция такая». В итоге 3 прививку предложили перенести до года. И вот нам уже скоро год, а я не знаю как поступить. Когда мы лежали в больнице абсцесс был у нескольких человек именно из-за этой прививки,а у одной девочки был повторный. Подскажите как поступить?
Ответ: Здравствуйте Анна. Понимаю Ваши страхи и опасения, но скорее всего «реакция такая» выла обусловлена взаимодействием нескольких неблагоприятных факторов – снижение иммунитета после болезни, неправильной техникой введения вакцины и возможно неудачной партией вакцины или ее неправильной транспортировкой (абсцесс был у нескольких человек именно из-за этой прививки, а у одной девочки был повторный). Прививать ребенка нужно, но на данный момент подойти к этому взвешенно – ребенок должен быть совершенно здоров + перед прививкой сдайте развернутый анализ крови и мочи, уточните в вашей поликлинике в данной ситуации есть вероятность прививать ребенка вакциной “пентоксим” поликлиники ее получают для особых случаев, в том числе и для вакцинации детей с поствакцинальными осложнениями ранее, уточняйте у иммунолога или на иммунологической комиссии – направление дает ваш участковый врач. И не настраивайтесь на плохое – в данном случае все будет хорошо, не переживайте, просто сделайте все правильно. Всего самого дорого!
врач-педиатр Сазонова Ольга Ивановна
Вакцина БЦЖ и вакцинация
Вакцина готовиться из штамма живых и ослабленных микобактерий туберкулеза, которые практически утратили свое повреждающее свойство. С 2008 года в РФ стали применять вакцину БЦЖ-М, предназначенную для щадящей иммунизации. Ее широко используют для прививания новорожденных в роддоме.
Вакцинацию проводят сотрудники общей лечебной сети. На противотуберкулезную службу возлагается контролирующая и консультативная функция. Вакцина БЦЖ вводится внутрикожно в верхнюю треть плеча и заставляет организм вырабатывать антитела. Ее действие ослабевает к 4-у году. Первую вакцинацию проводят в роддоме на 3 – 7 сутки от рождения ребенка. Если по каким-либо причинам вакцинацию в роддоме не провели, то она будет осуществлена в поликлинике. Вторую вакцинацию (ревакцинацию) проводят детям 7-и лет (первоклассникам).
Рис. 1. Препарат вакцины БЦЖ.
Рис. 2. Вакцина БЦЖ вводится внутрикожно в верхнюю треть плеча.
Рис. 3. Проведение вакцинирования в роддоме.
Рис. 4. Проведение вакцинирования в поликлинике.
БЦЖ – это вакцина, которая ставится ребенку в первые дни жизни для защиты от дальнейшего инфицирования туберкулезом.
Как и любая другая прививка, БЦЖ имеет свои противопоказания и побочные эффекты, которые часто проявляют себя местным нагноением рубца (холодный абсцесс).
Многие врачи не рассматривают подобные кожные проявления как патологию, но не стоит недооценивать естественную реакцию организма на внутреннее вмешательство. Гнойные ранки крайне уязвимы для вторичной инфекции, что требует тщательного наблюдения за местом введения вакцины.
Источник
Поствакцинальные осложнения – различные стойкие или тяжелые нарушения здоровья, развившиеся вследствие проведения профилактической вакцинации. Поствакцинальные осложнения могут быть местными (абсцесс в месте инъекции, гнойный лимфаденит, келоидный рубец и др.) или общими (анафилактический шок, БЦЖ-инфекция, энцефалит, менингит, сепсис, вакцино-ассоциированный полиомиелит и др.). Диагностика поствакцинальных осложнений основана на анализе клинических данных и их связи с недавно проведенной прививкой. Лечение поствакцинальных осложнений должно включать этиотропную, патогенетическую и симптоматическую общую и местную терапию.
Общие сведения
Поствакцинальные осложнения – патологические состояния, имеющие причинную связь с профилактической прививкой, нарушающие состояние здоровья и развитие ребенка. Проведение профилактической вакцинации в педиатрии направлено на формирование протективного иммунитета, не позволяющего развиться инфекционному процессу при повторном контакте ребенка с патогенном. Кроме индивидуального типоспецифического иммунитета, массовая вакцинация детей преследует цель создания коллективного (популяционного) иммунитета, призванного прекратить циркуляцию возбудителя и развитие эпидемий в обществе. С этой целью в России принят Национальный календарь профилактических прививок, регламентирующий перечень, сроки и порядок проведения обязательной и дополнительной вакцинации детей от рождения и до совершеннолетия.
В некоторых случаях у ребенка возникает неожидаемый, патологический ответ организма на вакцинацию, который расценивается как поствакцинальное осложнение. Частота поствакцинальных осложнений сильно варьируется в зависимости от вида прививки, используемых вакцин и их реактогенности. Согласно имеющимся в литературе данным, «лидером» по развитию поствакцинальных осложнений является прививка против коклюша, дифтерии и столбняка – частота осложнений составляет 0,2-0,6 случаев на 100 тыс. привитых. При вакцинации против полиомиелита, против кори, против паротита нежелательные последствия наступают в 1 и менее случае на 1 млн. вакцинированных.
Поствакцинальные осложнения
Причины поствакцинальных осложнений
Возникновение поствакцинальных осложнений может быть связано с реактогенностью препарата, индивидуальными особенностями организма ребенка, ятрогенными факторами (техническими погрешностями и ошибками при проведении иммунизации).
Реактогенные свойства той или иной вакцины, т. е способность при введении в организм вызывать поствакцинальные реакции и осложнения, зависят от ее компонентов (бактериальных токсинов, консервантов, стабилизаторов, растворителей, адъювантов, антибиотиков и др.); иммунологической активности препарата; тропности вакцинных штаммов к тканям организма; возможного изменения (реверсии) свойств вакцинного штамма; контаминации (загрязнения) вакцины посторонними веществами. Различные вакцины значительно отличаются по количеству и тяжести побочных реакций; наиболее ректогенными из них считаются БЦЖ и АКДС-вакцины, наименее «тяжелыми» – препараты для прививок против полиомиелита, против гепатита В, против паротита, против краснухи и др.
Индивидуальные особенности организма ребенка, обусловливающие частоту и тяжесть поствакцинальных осложнений, могут включать фоновую патологию, обостряющуюся в постпрививочном периоде; сенсибилизацию и изменение иммунной реактивности; генетическую предрасположенность к аллергическим реакциям, аутоиммунной патологии, судорожному синдрому и пр.
Как показывает практика, частой причиной поствакцинальных осложнений выступают ошибки медицинского персонала, нарушающего технику прививки. К их числу может относиться подкожное (вместо внутрикожного) введение вакцины и наоборот, неправильное разведение и дозировка препарата, нарушение асептики и антисептики при проведении инъекции, ошибочное использование в качестве растворителей других лекарственных веществ и т. д.
Классификация поствакцинальных осложнений
К числу патологических состояний, сопровождающих вакцинальный процесс, относятся:
- интеркуррентные инфекции или хронические заболевания, присоединившиеся либо обострившиеся в поствакцинальном периоде;
- вакцинальные реакции;
- поствакцинальные осложнения.
Повышенная инфекционная заболеваемость в поствакцинальном периоде может быть обусловлена совпадением болезни и прививки во времени либо транзиторным иммунодефицитом, развивающимся после вакцинации. В этот период у ребенка может возникать ОРВИ, обструктивный бронхит, пневмония, инфекции мочевыводящих путей и др.
К вакцинальным реакциям относятся различные нестойкие расстройства, возникающие после прививки, сохраняющиеся кратковременно и не нарушающие жизнедеятельность организма. Поствакцинальные реакции однотипны по клиническим проявлениям, обычно не нарушают общего состояния ребенка и проходят самостоятельно.
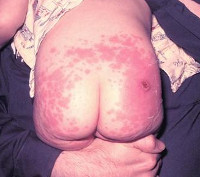
Местные вакцинальные реакции могут включать гиперемию, отек, инфильтрат в месте инъекции и пр. Общие вакцинальные реакции могут сопровождаться повышением температуры, миалгией, катаральными симптомами, кореподобной сыпью (после вакцинации против кори), увеличением слюнных желез (после вакцинации против паротита), лимфаденитом (после вакцинации против краснухи).
Поствакцинальные осложнения делятся на специфические (вакциноассоциированные заболевания) и неспецифические (чрезмерно сильные токсические, аллергические, аутоиммунные, иммунокомплексные). По выраженности патологического процесса поствакцинальные осложнения бывают местными и общими.
Характеристика поствакцинальных осложнений
Чрезмерные по силе токсические реакции расцениваются как поствакцинальные осложнения, если развиваются в первые трое суток после вакцинации, характеризуются выраженным нарушением состояния ребенка (подъемом температуры выше 39,5°С, ознобами, вялостью, нарушением сна, анорексией, возможно – рвотой, носовыми кровотечениями и др.) и сохраняются в течение 1-3 суток. Обычно такие поствакцинальные осложнения развиваются после введения АКДС, Тетракока, живой коревой вакцины, противогриппозных сплит-вакцин и др. В отдельных случаях гипертермия может сопровождаться кратковременными фебрильными судорогами и галлюцинаторным синдромом.
Поствакцинальные осложнения, протекающие в форме аллергических реакций, делятся на местные и общие. Критериями локального поствакцинального осложнения выступает гиперемия и отек тканей, которые распространяются за область ближайшего сустава либо на площадь более 1/2 анатомической зоны в месте введения вакцины, а также гиперемия, отек и болезненность, сохраняющиеся свыше 3-х дней не зависимо от размеров. Наиболее часто местные аллергические реакции развиваются после введения вакцин, содержащих сорбент гидроксид алюминия (АКДС, Тетракок, анатокисны).
Среди поствакцинальных осложнений также встречаются общие аллергические реакции: анафилактический шок, крапивница, отек Квинке, синдром Лайелла, синдром Стивенса-Джонсона, многоморфная экссудативная эритема, манифестация и обострение бронхиальной астмы и атопического дерматита у детей. Иммунизация может вызвать инициацию иммунокомплексных поствакцинальных осложнений – сывороточной болезни, геморрагического васкулита, узелкового периартериита, гломерулонефрита, тромбоцитопенической пурпуры и др.
К поствакцинальным осложнениям с аутоиммунным механизмом развития относятся поражения центральной и периферической нервной системы (поствакцинальный энцефалит, энцефаломиелит, полиневрит, синдром Гийена-Барре), миокардит, ювенильный ревматоидный артрит, аутоиммунная гемолитическая анемия, системная красная волчанка, дерматомиозит, склеродермия и др.
Своеобразным посвакцинальным осложнением у детей первого полугодия жизни является пронзительный крик, имеющий упорный (от 3 до 5 часов) и монотонный характер. Обычно пронзительный крик развивается после введения коклюшной вакцины и обусловлен связанным с этим изменением микроциркуляции в головном мозге и острым приступом внутричерепной гипертензии.
Наиболее тяжелые по своему течению и последствиям поствакцинальные осложнения представляют так называемые вакциноассоциированные заболевания – паралитический полиомиелит, менингит, энцефалит, клиническая симптоматика которых не отличается от таковых заболеваний с другим механизмом возникновения. Вакциноассоциированные энцефалиты могут развиваться после вакцинации против кори, против краснухи, АКДС. Доказана вероятность заболевания вакциноассоциированным менингитом после получения прививки против эпидемического паротита.
Поствакцинальные осложнения после введения вакцины БЦЖ включают локальные поражения, персистирующую и диссеминированную БЦЖ-инфекцию. В числе локальных осложнений наиболее часто встречаются подмышечный и шейный лимфадениты, поверхностные или глубокие язвы, холодные абсцессы, келоидные рубцы. Среди диссеминированных форм БЦЖ-инфекции описаны остеиты (оститы, остеомиелиты), фликтенулезные конъюнктивиты, иридоциклиты, кератиты. Тяжелые генерализованные поствакцинальные осложнения обычно возникают у детей с иммунодефицитом и нередко заканчиваются летальным исходом.
Диагностика поствакцинальных осложнений
Поствакцинальное осложнение может быть заподозрено педиатром на основании появления в разгар вакцинального процесса тех или иных типичных клинических признаков.
Обязательным для дифференциальной диагностики поствакцинальных осложнений и осложненного течения вакцинального периода является лабораторное обследование ребенка: общий анализ мочи и крови, вирусологические и бактериологические исследования крови, мочи, кала. Для исключения внутриутробных инфекций (цитомегалии, герпеса, хламидиоза, токсоплазмоза, микоплазмоза, краснухи и др.) у детей первого года жизни используются методы ИФА, ПЦР, РНГА, РСК и др. Биохимический анализ крови позволяет исключить судорожные состояния, обусловленные снижением уровня кальция при рахите и спазмофилии; гипогликемией при сахарном диабете.
По показаниям (при признаках поражения ЦНС) назначается люмбальная пункция с исследованием ликвора, проводится электроэнцефалография и электромиография, нейросонография, МРТ головного мозга. Дифференциальная диагностика поствакцинальных осложнений в этих случаях осуществляется с эпилепсией, гидроцефалией, опухолями мозга и пр.
Диагноз поствакцинального осложнения устанавливается только после того, как исключаются все другие возможные причины нарушения состояния ребенка.
Лечение поствакцинальных осложнений
В рамках комплексной терапии поствакцинальных осложнений проводится этиотропное и патогенетическое лечение; организуется щадящий режим, тщательный уход и рациональная диета. С целью лечения локальных инфильтратов назначаются местные мазевые повязки и физиотерапия (УВЧ, ультразвуковая терапия).
При выраженной гипертермии показано обильное питье, физическое охлаждение (обтирания, лед на голову), жаропонижающие препараты (ибупрофен, парацематол), парентеральное введение глюкозо-солевых растворов. При аллергических поствакцинальных осложнениях объем помощи диктуется тяжестью аллергической реакции (введение антигистаминных препаратов, кортикостероидов, адреномиметиков, сердечных гликозидов и пр.).
В случае поствакцинальных осложнений со стороны нервной системы назначается посиндромная терапия (противосудорожная, дегидратационная, противовоспалительная и т. п.). Лечение поствакцинальных БЦЖ-осложнений проводится с участием детского фтизиатра.
Профилактика поствакцинальных осложнений
Профилактика поствакцинальных осложнений предусматривает комплекс мероприятий, среди которых первое место занимает правильный отбор детей, подлежащих вакцинации, и выявление противопоказаний. С этой целью проводится предвакцинальный осмотр ребенка педиатром, при необходимости – консультации детских специалистов, наблюдающих ребенка по основному заболеванию (детского аллерголога-иммунолога, детского невролога, детского кардиолога, детского нефролога, детского пульмонолога и др.). В поствакцинальном периоде за привитыми детьми должно быть организовано наблюдение. Важное значение имеет соблюдение техники иммунизации: к проведению вакцинации детей должен допускаться только опытный, специально обученный медперсонал.
Детям, перенесшим поствакцинальное осложнение, вакцина, вызвавшая реакцию, больше не вводится, однако в целом плановая и экстренная иммунизация не противопоказаны.
Источник
